中西醫結合辨證施護在促進母乳喂養中應用效果觀察
范 毓 王海燕
(天津市南開醫院,天津 300100)
母乳是嬰兒(尤其是6個月以下的嬰兒)最適宜的喂養食物,但由于眾多原因,乳汁分泌量不足在臨床上較常見,導致母乳喂養失敗。應用中西醫結合辨證施護,起到了促進產后乳汁分泌,提高母乳喂養成功率的作用,現介紹如下。
1 臨床資料
2010年1月至6月在我院產科分娩產婦220例,其中順產60例,剖宮產160例。年齡22~35歲,正常足月初產婦,無并發癥(乳頭凹陷、乳腺炎除外),精神正常,有判斷能力,語言交流正常。新生兒無病理原因,能吸吮乳汁。將220例產婦隨機分為試驗組和對照組。試驗組110例,順產25例,剖宮產85例。對照組110例,順產35例,剖腹產75例。
2 方法
2.1 常規護理 兩組產婦均給予常規的乳房護理及產后知識宣教。提供一個安靜舒適的休養環境,溫度適宜,空氣新鮮。產后24 h內臥床休息,保證充足的睡眠,24 h后鼓勵下床活動及做產后保健操。忌生冷酸辣等刺激性食物,食物中應有足夠的蛋白質和維生素,易于消化,少時多餐,多食水果、蔬菜,防止便秘。實行母嬰同室,產后30 min吸吮母親乳房,勤吸吮,給予母乳喂養技巧的宣傳和指導。乳房護理于順產12 h,剖宮產24 h后進行。產婦仰臥在病床上,將上臂外展,下臂屈曲到枕旁,使乳房充分暴露,用溫熱的毛巾外敷乳房后護理人員手部涂潤滑油,以乳頭為中心,從乳房根部向中心處做放射狀按摩,旨在疏通乳腺管。每側乳房時間20min,每日1次。
2.2 辨證施護 在實施常規乳房護理及產后知識宣教的基礎上,試驗組產婦予以辨證施護。經辨證分型,110例產婦中氣血虛弱型32例,肝郁氣滯型78例。
2.2.1 刮痧療法 刮背部俞穴時,順產產婦取俯臥位,剖宮產產婦取側臥位暴露項背部,刮其他穴位時,產婦取仰臥位。依辨證分型的不同對相應穴位進行刮痧,刮痧后點按各穴位。以患者自覺被刮處有灼熱感,并能忍受為度。穴位區域呈現紅色點狀、條狀或紫色斑塊即可停刮,不必強求出痧。每日1次,5次為1個療程。
2.2.1.1 氣血虛弱型 證候:乳汁清稀,乳房柔軟無脹痛,伴有食少便溏,體倦乏力,舌淡少苔,脈沉細而虛。取穴:少澤、足三里、膻中、乳根、脾俞。刮拭順序:先刮背部俞穴,再刮胸部膻中、乳根,然后刮前臂、手部少澤,最后刮下肢足三里。刮拭法:補法(輕刮)。
2.2.1.2 肝郁氣滯型 證候:乳房充脹而痛硬,皮色略發青,胸脅、胃脘悶脹不舒,情志抑郁,微熱食少,苔薄黃,脈弦。取穴:少澤、內關、太沖、乳根、膻中、期門。刮拭順序:先刮胸部膻中、乳根,再刮肋部期門,背部俞穴,然后刮前臂內關及手部少澤,最后刮足背太沖。刮拭法:泄法(重刮)。
2.2.2 穴位按摩 根據產婦體質差異,運用“調”、“補”、“泄”等基本方法,按摩乳根穴、膻中穴、少澤穴、太沖穴、足三里穴、三陰交穴。氣血虛弱型的產婦運用補法進行穴位按摩,即用手指輕揉的力道按順時針方向旋轉按摩穴位。肝郁氣滯型的產婦運用泄法進行穴位按摩,即用手指重揉的力道按逆時針方向進行旋轉按摩穴位。
2.2.3 辨證飲食調護 氣血虛弱型的產婦給予補氣益血,佐以通乳的飲食。指導產婦家屬用具有催乳功效的中草藥通草6 g、人參10 g、黃芪30 g、當歸12 g、麥冬15 g、桔梗3 g用紗布包好與洗凈去毛的豬蹄1對同燉至爛熟,然后加食鹽調味,食肉、飲湯,佐餐食。還可多食乳鴿,母雞,豬肚,鱔魚,羊等。肝郁氣滯型產婦給予疏肝解郁,通絡下乳的飲食,可服用通肝生乳湯。指導產婦家屬用具有此種功效的中草藥如白術9 g、白芍9 g、當歸9 g、麥冬9 g、柴胡 9 g、熟地 12 g、通草 6 g、遠志 6 g、甘草 6 g,將以上方藥加水煎煮后去渣取汁,再放入梗米100 g和適量紅糖煮成稀粥,每天1劑分成早晚兩次空腹食之。
3 結果
3.1 觀察指標 泌乳始動時間:產婦泌乳始動時間指胎兒、胎盤娩出后至乳汁首次從乳房溢出的時間。血清泌乳素:采用放射免疫法測定產婦產后 0.5 h、72 h 血清中泌乳素(PRL)的值(ng/mL)。泌乳量:記錄產后3天內的泌乳情況。乳量分泌足夠評分為3分(喂乳8次,滿足新生兒需要),乳量分泌一般評分為2分(需增加哺乳2次),乳量分泌不夠評分≤1分(需增加水分和代乳品或全部用代乳品)
3.2 兩組產婦泌乳始動時間比較 兩組產婦泌乳始動時間中位數M=25.13 h,兩組泌乳始動時間比較,見表1。經χ2檢驗試驗組產婦泌乳始動時間早于對照組,P<0.01。
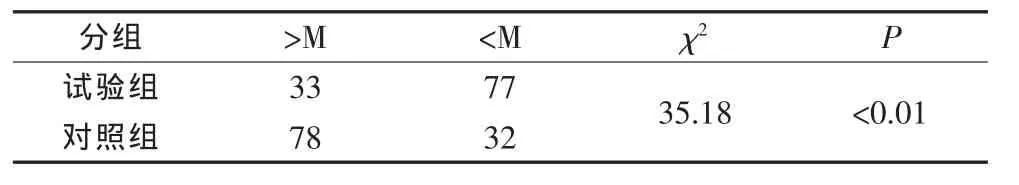
表1 兩組產婦泌乳始動時間(h)
3.3 兩組產婦產后PRL比較 兩組產婦產后0.5 h、72 h血清中泌乳素含量,見表2。
表2 兩組產婦產后泌乳素(PRL)比較(ng/m L,±s)
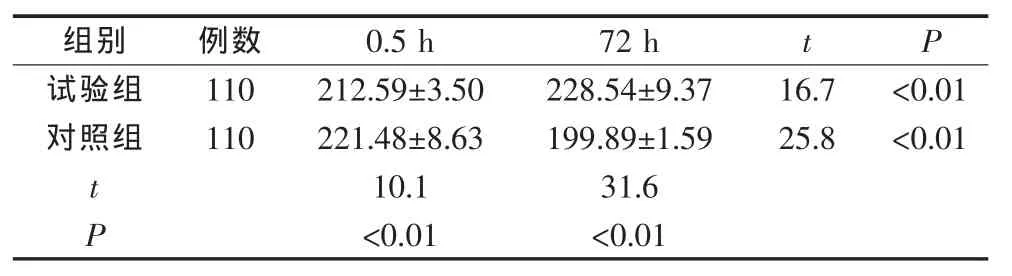
表2 兩組產婦產后泌乳素(PRL)比較(ng/m L,±s)
組別 例數0.5 h 72 h t P試驗組 110 212.59±3.50 228.54±9.37 16.7 <0.01對照組 110 221.48±8.63 199.89±1.59 25.8 <0.01 t 10.1 31.6 P<0.01 <0.01
經檢驗產后0.5 h PRL試驗組低于對照組,產后72 h PRL試驗組明顯高于對照組,產后0.5 h與產后72 h相比,實驗組PRL值呈增高趨勢,而對照組PRL值呈下降趨勢。
3.4 兩組產婦泌乳量評分的比較 兩組產婦泌乳量評分情況,見表3。
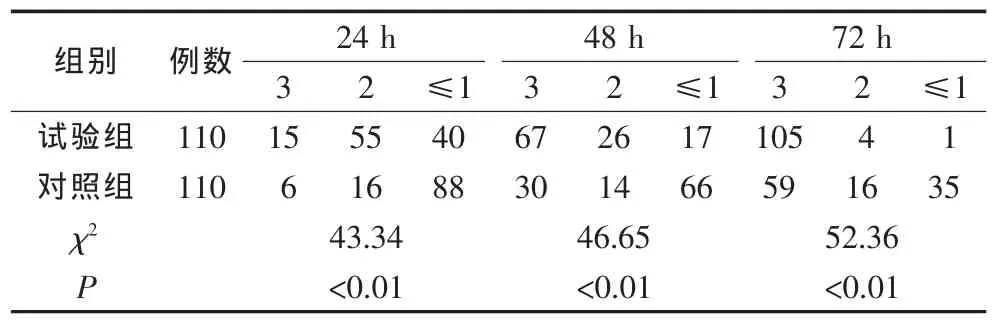
表3 兩組產婦泌乳量評分比較
經χ2檢驗試驗組產婦產后24 h、48 h、72 h的泌乳量評分均高于對照組,P<0.01有統計學意義。
4 討論
4.1 中西醫辨證施護對泌乳素及泌乳量的影響 PRL在泌乳啟動和維持乳汁分泌中起著重要的作用。PRL在生育期婦女中的正常值為2~25 ng/mL,產后2 h可達200~400 ng/mL,并維持到產后0~3天逐漸下降,產后哺乳因存在吸吮刺激,半年至1年才恢復正常。采取中西醫辨證施護,可以反射性刺激PRL分泌增加,為產后泌乳創造了條件。產后0.5 h與產后72 h相比,試驗組PRL值呈增高趨勢,而對照組PRL值呈下降趨勢,試驗組泌乳量評分也明顯高于對照組。
4.2 刮痧療法及穴位按摩 中醫認為乳汁為氣血所化生,產后出血過多。納呆或情緒波動等因素均可導致缺乳。通過刮痧和穴位按摩,可調行氣血,疏通經絡,活血化瘀。首選膻中刮,肩胛環俞募配穴法。膻中系心包募穴,為八會穴中氣會之所,具有調理氣機,活血通乳的作用,乳根為足陽明胃經局部腧穴,可行催乳。少澤調心氣而排乳,二者均為通乳之要穴。足三里、三陰交調理脾胃,脾胃為氣血化生之源,后天之本,能培補氣血,助乳汁化生。內關為心包經絡穴,別走手少陰三焦經。肝郁氣滯者以太沖、內關配之,可理氣和胃,宣通胸中之氣。更兼項叢刮可鎮靜安神,對情緒波動有很好的調節作用。以上諸穴相配,補瀉有序,使機體和暢,氣血調達,諸恙安,乳汁自豐[1]。
4.3 飲食調護 根據病證同時實施飲食調護,中藥通草有通絡下乳之功效;人參,黃芪,當歸有益氣補血之功效;白芍,柴胡有養陰平肝疏肝解郁之功效;遠志有寧心安神之功效上述中藥佐以飲食,有明顯促進乳汁分泌的效果。
中西醫結合辨證施護符合中醫學的整體觀和西醫學整體護理的理論。把中醫和西醫治療中的特點和優勢有機結合起來,融會貫通,各取所長,從而達到提高臨床療效的目的。中西醫結合辨證施護的方法簡單易行,因地制宜,不會消耗太多的人力物力。通過采取刮痧療法、乳房按摩、飲食和情緒調護等有針對性的護理措施,起到了促進產后乳汁分泌,提高母乳喂養成功率的效果。
〔1〕陳霞,蔡妹,蘇煥,等.乳房穴位配合全身按摩促進產后乳汁分泌的臨床研究[J].中國實用護理雜志,2008,24(18):25

