安徽省192例HIV陽性結核病患者的治療轉歸分析
李玲 姚嵩 陳靜
結核病是HIV感染者和AIDS患者最常見的可治愈的HIV相關的感染性疾病,也是HIV感染者和AIDS患者最常見的死亡原因。正常人感染Mtb后一生中有10%的幾率轉為活動性結核病,而HIV感染者則每年有10%的幾率轉為活動性結核病[1]。此外,由于HIV感染改變了結核病的臨床表現,出現了越來越多的涂片陰性肺結核患者和肺外結核患者,導致結核病容易被誤診和漏診。HIV合并Mtb感染具有發生率高、進展快、診斷難、病死率高等特點。因此,為了在結核病與AIDS防治之間建立起科學的、可行的合作模式,提高AIDS高流行地區AIDS患者中結核病的發現率與治愈率,降低Mtb與HIV雙重感染患者的病死率,我省在AIDS相對高流行地區——皖北7個縣(區)實施了 Mtb與HIV雙重感染防治措施,現將結果分析如下。
對象和方法
一、研究對象
選擇我省AIDS疫情較高的潁州區、臨泉縣、阜南縣、界首市、濉溪縣、蕭縣、利辛縣等7個縣(區)作為研究現場。2006年10月1日至2009年6月30日對7個縣(區)可隨訪的2333例HIV感染者和AIDS患者進行結核病篩查,共確診結核病患者163例;對7個縣(區)CDC結核病門診2006年10月1日至2009年6月30日期間登記的12021例結核病患者做了HIV抗體檢測,確認HIV陽性者36例,其中潁州區6例,阜南縣8例,界首市2例,臨泉縣2例,濉溪縣1例,蕭縣6例,利辛縣11例。2種篩查總共發現Mtb與HIV雙重感染者199例。其中192例進行了抗結核治療,135例進行了抗病毒治療(ART)。對于AIDS合并結核病患者,開展治療的總原則是優先考慮抗結核治療,待患者耐受抗結核治療后再考慮AIDS的抗病毒治療,所以共有135例同時進行了抗結核治療和ART。有143例接受復方新諾明預防性治療(cotrimoxazole preventive therapy,CPT)治療(表1)。

表1 不同項目年度Mtb與HIV雙重感染患者的治療及死亡情況
二、篩查工作流程
結核病防治(簡稱“結防”)機構和艾滋病防治(簡稱“艾防”)機構(指當地CDC結防科和艾防科)合作對確診的HIV感染者和AIDS患者進行結核病篩查。艾防機構對確診的HIV感染者和AIDS患者開展常規轉診體檢,結防機構每年至少為現存活的HIV感染者和AIDS患者提供2次結核病問卷篩查,為新診斷的HIV感染者和AIDS患者提供1次免費的X線胸片和痰涂片檢查;除此之外,結合病情,對結核病可疑癥狀篩查問卷篩查陽性者(共有8項癥狀,只要出現1種或以上者則視為篩查陽性,由于內容較多故不在文中列出)提供再次免費X線胸片和查痰檢查。檢查結果反饋給艾防機構。確診的HIV感染者和AIDS患者的結核病治療的全程督導管理由結防機構實施。
已知HIV感染者和AIDS患者的結核病診斷由當地結防、艾防、臨床治療人員組成的專家組根據痰涂片結果、病史、臨床表現、胸部X線胸片、CD4+T淋巴細胞水平等作出診斷。
三、結核病的檢查和診斷方法
1.痰涂片檢查:對所有HIV感染者或AIDS患者中發現的結核病可疑癥狀者(即結核病可疑癥狀篩查問卷篩查陽性者,下同),由接診患者的機構收集當日即時痰、夜間痰、次日晨痰各1份,送結防機構進行痰涂片抗酸染色檢查。
2.X線胸片檢查:對HIV感染者或AIDS患者中發現的結核病可疑癥狀者,均應進行X線胸片檢查。根據胸部影像學表現判斷是否為肺結核或其他結核病類型。
3.診斷性治療:細菌性肺炎、結核病、肺孢子蟲肺炎(PCP)是AIDS患者常見的肺部感染疾病。對HIV感染者或AIDS患者中發現的結核病可疑癥狀者、結核細菌學檢查陰性、X線胸片表現不典型的高度可疑者,可以采取診斷性治療(包括診斷性抗感染治療及診斷性抗結核治療)。
4.PPD試驗:在左前臂掌側前1/3中央的皮內注射0.1ml PPD(50IU/ml),以局部出現直徑7~8mm的圓形桔皮樣皮丘為宜。72h(48~96h)檢查反應。以局部皮下硬結為準。
四、結核病的診斷標準
1.肺結核、肺外結核的診斷標準:均參照新修訂的《肺結核診斷標準(WS288-2008)》[2]。
2.結核病治療分類標準:(1)初治。指有下列情況之一者:從未因結核病應用或試用過抗結核藥物治療的患者;正進行標準化療方案規律用藥而未滿療程的患者;不規則化療未滿1個月的患者。(2)復治。指有下列情況之一者:因結核病不合理或不規律使用抗結核藥物治療≥1個月的患者;初治失敗和復發患者。
五、治療
1.治療機構:艾防機構負責Mtb與HIV雙重感染患者的ART、抗結核治療和管理;結防機構負責向艾防機構免費提供抗結核藥物、抗結核治療的療效評估(痰檢)。
2.AIDS患者的抗結核治療方案:按照文獻[3]中的要求執行。
3.結核病治療成功的標準:治療成功包括治愈和完成療程[4]。(1)結核病治愈標準:涂陽肺結核患者完成規定的抗結核療程,連續2次涂片結果陰性,其中1次是治療末的涂片。(2)完成療程的標準:涂陰肺結核患者完成規定的療程,療程末痰涂片檢查結果陰性或未痰檢者;涂陽肺結核患者完成規定的療程,最近一次痰檢結果陰性,完成療程時無痰檢結果。(3)肺外結核治療成功標準:肺外結核患者完成規定的抗結核療程,癥狀好轉或消失。
六、統計學方法
對3個項目年度的病死率進行χ2檢驗人工計算,以P<0.05為差異有統計學意義。
結 果
一、Mtb與HIV雙重感染患者發現及治療情況
Mtb與HIV雙重感染者199例中,實施抗結核治療192例(96.5%),ART 135例(67.8%),接受CPT 145例(72.9%)。192例接受抗結核治療的患者中:初治涂陽50例,復治涂陽8例,涂陰130例,未查痰2例,肺外結核2例。
二、Mtb與HIV雙重感染患者抗結核治療轉歸情況
進行抗結核治療的192例中有181例接受了全程督導,治愈48例,完成療程113例,治療成功率(包括治愈及完成療程)83.9%(161/192)(表2)。
對表1中3個項目年度的病死率進行χ2檢驗,χ2值為1.248,P>0.05,故認為項目進展中3年里的病死率差異無統計學意義。
192例Mtb與HIV雙重感染患者中因結核病死亡4例(占2.1%),非結核死亡21例(占10.9%)。因結核病死亡占死亡總數的16.0%(4/25)。
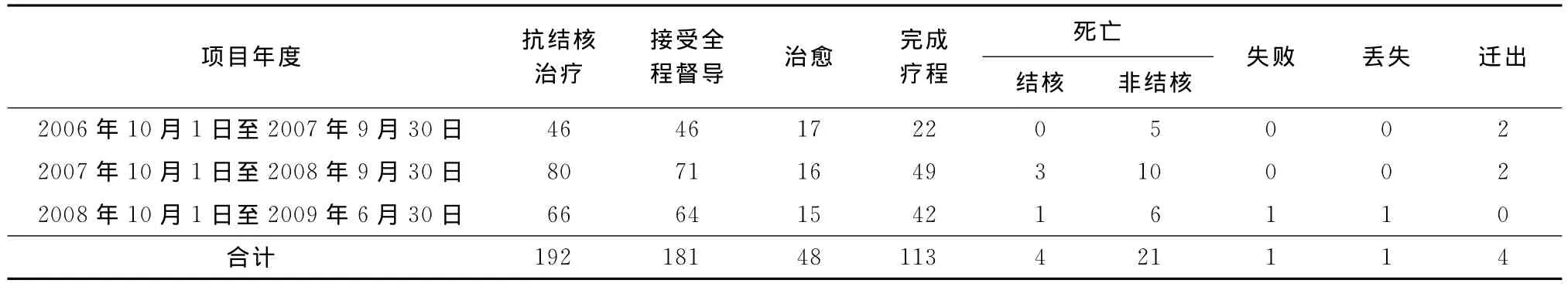
表2 不同項目年度Mtb與HIV雙重感染患者的治療轉歸情況(例)
討 論
在AIDS高流行地區,HIV感染者與AIDS患者中同時患結核病者大量增加,給結核病的控制工作帶來了新的挑戰。據最新研究報道,HIV感染者與AIDS患者中結核病的發生率平均為7.2%(4.2%~12.3%),AIDS患者中這一比例更高,達到22.8%[5]。同時在 Mtb與 HIV雙重感染患者中,病變進程加速,患者的病情會迅速惡化,導致病死率增加[6]。結核病目前已成為AIDS患者最常見的機會性感染和致死原因[7-8]。同時,由于 AIDS的廣泛流行,有些國家的結核病發病率還在以每年超過6%的速度增長[9]。因此,在 HIV 感染者和AIDS患者中篩查結核病是非常有必要的。
皖北7個縣(區)是我省AIDS疫情最為嚴重的地區,截止到2010年6月底累計報告HIV感染者與AIDS患者3924例,占全省累計發現總例數的64%。我省從2006年10月起在皖北7個縣(區)開展了Mtb與HIV雙重感染防治項目,制定了合理的結核病與AIDS防控對策,建立了結防和艾防機構間的合作機制。如省市縣三級分別成立由結防和艾防專業人員共同組成的協調小組和專家診斷組,建立由衛生行政部門、結防機構與艾防機構及醫療機構參加的周例會、月度擴大會議及季度協調會制度,協調解決工作中出現的問題,并制定下一步的工作計劃。同時,還建立了聯合宣傳制度、聯合督導制度、聯合培訓制度、結核病與AIDS疫情相互通報制度、聯合篩查制度等一系列制度,以提高HIV和Mtb雙重感染防治工作實施效率。
本次調查發現,2006年10月至2009年6月底發現并進行抗結核治療的192例Mtb與HIV雙重感染患者中,死亡25例,病死率為13.0%,低于2010年國外相關研究報道的HIV感染者與AIDS患者25.6%的病死率[10];據盧瑞朝等[11]報告,未經抗結核治療的Mtb與HIV雙重感染患者的病死率為47.5%。由此估算,在199例 Mtb與HIV雙重感染患者中由于及時進行抗結核治療,減少了大約70例左右的患者因感染結核病而過早死亡。本次調查結果顯示,因結核病死亡的患者為4例,占所有接受結核病治療患者數的2.1%,占死亡患者總數的16.0%,低于相關文獻報道的54.7%[12]。從中可以看出Mtb與HIV雙重感染防控項目的實施,對Mtb與HIV雙重感染患者給予及時的抗結核、抗病毒和抗機會性感染預防性服藥等有效的感染控制措施,對于降低Mtb與HIV雙重感染患者的病死率是切實有效的。也說明了通過2個機構的合作,有助于發現更多的Mtb與HIV雙重感染患者,使之得到及時的ART及抗結核治療,從而延長患者的生命,具有很好的社會效益[13]。
[1]盧洪洲.艾滋病合并結核:進展與挑戰//中華醫學會.中華醫學會第四次全國艾滋病、病毒性丙型肝炎暨全國熱帶病學術會議論文匯編.北京:中華醫學會,2009.
[2]中華人民共和國衛生部.WS288-2008肺結核診斷標準.北京:人民衛生出版社,2008.
[3]中國全球基金結核病項目辦公室.TB/HIV雙重感染防治方案.北京:中國全球基金結核病項目辦公室,2006:61-79.
[4]中華人民共和國衛生部疾病預防控制局,中華人民共和國衛生部醫政司,中國疾病預防控制中心.中國結核病防治規劃實施工作指南(2008年版).北京:中國協和醫科大學出版社,2009:53.
[5]Gao L,Zhou F,Li X,et al.HIV/TB co-infection in mainland China:a meta-analysis.PLoS One,2010,5(5):e10736.
[6]盧水華,盧洪洲,黃紹萍,等.人類免疫缺陷病毒感染合并結核病患者死亡相關因素分析.中華傳染病雜志,2010,28(8):468-472.
[7]Colebunders R,Lambert ML.Management of co-infection with HIV and TB.BMJ,2002,324(7341):802-803.
[8]Narain JP,Lo YR.Epidemiology of HIV-TB in Asia(Review).Indian J Med Res,2004,120(4):277-289.
[9]Sharma SK,Mohan A,Kadhiravan T.HIV-TB co-infection:epidemiology,diagnosis & management.Indian J Med Res,2005,121(4):550-567.
[10]Dagnra AY,Adjoh K,Tchaptchet Heunda S,et al.Prevalence of HIV-TB co-infection and impact of HIV infection on pulmonary tuberculosis outcome in Togo.Bull Soc Pathol Exot,2011,104(5):342-346.
[11]盧瑞朝,徐彩玲,李琦.HIV/AIDS合并肺結核54例死亡病因分析.中國防癆雜志,2007,29(4):314-316.
[12]余惠芬,張小波,安小靜,等.云南省616例艾滋病病毒感染者死亡報告的臨床表現分析.中國性病艾滋病防治,2002,8(4):231-233.
[13]游勝,凌志強.萍鄉市結防、艾防機構防治TB/HIV雙重感染合作機制研究.中國公共衛生管理,2009,25(2):172-173.

