血清降鈣素原在兒科膿毒性休克中的鑒別診斷和監測作用
葉安青 江 凡 洪先歐 劉純義
廣東省深圳市寶安區婦幼保健院兒科,廣東深圳 518000
小兒膿毒性休克是一種進行性、多因素的疾病狀態,其發病率和病死率均很高,是兒科危重癥患者中的主要死亡原因,早期給予有效的治療是提高膿毒性休克患兒搶救成功率的關鍵[1],但由于其疾病發展迅速,病情變化快,起病隱匿給診斷和治療帶來一定困難。血清降鈣素原(PCT)是無激素活性的降鈣素前肽物質[2],在生理條件下血清PCT水平很低,而在嚴重的細菌感染并有全身表現時,PCT水平明顯升高。因此,測定患兒血清PCT可能對膿毒性休克的鑒別診斷有一定的價值。為探討PCT在兒科膿毒性休克中的鑒別診斷和監測作用,筆者對我院收治的膿毒性休克患兒進行了研究,現報道如下:
1 資料與方法
1.1 一般資料
選擇我院2009年1月~2011年6月收治并診斷為膿毒性休克的患兒68例,診斷標準依據中華醫學會兒科學會急救學組2006年制訂的兒科膿毒性兒科診療推薦方案[3]。68例患兒中男38例,女30例,年齡2個月~8歲,平均(4.23±1.05)歲。依據診療方案將患兒分為膿毒性休克早期39例,膿毒性休克失代償期29例。
1.2 方法
檢測患兒白細胞計數(WBC)、C反應蛋白(CRP)和血清PCT水平,分析膿毒性休克早期和失代償期上述指標變化。同時進行血細菌培養,比較不同病原體所致的膿毒性休克時WBC、CRP和血清PCT水平。采用雙抗體免疫發光法測定患兒血清PCT水平,應用德國貝克曼公司生產的全自動血液分析儀測定WBC和CRP水平;血培養采用美國BD公司生產的Bactec9120全自動血培養儀進行。
1.3 統計學方法
采用SPSS 11.0統計學軟件進行數據分析,計量資料數據用均數±標準差表示,兩組間比較采用t檢驗;計數資料用率表示,組間比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 膿毒性休克早期和膿毒性休克失代償期各指標比較
68例患兒中膿毒性休克早期39例,膿毒性休克失代償期29例,兩組患兒體溫、CRP、WBC水平差異無統計學意義(P>0.05);膿毒性休克失代償期患兒PCT水平明顯高于膿毒性休克早期患兒(P<0.01)。見表1。
表1 膿毒性休克早期和膿毒性休克失代償期各指標比較(±s)
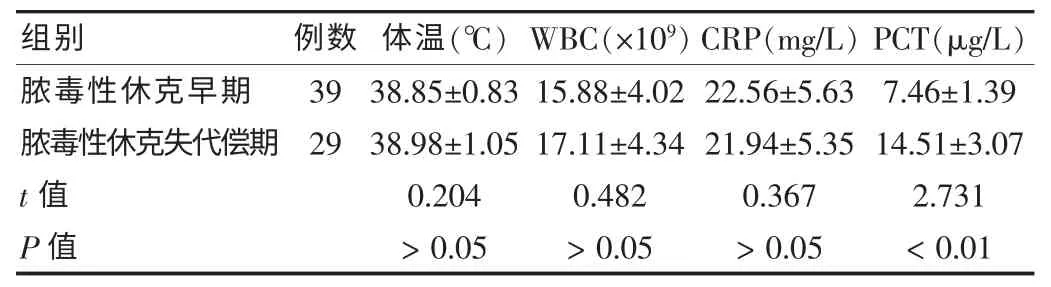
表1 膿毒性休克早期和膿毒性休克失代償期各指標比較(±s)
組別 例數 體溫(℃)WBC(×109)CRP(mg/L)PCT(μg/L)膿毒性休克早期膿毒性休克失代償期t值P值39 29 38.85±0.83 38.98±1.05 0.204>0.05 15.88±4.02 17.11±4.34 0.482>0.05 22.56±5.63 21.94±5.35 0.367>0.05 7.46±1.39 14.51±3.07 2.731<0.01
2.2 血培養結果及不同革蘭染色細菌感染患兒檢測指標比較
68例患兒血培養結果顯示,G+感染27例,G-感染41例,G+感染與G-感染患兒CRP、WBC水平差異無統計學意義(P>0.05);G-感染患兒PCT水平顯著高于G+感染患兒,G+感染患兒PCT水平在2.1~10.0μg/L者居多,占66.67%,G-感染患兒PCT水平在>10.0μg/L者居多,占73.17%。不同革蘭染色細菌感染患兒檢測指標比較見表2。不同革蘭染色細菌感染患兒PCT水平各等級百分率比較見表3。
表2 不同革蘭染色細菌感染患兒檢測指標比較(±s)
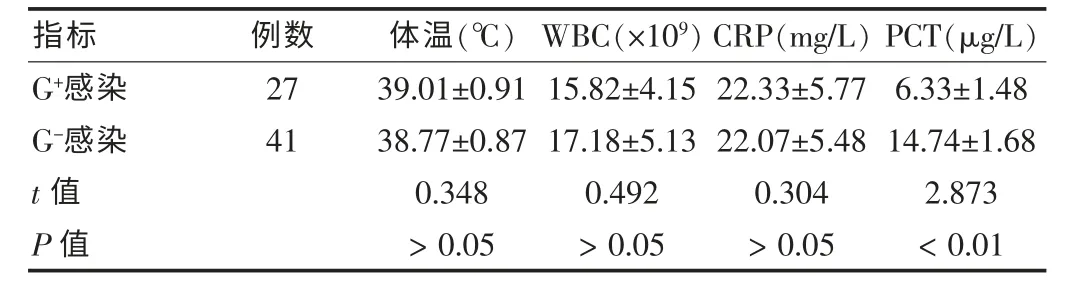
表2 不同革蘭染色細菌感染患兒檢測指標比較(±s)
指標 例數 體溫(℃)WBC(×109)CRP(mg/L)PCT(μg/L)G+感染G-感染t值P值27 41 39.01±0.91 38.77±0.87 0.348>0.05 15.82±4.15 17.18±5.13 0.492>0.05 22.33±5.77 22.07±5.48 0.304>0.05 6.33±1.48 14.74±1.68 2.873<0.01
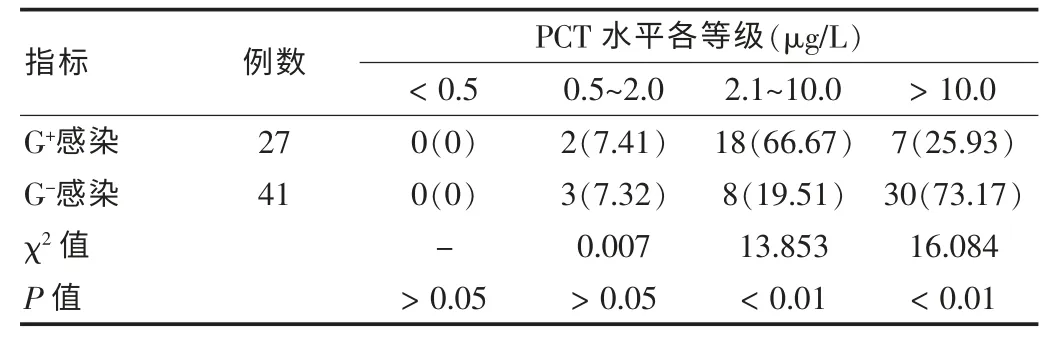
表3 不同革蘭染色細菌感染患兒PCT水平各等級分布情況[n(%)]
3 討論
根據報道,我國每年死于膿毒性休克的兒童約有26 000例,膿毒性休克是兒科危重患兒的主要死亡原因之一[4]。膿毒性休克是嚴重感染的序貫發展過程,早期患兒僅表現為膿毒血癥,進而發展為膿毒性休克代償期(又稱為早期),此時患兒表現為煩躁不安或萎靡不振,意識模糊,甚至昏迷,并開始出現皮膚蒼白、手指腳趾等末梢發紺、四肢發冷等灌注不良的臨床表現,尿量減少,毛細血管灌注不足等,有些患兒出現代謝性酸中毒。此時若給予有效的治療,患兒休克的表現較容易糾正,但如果未給予及時有效的治療則患兒很快進入膿毒性休克的失代償期。根據中華醫學會兒科學會急救學組2006年制訂的兒科膿毒性兒科診療推薦方案,膿毒性休克失代償期主要變現為心血管功能障礙,臨床上患兒的癥狀加重并出現血壓下降。早期給予有效的治療是提高膿毒性休克患兒搶救成功率的關鍵。但由于膿毒性休克是一個動態的、復雜的病理變化過程,臨床表現多樣性,個體差異也很大,給早期診斷帶來了一定困難。而患者體溫變化、WBC、CRP等指標只能反應出患兒的炎癥表現,而對患兒是否出現休克的跡象診斷意義不大。在抗感染治療上傳統的血培養雖然是膿毒血癥患兒病原學診斷的金標準,但耗時較長,且陽性率較低,不能及時地為臨床提供診斷和治療依據[5]。
PCT是無激素活性的降鈣素前肽物質,在生理條件下,主要由甲狀腺C細胞生成,正常人PCT水平很低,通常<0.1μg/L[6]。近年來有研究表明,在機體出現嚴重細菌感染并有全身表現時,PCT水平可明顯升高,并且PCT具有變化出現早、在血漿中半衰期短、不受藥物影響等優點,對于細菌感染尤其是伴有全身反應的感染性疾病診斷效果優于血常規和CRP。本研究中分別對68例膿毒性休克患兒的體溫、WBC、CRP和血清PCT水平等進行了測定,結果膿毒性休克早期患兒與失代償期患兒患兒體溫、CRP、WBC水平無顯著差異(P>0.05),而兩組患兒PCT水平差異很大(P<0.01),證明了上述觀點。
筆者還對患兒進行了血培養,并比較G+與G-感染患兒上述指標的差異,結果68例患兒血培養結果顯示,G+感染27例,G-感染41例,G+感染與G-感染患兒CRP、WBC水平無顯著差異(P>0.05);G-感染患兒PCT水平顯著高于G+感染患兒,G+感染患兒PCT在2.1~10.0μg/L者居多,占66.67%,G-感染患兒PCT>10.0μg/L者居多,占73.17%。這可能由于兩類細菌誘導機體炎癥反應的途徑不同而引起的。一般情況下G-細菌的重要成分內毒素可以在無細胞因子的情況下直接誘導機體產生PCT,而G+細菌則無此作用[7]。因此G-感染患兒PCT水平顯著高于G+感染患兒。
綜上所述,由于血清PCT具有以上特點,因此,可以通過對膿毒血癥患兒的血清PCT測定進行鑒別診斷,并將其作為診斷小兒膿毒性休克的有效指標。
[1]馬明洲,張錚,秦海東,等.動態監測血清降鈣素原在短程抗菌治療策略中的臨床價值[J].實用醫學雜志,2010,26(7):1168-1170.
[2]呂紅,管軍,馬林浩.高濃度降鈣素原動態變化與嚴重膿毒癥患者預后的關系[J].中國醫藥指南,2010,8(34):16-19.
[3]中華醫學會兒科學分會急救學組,中華醫學會急診學分會兒科組,《中華兒科雜志》編輯委員.兒科感染性休克(膿毒性休克)診療推薦方案[J].中國小兒急救醫學,2006,13(4):313-315.
[4]趙鶴齡,申麗昊,程彤,等.《拯救膿毒癥運動:2008嚴重膿毒癥和膿毒癥休克管理指南》解讀(一)2008嚴重膿毒癥和膿毒癥休克管理指南概況[J].臨床薈萃,2008,23(7):523-524
[5]Elson G,Dunn-Siegrist I,Daubeuf B,et al.Contribution of toll-like receptors to the innate immune response to gramnegative and gram positive bacteria[J].Blood,2007,109(4):1574-1583.
[6]周瓊,胡蘇萍,陳國忠.社區獲得性肺炎合并膿毒癥患者血清降鈣素原和血糖監測的臨床價值[J].臨床肺科雜志,2011,16(8):1194-1196.
[7]黃彩芝,莫麗亞,李先斌,等.不同細菌感染所致膿毒癥患兒血清降鈣素原水平的研究[J].國際檢驗醫學雜志,2010,31(10):1110-1112.

