垂體后葉素在腹腔鏡下大子宮切除術中的應用
梁 靜 吳麗杰 王 揚
(中日友好醫院婦產科,北京100029)
近年來,隨著腹腔鏡手術技術的成熟,其適應證也逐漸擴展。子宮≥12孕周的腹腔鏡全子宮切除術,因手術空間有限、操作困難、周圍血管豐富、術中出血較多、止血困難、手術時間延長、術野不清晰、術后并發癥多等,而令很多術者望而卻步。我們對子宮≥12孕周者行腹腔鏡全子宮切除術,于宮體注射垂體后葉素,減少子宮血供,手術均獲成功。本文將其與子宮小于10孕周的腹腔鏡全子宮切除術進行比較,以探討其應用價值。
1 臨床資料與方法
1.1 一般資料
入組標準:2011年1~7月,因良性疾患行子宮切除患者(包括子宮肌瘤、子宮肌腺癥、子宮內膜病變、子宮頸病變等);子宮大小≤16孕周;盆腔無明顯粘連;年齡≤60歲;除外高血壓,冠心病等心腦血管疾病。大子宮組26例中,子宮大小為12孕周8例,14孕周12例,16孕周6例;非大子宮組36例中,子宮大小正常9例,8孕周12例,10孕周15例。2組一般資料比較見表1,年齡、體重指數、手術史及 術式方面差異均無顯著性。

表1 2組一般資料比較
1.2 方法
由同一組手術醫師進行,四孔法手術。臍緣做10 mm切口(大子宮組選擇臍輪上緣,非大子宮組選擇臍輪下緣),腹腔壓力14 mm Hg(1 mm Hg=0.133 kPa),于右下腹麥氏點置10 mm trocar 1個,左下腹置5 mm trocar2個。探查盆腔,如有粘連,先行粘連分離,恢復解剖結構;如合并囊腫,先行囊腫剔除,再行子宮切除。大子宮組在征得麻醉醫生同意后,將垂體后葉素6 U稀釋至5 ml生理鹽水中,子宮肌層注射,彎鉗輕壓針孔30 s,以免藥液反流。非大子宮組無任何藥物處理。雙極電凝并剪斷兩側子宮圓韌帶、輸卵管峽部、卵巢固有韌帶或骨盆漏斗韌帶。剪開膀胱腹膜反折,鈍性下推膀胱至舉宮杯上緣下1 cm,雙極電凝兩側膀胱柱,剪斷后將膀胱推至宮頸外口。鈍性、銳性分離宮旁組織,充分暴露子宮血管,雙極鉗夾電凝剪斷。沿穹隆部單極電凝并切開陰道壁,經陰道夾住宮頸,將子宮拖出體外(大子宮組將子宮于陰道內切成小塊后取出)。再次探查陰道殘端無活動出血,于腹腔鏡下連續縫合陰道殘端。
1.3 觀察指標
因子宮大小不同,從陰道取出子宮所耗時間不同,因此只統計子宮切除時間(從切斷圓韌帶開始至子宮完全切除)。子宮切除的出血量為該時間段內由負壓吸引至引流瓶內的血量。術中行心電監護,每隔5 min記錄血壓及心率變化,如血壓升高幅度超過麻醉初始狀態時的30%,麻醉醫師給予加深麻醉或短效血管擴張藥物以維持血壓的平穩。術后觀察體溫變化,心腦血管情況以及副損傷等。術后第2天復查血常規,比較手術前后血紅蛋白的變化。
1.4 統計學分析
2 結果
2.1 2組子宮切除時間及出血量的比較
大子宮組子宮切除時間長于非大子宮組8 min(P<0.05)。2組子宮切除的出血量和手術前后血紅蛋白變化差異無顯著性(P>0.05)。見表1。
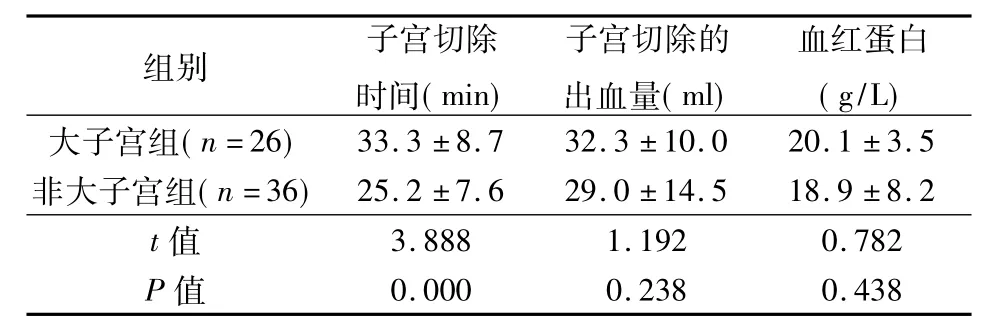
表2 2組手術時間和出血量比較
2.2 2組術中血壓和心率的變化
大子宮組在注射垂體后葉素5 min后,19例血壓升高<30%,持續時間<15 min。7例血壓升高>30%,其中4例因麻醉深度不夠,經加深麻醉后好轉;3例麻醉深度滿意,給予短效擴血管降壓藥物,10 min內血壓恢復。心率無明顯變化。非大子宮組在整個手術過程中血壓、心率保持平穩。
2.3 術后病理及并發癥
2組均術后3日出院。病理結果:大子宮組為子宮肌瘤18例,子宮腺肌癥4例,子宮肌瘤合并腺肌癥4例;非大子宮組為子宮肌瘤8例,子宮腺肌癥12例,子宮肌瘤合并腺肌癥7例,子宮內膜中~重度不典型增生7例,宮頸上皮內瘤變Ⅲ級2例。隨診2個月,傷口愈合良好,無心腦血管意外及手術并發癥發生。
3 討論
隨著腹腔鏡技術的日趨成熟,婦科手術中腹腔鏡的應用范圍也隨之擴大。但是,由于大子宮占據了大部分手術空間,造成手術操作困難,對術者的手術技巧要求較高,術中術后并發癥增多,因此有建議[1]在術前短期應用促性腺激素釋放激素激動劑類藥物,以縮小肌瘤和減少術中出血。但此類藥物價格昂貴,不良反應明顯,很多患者難以接受。局部注射垂體后葉素已廣泛應用于腹腔鏡子宮肌瘤剔除術中,與縮宮素相比,前者對減少術中出血更有效[2,3]。也有報道垂體后葉素在腹腔鏡困難子宮切除術中有良好的應用價值[4]。因此,本文采用垂體后葉素子宮肌層局部注射的方法,探討其在腹腔鏡巨大子宮切除術中的應用價值。
本組局部注射垂體后葉素2 min便可見子宮漿膜面明顯收縮,子宮呈灰白或暗紫色。我們體會,在注射垂體后葉素時,穿刺針要在子宮肌層潛行一段,回抽無血,然后緩慢推注,確保藥物注射在子宮正常肌層內。如果注射到肌瘤組織、包膜間隙或者腺肌瘤中,子宮的收縮效果差。
垂體后葉素含有的血管加壓素和縮宮素兩種成分均對子宮有收縮作用。血管加壓素作用于血管平滑肌細胞膜上的血管加壓素(Via)受體,可促進子宮血管平滑肌收縮;作用于子宮平滑肌細胞膜上的Via受體,可引起子宮平滑肌的強烈收縮。生育期、妊娠期和絕經期婦女的子宮均表達此受體[5]。而縮宮素僅對妊娠期子宮收縮作用效果好,因此,垂體后葉素注射于子宮肌壁后可引起子宮平滑肌及血管平滑肌雙重收縮,達到理想的止血效果,對于非妊娠子宮比縮宮素的治療效果好[6]。本研究結果顯示,2組子宮切除的出血量及術后血紅蛋白變化無顯著性差異。
2組子宮切除時間差異雖有顯著性,但大子宮組較非大子宮組手術時間延長僅8 min左右,無臨床意義。我們體會,手術困難部分主要是在處理子宮血管和沿宮頸穹隆部切除子宮這兩部分,因手術空間有限,難度增加,造成手術時間延長。而注射垂體后葉素后,子宮強烈收縮,在對側子宮動脈沒有切斷的情況下,也不會有太多出血,即使手術時間相對延長,也沒有增加出血量,反而減少了因反復電凝、止血而浪費的時間。另外,手術視野清晰,避免了過多電凝造成的熱損傷。
垂體后葉素可使全身小動脈及毛細血管收縮,引起血壓波動[7]。雖然其半衰期僅為10~20 min,人體應用最大劑量可達20 U[8],但對于高血壓、冠心病患者仍要謹慎。也有報道,局部注射血管加壓素后子宮動脈舒張期血流迅速下降,而對降主動脈的血流無明顯影響,對整體循環也無明顯影響[9,10]。本文結果顯示,雖然大子宮組在注射垂體后葉素5 min后,血壓有小幅波動,在麻醉滿意的前提下,僅有3例需給予短效擴血管降壓藥維持血壓平穩,整個過程中心率無明顯變化,證明了垂體后葉素的相對安全性。
我們對大子宮行腹腔鏡子宮切除術前采用垂體后葉素6 U在子宮肌層局部注射,安全,有效[11],并且在術中與麻醉師密切合作,嚴密監測,及時給予必要的處理,無心腦血管意外的發生,手術時間、術中出血與非大子宮相近,視野清楚,無并發癥,值得臨床推廣。
1 陳海剛,朱 蘭.促性腺激素釋放激素激動劑作為子宮肌瘤術前治療的研究進展.中國微創外科雜志,2008,8(10):931-933.
2 王偉娟,馮力民,劉小春.腹腔鏡下子宮肌瘤剔除術88例臨床分析.中國內鏡雜志,2006,12(3):247 -249.
3 周媛萍,彭 宏,梁碧寬,等.腹腔鏡下子宮肌瘤剔除術減少術中出血的兩種方法比較.中國微創外科雜志,2010,10(8):708-710.
4 蔡珠華,何援利,彭冬先.垂體后葉素在腹腔鏡下困難子宮切除中的應用價值.實用婦產科雜志,2005,21(6):356-358.
5 Kimura T,Kusni C,Matsumura Y,et al.Effectiveness of hormonal tourniquet by vasopressin during myomectomy through vasopressin VIa receptor ubiquitously expressed in myometrium.Gynecol Obstet Invest,2002,54(3):125 -131.
6 Zhao F,Jiao Y,Guo Z,et al.Evaluation of loop ligation of larger myoma pseudocapsule combined with vasopressin on laparoscopic myomectomy.Fertil Steril,2011,95(2):762-766.
7 柯小寧,李 艷,張建紅.腹腔鏡下子宮肌瘤剔除術中聯合應用垂體后葉素與呋塞米的臨床研究.中國微創外科雜志,2010,10(3):230-234.
8 肖風華,章漢旺.垂體后葉素在腹腔鏡下子宮肌瘤剔除術中的應用.第四軍醫大學學報,2006,27(2):178.
9 Shimanuki H,Takeuehi H,Kitade M,et al.The effect of vasopressin on local and general circulation during laparoscopic surgery.Minim Invasive Gynecol,2006,13(3):190 -194.
10 陳 樂,石少權,王 峰.垂體后葉素在腹腔鏡下子宮肌瘤剔除術中的應用.實用診斷與治療,2007,21(7):492-493.
11 林小娜,張松英,方素華,等.腹腔鏡肌壁間子宮肌瘤剔除術中不同止血方法的評價.中華醫學雜志,2008,88(13):905-908.

