全憑靜脈麻醉及聽覺誘發電位指數監測在高血壓患者手術中的應用
王磊 程熠 周岱鵬 王燦經 許志躍 馮毅承 朱君健
全憑靜脈麻醉及聽覺誘發電位指數監測在高血壓患者手術中的應用
王磊 程熠 周岱鵬 王燦經 許志躍 馮毅承 朱君健
高血壓是最常見的慢性病,也是引起心腦血管疾病最主要的危險因素。高血壓患者血管自身調節功能減退,術中血壓易劇烈波動,導致心律失常、心力衰竭或腦血管意外。瑞芬太尼聯合丙泊酚全憑靜脈麻醉(TIVA)在臨床應用中具有可控性好、麻醉維持平穩、術后蘇醒迅速的特點,是TIVA最有前景的藥物組合[1-2]。聽覺誘發電位指數(AAI)監測儀用于監測麻醉深度,調整麻醉藥的用量,預測蘇醒時間,與僅憑血流動力學指標監測以及臨床經驗為主的傳統麻醉方法比較,可以減少全麻藥的用量,縮短患者的蘇醒時間[3]。筆者通過使用瑞芬太尼、丙泊酚TIVA結合AAI監測,探討其在合并高血壓患者全麻中的臨床效果。
1 資料和方法
1.1 一般資料 選擇我院2011-05—2012-10全麻患者110例,其中男28例,女82例,年齡40~69(56.55± 7.31)歲;體重42~82(60.78±8.89)kg;ASAⅠ~Ⅱ級。根據是否合并高血壓及血壓控制情況分為3組,A組50例為血壓正常者,B組22例為有高血壓病史且血壓控制良好者,C組38例為高血壓病史且血壓控制不佳者。以患者入手術室平靜10min后血壓≥140/90mmHg或65歲及以上的老年人收縮壓≥150mmHg為血壓控制不良。排除標準:聽力障礙,有明顯心、肺、肝、腎疾病,有哮喘及過敏史,體重指數≥30kg/m2。C組有2例患者因入手術室后血壓過高,注射咪達唑侖后未降至180/110mmHg以下而延期手術。3組患者一般情況的差異均無統計學意義(均P>0.05),詳見表1。
1.2 方法 術前30 min肌肉注射苯巴比妥鈉100 mg、阿托品0.5 mg。術日晨降壓藥按平時劑量服用。入手術室后開放靜脈,誘導前30min靜脈滴注復方林格液8ml/kg。麻醉誘導:咪達唑侖0.04~0.05mg/kg、芬太尼4~5μg/kg、丙泊酚1.5~2.0mg/kg、阿曲庫胺0.7~0.8mg/kg靜脈注射。采用A-line監測儀(Danmeter公司)監測AAI(范圍0~60),AAI達10~15時行氣管插管。麻醉維持:丙泊酚4~6mg/(kg·h)、瑞芬太尼0.1~0.25μg/(kg· min)和阿曲庫胺0.5~0.6 mg/(kg·h)持續泵注。術中維持AAI在15~25,使患者處于合適的麻醉深度。血壓過高時予硝酸甘油、拉貝洛爾調控,血壓過低時加快補液,并予麻黃堿調控。如收縮壓(SBP)>180 mmHg且心率(HR)>70次/min,緩慢靜脈注射拉貝洛爾0.5mg/kg;若SBP>180 mmHg而HR<70次/min,靜脈泵注硝酸甘油25~75μg/min;若SBP<80mmHg或較基礎值下降超過30%時,靜脈注射麻黃堿5~10mg;HR<50次/min,靜脈注射阿托品0.5mg。手術結束前15min停止肌松藥使用,手術結束前5min停用麻醉藥物。
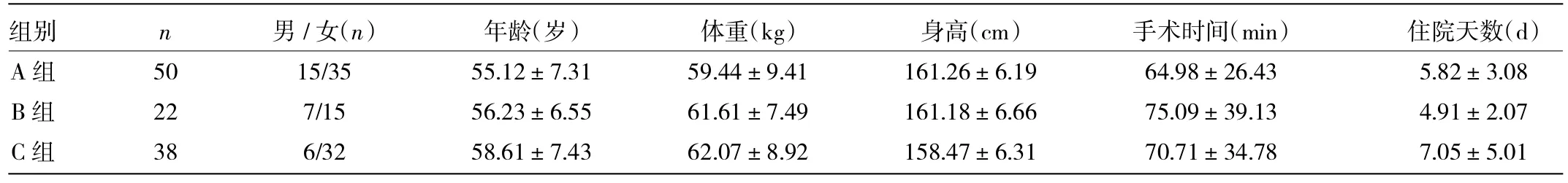
表1 3組患者一般情況比較
1.3 監測指標 術中監測SBP、舒張壓(DBP)、平均動脈壓(MAP)、HR、脈搏血氧飽和度(SpO2)、呼氣末二氧化碳分壓(PETCO2),記錄誘導前(T0)、誘導后(T1)、氣管插管即刻(T2)、手術第20min(T3)、氣管拔管即刻(T4)、拔管后5min(T5)的SBP、DBP、HR等指標。記錄手術時間、術畢患者自主呼吸恢復時間、睜眼時間、拔管時間。觀察蘇醒期有無躁動、嗜睡、呼吸抑制、惡心、嘔吐等不良反應,隨訪有無術中知曉、術后有無心腦血管并發癥等嚴重不良反應。
1.4 統計學處理 采用SPSS11.5統計軟件。計量資料以表示,組內、組間比較采用方差分析,計數資料組間比較采用χ2檢驗。
2 結果
2.1 3組患者血流動力學指標比較 見表2。
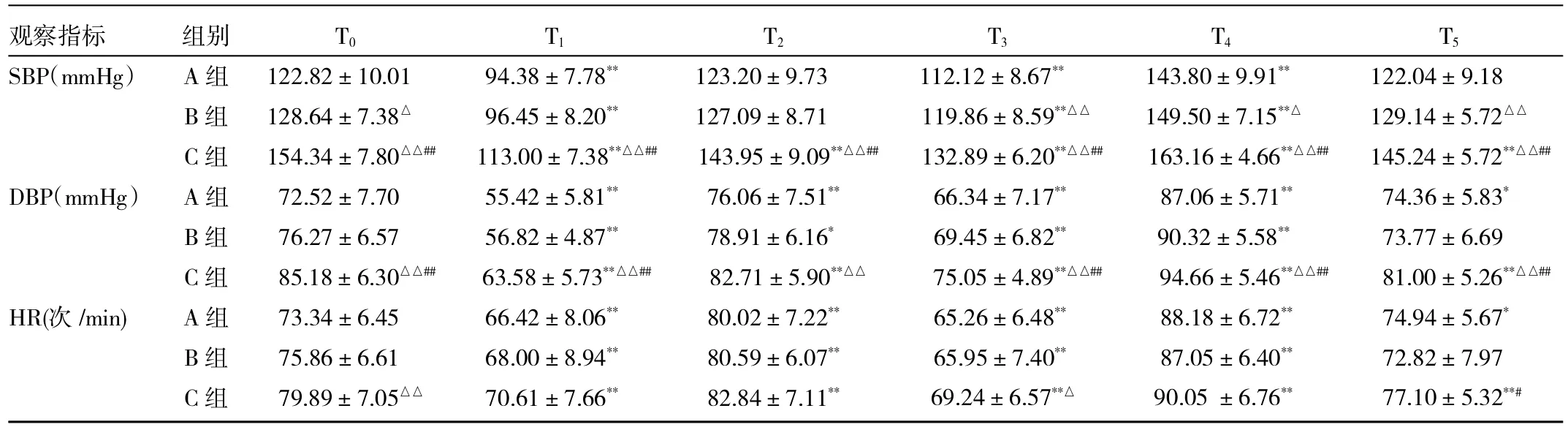
表2 3組患者血流動力學指標比較
由表2可見,3組患者SBP的比較,發現在T0~T5時C組明顯高于A、B組,差異有統計學意義;B組在T0、T3~T5時比A組高,差異有統計學意義。3組患者DBP的比較,在T0、T1、T3~T5,C組明顯高于A、B組,差異有統計學意義;C組在T2時較A組高,差異有統計學意義。3組患者HR的比較,C組在T0時明顯快于A組,T5快于B組,差異有統計學意義。
2.2 3組患者蘇醒質量和并發癥的比較 3組患者在呼吸恢復時間、呼之睜眼時間和拔管時間的差異均無統計學意義(均P>0.05),詳見表3。3組患者均未發生術中知曉和圍術期心腦血管并發癥,在拔除氣管導管后均無呼吸抑制和惡心、嘔吐等不良反應。拔管時A、C組出現躁動各1例,2min后自動緩解,未作處理;拔管后C組出現嗜睡1例,但呼吸與循環穩定,觀察25min后完全蘇醒,未使用催醒劑。不良反應發生率A組2.00%(1/50),B組未發生不良反應,C組5.26%(2/38),3組間差異無統計學意義(P>0.05)。
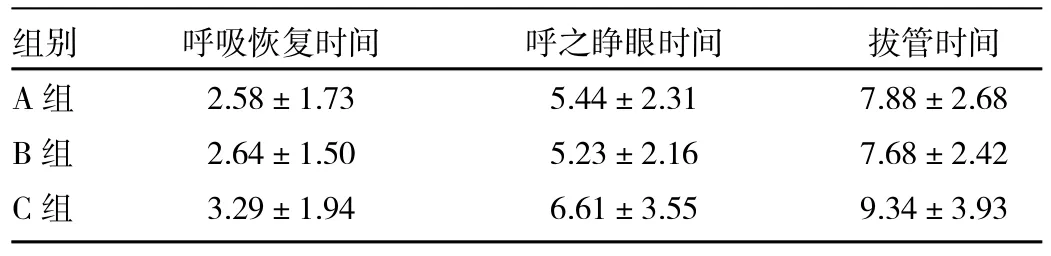
表3 3組患者蘇醒質量比較(min)
3 討論
目前我國約有2億高血壓患者,但該病的知曉率、治療率、控制率低于50%、40%和10%。如何處理好圍術期高血壓患者,特別是控制不佳的患者,是麻醉科醫師需要特別關注的問題。
高血壓患者血管自身調節功能減退,在麻醉誘導、手術以及術畢導管刺激、吸痰等操作時血壓易波動。在麻醉期間更易發生血壓明顯升高、降低及血壓、HR變化頻繁等。以往的臨床經驗對麻醉深度的判斷依賴于HR、血壓等間接指標,而這些指標對于高血壓患者并不可靠,往往造成麻醉藥用量過大導致患者術后蘇醒延遲或用量不足造成患者術中知曉。另外,丙泊酚和瑞芬太尼及肌松藥聯合使用時,劑量個體差異大于吸入麻醉,麻醉深度把握較困難。AAI是一種持續實時判斷麻醉鎮靜深度的客觀指標,廣泛應用于臨床[4],對傷害性刺激、鎮靜催眠等反應比BIS更敏感[5-6],可客觀地判斷患者全身麻醉的鎮靜深度[7-8]。
本研究采用瑞芬太尼、丙泊酚TIVA并結合AAI監測高血壓全麻患者,術中血流動力學均較平穩,可能與瑞芬太尼的降壓、降HR及丙泊酚的血管擴張作用有關。瑞芬太尼選擇作用于μ受體,經非特異性血液和組織酯酶代謝,不受肝腎功能影響,長時間輸注停藥后不影響蘇醒[9-10]。丙泊酚血漿清除率高,適合連續輸注給藥。丙泊酚與瑞芬太尼之間的藥效學模式互為補充,在消除傷害性刺激方面又具有協同作用[11]。Lund等[12]認為TIVA使麻醉維持較易平穩,手術完成后患者蘇醒迅速、蘇醒質量高,術后惡心、嘔吐發生率低。
本研究中部分患者術中麻醉深度合適的情況下但血壓仍偏高或偏低,考慮與患者血管因素及術前降壓藥的協同作用有關,部分降壓藥如血管緊張素受體阻滯劑[13]、利血平[14]等可導致術中嚴重低血壓的發生。以往未采用AAI等麻醉深度監護的情況下,高血壓患者更易發生蘇醒延遲或術中知曉,而術中知曉會對患者造成較大傷害[15]。姚冰薇等[16]報道根據血壓、HR來調控麻醉深度導致1例患者術中短暫知曉。該患者因術中血壓一度下降到78/56mmHg而暫停丙泊酚泵入。
蘇醒延遲最常見的原因為麻醉藥用量過大。本研究中3組患者呼吸恢復時間、呼之睜眼時間、拔管時間的差異均無統計學意義(均P>0.05),拔管后僅C組有1例輕度嗜睡,沒有發生麻醉蘇醒延遲,可能與AAI監測下避免了麻醉過深有關。A組和C組在拔管時各有1例輕度躁動。有研究認為,瑞芬太尼可造成停藥后痛覺過敏導致躁動,建議在蘇醒期應用替代性鎮痛治療[1]。本研究所有患者在麻醉蘇醒前或蘇醒即刻未用替代性鎮痛治療,可能與在麻醉誘導時使用作用時間相對較長的芬太尼,且手術時間不長有關。AAI監測能較好的維持術中麻醉深度和血流動力學穩定,避免患者過度應激反應和長時間低血壓可能造成的組織缺氧,減少蘇醒期躁動。3組患者均無術中知曉和術后心腦血管意外等嚴重并發癥的發生。
綜上所述,瑞芬太尼復合丙泊酚TIVA結合AAI監測能夠避免血壓波動誤導麻醉深度調節,麻醉鎮痛效能高可控性強,術后蘇醒迅速,不良反應少,可安全用于高血壓患者。
[1]Ronald D Miller.米勒麻醉學[M].6版.北京:北京大學醫學出版社, 2006:387-449.
[2]姚獻強,沈曉鳳,瞿健.雷米芬太尼-丙泊酚靜脈麻醉在婦科腹腔鏡手術的應用[J].臨床麻醉學雜志,2007,23(10):857-858.
[3]Lavoie B A,Hine J E,Thornton R D.The choice of distracting task can affect the quality of auditory evoked potentials recorded for clinical assessment[J].Int J Audiol,2008,47(7):439-444.
[4]Recart A,Gasanova I,White P F,et al.The effect of cerebral monitoring On recovery after general anesthesia:a comparison of the auditory evoked potential and bispectral index devices with standard clinical practice[J].Anesth Analg,2003,97(6):1667-1674.
[5]Ekman A,Brudin L,Sandin R.A comparison of bispectral index and rapidly extracted auditory evoked potentials index responses to noxious stimulation during sevoflurane anesthesia[J].Anesth-Analg,2004,99(4):1141-1146.[6]Nishiyama T,Hanaoka K.The A-line ARX index may be a more sensitive detector of arousal than the bispectral index during propofol-fentanyl-nitrous oxide anesthesia:a preliminary investigation[J].Can J Anaesth,2004,51(6):539-544.
[7]高耀星,徐學富.腦電雙頻譜指數與聽覺誘發電位指數在麻醉深度監測中的研究[J].醫學綜述,2010,16(5):745-747.
[8]許冰,方才,胡利國.腦電雙頻譜指數、聽覺誘發電位指數作為七氟烷麻醉麻醉深度監測的價值[J].安徽醫科大學學報,2009,44(4):524-526.
[9]Kim J H,Kim J H,Han S H,et al.Alfentanil is comparable to remifentanil in preventing withdrawal movement following rocuronium injection[J].J Clin Anesth,2009,21(1):9-12.
[10]Moerman A T,Herregods L L,De Vos M M,et al.Manual versus target-controlled infusion remifentanil administration in spontaneously breathing patients[J].Anesth Analg,2009,108(3):828-834.
[11]Mertens M J,Olofsen E,Engbers F H,et al.Propofol reduces Perioperative remifentanil requirements in a synergistic manner response surface modeling of Perioperative remifentanil-propofol interactions[J].Anesthesiology,2003,99(2):347-359.
[12]Lund C,Sundet K,Tennoe B,et al.Cerebral ischemic injury and cognitive impairment after off-pump and on-pump coronary artery bypass grafting surgery[J].Ann Thorac Surg,2005,80(6): 2126-2131.
[13]Lee A Fleisher,M D.循證臨床麻醉學[M].2版.北京:人民衛生出版社,2010:46-50.
[14]莊心良,曾因明,陳伯鑾.現代麻醉學[M].3版.北京:人民衛生出版社, 2003:1454-1468.
[15]G Edward Morgan,Maged S Mikhail,Michael J Murray.摩根臨床麻醉學[M].4版.北京:人民衛生出版社,2007:803-819.
[16]姚冰薇,許波,王雁娟.聽覺誘發電位指數在老年高血壓患者丙泊酚靶控輸注麻醉中的應用[J].臨床麻醉學雜志,2011,27(6):535-537.
2012-12-26)
(本文編輯:嚴瑋雯)
314200 平湖市第一人民醫院麻醉科
王磊,E-mail:13615739338@163.com

