血清乳酸水平和乳酸清除率在評估新生兒窒息預后中的意義研究
王寶鳳
新生兒窒息是由于分娩后1 min內呼吸紊亂缺氧,新生兒體內血液碳酸積累而引起酸中毒的一類疾病,嚴重窒息的患兒會發生腦損傷或死亡[1]。發病主要原因是胎兒在母體窘迫或出生后出現呼吸循環障礙。一般臨床表現為:出生瞬間不啼哭、全身發紫、短時無呼吸或間歇性呼吸[2]。搶救不及時或者方法不恰當會導致新生兒傷殘或致死,因此新生兒窒息預后較差。乳酸是在組織缺氧情況下由紅細胞、腦組織或肌肉組織分泌的。新生兒窒息缺氧情況下體內血清乳酸水平顯著升高,與碳酸協同降低血液pH值,誘發酸中毒,因此血清乳酸水平以及乳酸清除情況的檢測可能成為新生兒窒息治療的療效評價指標,同時也可能作為判斷新生兒窒息預后的重要指標。本研究回顧性分析我院收治的存活的和死亡的窒息新生兒的臨床資料,分析血清乳酸水平及乳酸清除率對預后的評估價值,現報道如下。
1 資料與方法
1.1一般資料選擇2008年6月—2012年5月來我院接受治療的新生兒窒息患兒135例,根據預后分成死亡組34例和存活組101例,兩組患兒性別、孕周、Apgar評分、出生時間、體質量、心率比較,差異均無統計學意義(P>0.05,見表1),具有可比性。
1.2血清乳酸水平和乳酸清除率的檢測分別在搶救前及搶救后1 h、2 h、6 h抽取患兒的靜脈血1.0 ml,將采集的血樣注入含肝素鈉的抗凝管中,并在采集后立即使用雅培血氣分析儀分析血清乳酸水平(mmol/L)。按照血清乳酸清除率=(搶救前血清乳酸水平-搶救后血清乳酸水平)/搶救前血清乳酸水平×100%,計算搶救后1 h、2 h、6 h的乳酸清除率。
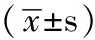
2 結果
2.1死亡組與存活組血清乳酸水平和乳酸清除率比較死亡組與存活組搶救前及搶救后1 h、2 h、6 h血清乳酸水平比較,差異有統計學意義(F組間=2.435,P=0.027;F時間=4.378,P=0.012);其中組間兩兩比較,差異均有統計學意義(P<0.05);組內兩兩比較,差異均有統計學意義(P<0.05,見表2)。

表1 兩組一般資料比較
注:*為χ2值,余檢驗統計量值為t值
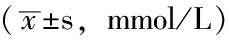
Table2Comparison of serum lactic acid level between death group and survival group

組別例數搶救前搶救后1h搶救后2h搶救后6h死亡組 34 7 02±3 29 8 03±3 46△ 9 17±4 01△▲ 9 67±4 37△▲☆ 存活組1013 48±1 03?2 65±1 57?△2 17±1 29?△▲1 26±0 61?△▲☆
注:與死亡組比較,*P<0.05;與本組搶救前比較,△P<0.05;與本組搶救后1 h比較,▲P<0.05;與本組搶救后2 h比較,☆P<0.05
死亡組和存活組搶救后1 h、2 h、6 h乳酸清除率比較,差異有統計學意義(F組間=8.348,P=0.018;F時間=7.946,P=0.035);其中組間兩兩比較,差異均有統計學意義(P<0.05);組內兩兩比較,差異均有統計學意義(P<0.05,見表3)。
2.2各時間點血清乳酸清水平和乳酸清除率與預后間的AUC搶救前、搶救后1 h、2 h和6 h血清乳酸清水平與預后間的AUC分別為75.37%、87.29%、92.88%和99.95%(見表4)。搶救后1 h、2 h和6 h乳酸清除率與預后間的AUC分別為82.15%、94.27%和97.04%(見表5)。

Table3Comparison of lactate clearance rate between death group and survival group

組別例數搶救后1h搶救后2h搶救后6h死亡組 34 -14 39±37 18 -30 63±51 02△ -37 75±47 88△▲ 存活組101 23 85±13 03? 37 64±16 22?△ 63 79±17 71?△▲
注:與死亡組比較,*P<0.05;與本組搶救后1 h比較,△P<0.05;與本組搶救后2 h比較,▲P<0.05
表4各時間點血清乳酸水平對預后的評估價值
Table4The assessed value of serum lactate at each time point on the prognosis

時間AUC(%)臨界值(mmol/L)靈敏度(%)特異度(%)陽性似然比陰性似然比搶救前75 375 2757 2891 276 190 57搶救后1h87 294 0883 2796 3317 380 16搶救后2h92 883 1587 0697 0817 930 11搶救后6h99 952 0592 17100 0019 250 03
注:AUC=曲線下面積
表5搶救后各時間點乳酸清除率對預后的評估價值
Table5The assessed value of lactate clearance rate at each time point on the prognosis after the rescue

時間AUC(%)臨界值(%)靈敏度(%)特異度(%)陽性似然比陰性似然比搶救后1h82 156 0791 0374 372 790 24搶救后2h94 2716 91100 0082 038 020 19搶救后6h97 0421 32100 0083 2617 010 15
3 討論
本研究選取我院接受治療的新生兒窒息患兒135例,檢測搶救前及搶救后1 h、2 h、6 h 血清乳酸水平并計算搶救后1 h、2 h和6 h乳酸清除率。結果表明存活組血清乳酸水平低于死亡組,而乳酸清除率高于死亡組。同時繪制搶救前、搶救后1 h、2 h和6 h 血清乳酸水平評估預后的ROC曲線,得出搶救前、搶救后1 h、2 h和6 h的AUC分別為75.37%、87.29%、92.88%和99.95%,說明血清乳酸水平對于新生兒窒息預后具有較高的預測價值。繪制搶救后1 h、2 h和6 h乳酸清除率評估預后的ROC曲線,得出搶救后1 h、2 h和6 h的AUC分別為82.15%、94.27%、和97.04%,說明乳酸清除率對于新生兒窒息預后具有較高的預測價值。從上述結果可下結論:新生兒血清乳酸水平和搶救后1 h、2 h和6 h的乳酸清除率可用于評估新生兒窒息預后。
乳酸是人體內糖代謝過程中重要的中間產物,其水平受肝臟合成速率和腎臟代謝率的影響。血清乳酸水平的升高以及乳酸清除率的降低可說明呼吸衰竭、循環衰竭、組織缺氧等疾病的發生,因此血清乳酸水平和乳酸清除率的檢測可提示疾病的嚴重程度[3-5]。劉笑雷等[6]發現老年膿毒癥患者存活組血清乳酸水平顯著低于死亡組,且乳酸清除率顯著高于死亡組。另外,對血清乳酸的實時動態監測也用于評估老年腹部大手術的實時情況[7];另有研究發現乳酸清除率是氧代謝和全身灌注的重要指標,存活的感染性休克患者乳酸清除率顯著高于死亡的患者,故血清乳酸水平的升高可以直接反映感染性休克患者的預后[8-10]。本研究死亡組患兒血清乳酸水平不同時間差異明顯,其原因是,新生兒窒息屬于呼吸系統障礙或衰竭,一旦組織和細胞缺氧,糖酵解途徑會加劇,引起體內乳酸水平急劇上升。同樣隨著血清乳酸水平逐漸升高,乳酸清除率逐漸降低,如果搶救及時,快速地恢復患兒氧氣供應,那么糖酵解會減弱,體內的乳酸合成速率降低,高水平的乳酸經腎臟排出體外[11]。
在比較了存活組和死亡組患者血清乳酸水平和乳酸清除率基礎上,本研究進一步繪制了血清乳酸水平及乳酸清除率評估預后的ROC曲線,并計算不同時點的AUC。通過AUC評價血清乳酸水平及乳酸清除率評估新生兒窒息預后的臨床價值。AUC越接近100%,說明該指標的檢測越具有診斷價值。李岱容等[12]評價了神經元特異性烯醇化酶用于肺癌檢測的臨床價值,選取AUC最接近100%的神經元特異性烯醇化酶閾值作為肺癌的檢測標準。同樣張永等[13]選擇血清1,3-β-D葡聚糖(BDG)的AUC為92.1%的水平值33.76 pg/ml為診斷閾值。可用AUC來評價各種指標檢測的預后價值。佟玉靜等[14]比較了不同時間點ROC的AUC,結果得出膿毒性休克患兒復蘇后6 h時血清乳酸水平和乳酸清除率均接近100%,因此作者得出6 h時血清乳酸水平和乳酸清除率具有較強的預測出膿毒性休克患兒預后的臨床價值。
綜上所述,血清乳酸水平和乳酸清除率可用于評估新生兒窒息預后,搶救后6 h的血清乳酸水平和乳酸清除率具有較高的預測價值。
1Fallahpour M,Hafizi A,Fouladgar A,et al.Neonatal atypical hemolytic uremic syndrome may cause prenatal asphyxia[J].Arch Iran Med,2012,15(11):729-730.
2Dereksson K,Kjartansson S,Hjartardottir H,et al.Ichthyosis prematurity syndrome with separation of fetal membranes and neonatal asphyxia[J].BMJ Case Rep,2012-03-27.
3王濤,秦儉,邢繡榮.動脈血乳酸水平對急性心力衰竭患者早期風險評估的意義[J].中國全科醫學,2012,15(12):4245.
4丁海菊,劉雪梅,魏萍.心功能衰竭患者血乳酸濃度與預后的相關性分析[J].海南醫學院學報,2011,17(2):206-207.
5劉東,王戰,李定武,等. 心肺復蘇中血氧分壓和血乳酸水平的變化及其意義[J].中國基層醫藥,2012,19(3):351.
6劉笑雷,王海峰,江薇,等.動脈血乳酸和早期乳酸清除率對老年膿毒癥患者預后判斷的價值[J].中華老年醫學雜志,2012,31(5):417-420.
7吳曉燕,莊志清,鄭瑞強,等.動態血乳酸監測對老年腹部大手術患者預后的評估[J].中華老年醫學雜志,2012,31(3):233-235.
8張雪梅.乳酸清除率對危重新生兒預后的評估研究[J].中國全科醫學,2011,14(6):2074.
9張蕾,剛麗,張新莉.動脈血乳酸水平及乳酸清除率評估感染性休克預后的意義[J].中國基層醫藥,2012,19(4):507.
10劉素霞,劉克喜,王言理,等.動態監測動脈血乳酸濃度預測感染性休克患者的預后研究[J].中國全科醫學,2010,13(12):4141.
11李曉玉,張川,曾薇.血乳酸清除率及降鈣素原與感染性休克患者預后相關性研究[J].中華醫院感染學雜志,2012,22(14):3090-3091.
12李岱容,諶麗君,薛亞軍,等.應用ROC曲線評價神經元特異性烯醇化酶對肺癌診斷的意義[J].重慶醫科大學學報,2011,36(2):198-200.
13張永,高華,胡俊鋒,等.ROC曲線評價1,3-β-D葡聚糖對侵襲性真菌病的診斷價值[J].蚌埠醫學院學報,2012,37(6):639-640,643.
14佟玉靜,佟廣輝,劉春峰,等.血乳酸和乳酸清除率評估膿毒性休克患兒預后的臨床分析[J].中國小兒急救醫學,2012,19(2):148-151.

