7 6例丘腦出血患者血糖水平變化的觀察研究
劉齊東
四川省醫學科學院 四川省人民醫院城東病區外三科,四川成都 610101
丘腦是間腦的重要組成部分,對運動系統、上行網狀系統、邊緣系統和大腦皮質的活性均有一定影響。而丘腦出血占腦出血的比例為20%~35%,占腦出血的第二位[1]。患者多病情危重,且死亡率較高,患者臨床表現不同,嚴重程度差異明顯,因此臨床早期治療十分重要。本文研究分析丘腦出血患者的血糖水平變化,分析血糖檢測對丘腦出血患者的價值,報道如下:
1 資料與方法
1.1 一般資料
選擇2009年1月~2011年7月本院收治的丘腦出血患者76例為臨床研究對象。入選標準:患者均為急性起病,且有神經系統的明確定位體征,經過CT等檢查證實,血腫位置在丘腦或者以丘腦為中心進行擴散。排除有其他部位出血、脊髓出血、住院前生活不能自理和隨訪失敗患者,同時排除既往有糖尿病病史的患者。76例患者中,男性50例,女性26例,患者年齡52~78歲之間,平均為(64.58±5.95)歲。其中,39例在活動中發病。44例患者有高血壓病史,有冠心病病史11例。臨床癥狀:意識障礙12例,感覺障礙23例,丘腦痛9例,運動障礙51例,語言障礙39例,眼部癥狀42例,二便障礙12例,15例患者有中樞性高熱,有眼部癥狀58例。
1.2 方法
所有患者均進行完善的登記,且收集患者全面臨床資料。觀察患者起病后24 h內的血糖變化水平。同時隨訪1年。觀察指標:丘腦出血后24 h患者的水平變化;發生高血糖患者與無高血糖患者的預后差異;導致高血糖的相關因素。
血糖測定采用葡萄糖氧化酶法測定靜脈血漿的葡萄糖水平。可能影響血糖水平的因素納入:性別、發病到入院的時間、高血壓等病史、肥胖。
1.3 診斷標準
患者出現高血糖臨床癥狀,隨機血糖在11.1 mol/L以上,或空腹血糖在7.0 mmol/Ll以上,餐后2 h血糖在11.1 mmol/L以上。其中空腹血糖指無能量攝入8 h以上[2]。殘疾標準:使用mRS量表對所有患者進行調查,患者得分在3分以上為有殘疾[3]。
1.4 統計學方法
采用SPSS17.0統計學軟件包,計量資料使用t檢驗進行組間對比,計數資料組間比較行χ2檢驗,以α=0.05為檢驗水準,可信區間范圍為95%,P<0.05為差異有統計學意義。
2 結果
2.1 丘腦出血患者的血糖水平
76例丘腦出血患者發生高血糖39例,無高血糖37例。患者入院時隨機血糖最低為1 mmol/L,最高為34.71 mmol/L,平均為(7.84±2.95)mmol/L。
2.2 高血糖組發生高血糖的相關因素分析
高血糖患者肥胖比例高,從發病到入院治療時間長,與無高血糖患者比較,差異有統計學意義(P<0.05)。而兩組患者的性別、病史等差異差異無統計學意義(P>0.05)。見表1。
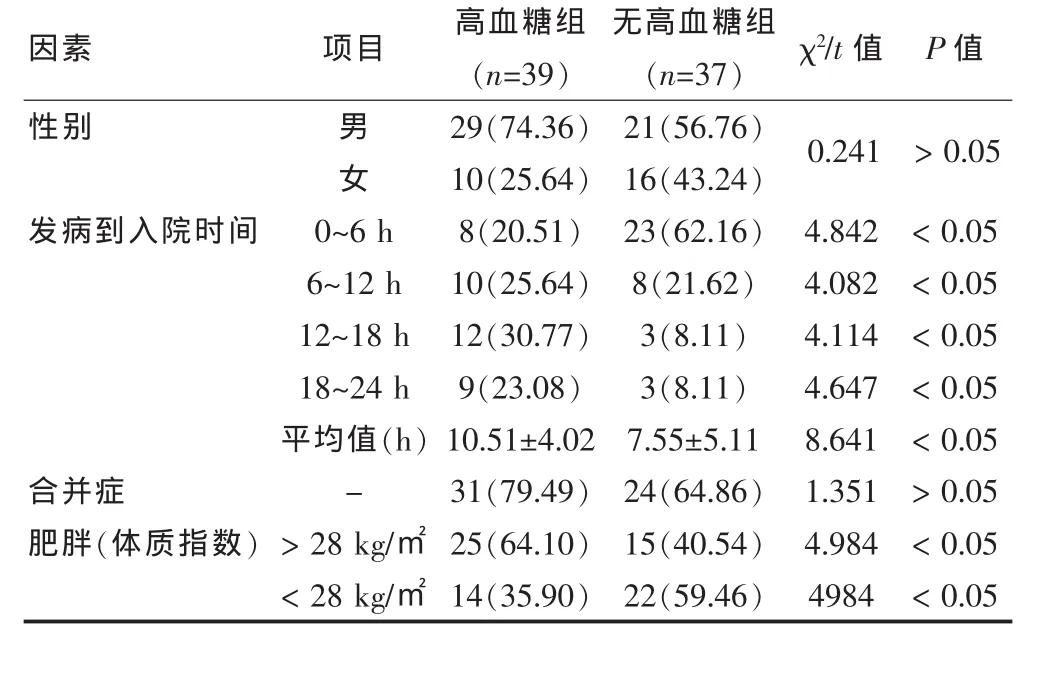
表1 高血糖組與無高血糖組患者的各因素比較分析[n(%)]
2.3 高血糖組與無高血糖組患者的預后分析
高血糖組患者1年內的殘疾率高于無高血糖組,組間比較,差異有統計學意義(P<0.05)。見表2。
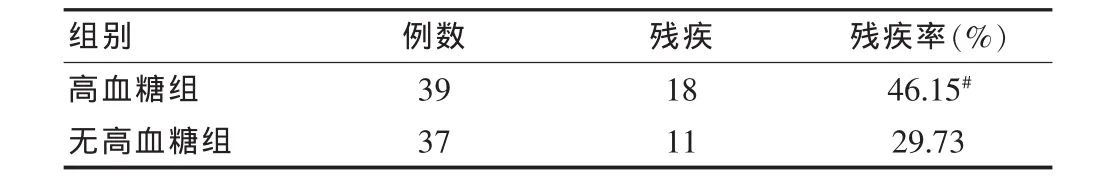
表2 高血糖組與無高血糖組患者的預后(n)
3 討論
丘腦出血占腦出血的30%左右,其發生率較高,主要是由于丘腦的結構復雜,不但接受頸內動脈系統供血,還同時接受椎基底動脈系統血供,動脈分支較多[3]。而一般發生丘腦出血主要是由于丘腦膝狀動脈和丘腦穿通動脈破裂所導致,患者多有高血壓動脈硬化,有微小動脈瘤及血管的畸形破裂等。而由于丘腦本身的結構復雜,其包括不同的神經元群,且與大腦不同組織連接,因此功能復雜[4]。
當丘腦出血后,患者的臨床癥狀多樣,嚴重程度不一,致殘率較高。因此,如何對患者進行早期診斷,并減少其殘疾率一直是臨床研究的重點。
本文旨在分析丘腦出血后患者的血糖變化,從結果可以看出,76例患者中,有39例患者發生了急性的高血糖狀態。而這種高血糖的發生,會導致缺血組織的代謝紊亂,出現腦再灌注降低,并同時導致興奮性氨基酸升高,引起炎癥和自由基的產生,進一步導致腦部損傷。同時,腦出血后的高血糖狀態還會同時促進血栓的形成。在發生高血糖后,缺血性腦組織中無氧酵解比例增加,乳酸蓄積,導致細胞內的酸中毒現象,還會促進細胞內鈣離子超載,加重缺血性腦組織的損傷[5]。
此外,高血糖還會誘導產生自由基產物,并會促進血腦屏障的通透性,導致腦水腫的發生。而同時高血糖也會誘導緩激肽,誘發各種炎癥反應,進而會促進高血糖對細胞的作用。同時,血糖的升高還會引起鈣離子的內流,導致線粒體被破壞,促進細胞的凋亡[6]。從表2中可以看出,39例高血糖組患者中,有18例患者出現了殘疾狀態,占46.15%,與無高血糖患者比較,差異有統計學意義(P<0.05)。
本文對丘腦出血患者發生高血糖的相關因素進行了分析,從結果可以看出,高血糖患者肥胖比例高,從發病到入院治療時間長,與無高血糖患者比較,差異顯著。其中,肥胖會導致胰島素抵抗,而入院到就診時間較長,患者的腦部損傷也越大。而導致丘腦出血后高血糖的原因還可能包括:患者在就診前有潛在的糖化血紅蛋白升高,或為潛在的糖尿病患者;機體對急性應激產生的一種非特異性反應,在丘腦損傷后,丘腦的內分泌系統應激反應進行了重新的組合,導致交感神經系統活性逐漸升高,引起皮質激素和去甲腎上腺素的上升[7];同時,在腦出血發生后,也可能會導致胰島素的抵抗。
綜上所述,丘腦出血患者24 h內發生高血糖比例較高,主要與患者肥胖、發病到入院的時間有關,且高血糖會直接影響患者預后。而目前臨床研究對丘腦出血后發生高血糖的臨界值仍不明確,且嚴格控制血糖是否會改善患者的預后也仍在進一步研究中,需要臨床醫生引起重視。
[1],勇,朱本亮,王虎,等.腦岀血患者急性期血糖水平及其與血壓、預后的相關性[J].神經損傷與功能重建,2012,7(5):343-345.
[2]王挺剛,胡玲玲,孔亮,等.尤瑞克林聯合胰島素治療進展性腦梗死合并高血糖患者的療效[J].中國老年學雜志,2011,31(17):3290-3291.
[3]司馬國忠,吳春暉,張小軍,等.早期高血糖對原發性腦出血患者近期預后影響的匯總分析[J].國際腦血管病雜志,2010,18(6):411-416.
[4]李小華,李斯明,劉淑嫻,等.血糖控制水平對高血壓糖尿病合并腦出血患者并發癥的影響[J].現代臨床護理,2011,10(5):36-37.
[5]高麗娜,蘇會璇.入院時血糖水平在急性腦出血患者近期預后中的意義[J].醫學理論與實踐,2012,25(14):1676-1677.
[6]Hyvarinen M,Tuomilehto J,Mahonen M,et al.Hyperglycemia and incidence of ischemic and hemorrhagic stroke-comparison between fasting and 2-hour glucose criteria[J].Stroke,2009,40(5):1633-1637.
[7]Meseguer E,Labreuche J,Olivot JM,et al.Determinants of outcome and safety of intravenous rt-PA therapy in the very old:a clinical registry study and systematic review[J].Age and Ageing,2008,37(1):107-111.

