超聲對先天性肥厚性幽門狹窄的診斷價值
才 琪*
(錦州市婦嬰醫院超聲科,遼寧 錦州 121000)
超聲對先天性肥厚性幽門狹窄的診斷價值
才 琪*
(錦州市婦嬰醫院超聲科,遼寧 錦州 121000)
目的探討嬰幼兒先天性肥厚性幽門狹窄(HPS)的聲像圖特征及超聲對HPS診斷價值。方法對32例HPS患兒的幽門管長度、幽門管直徑及幽門肌層厚度進行測量,與手術中測量值及15例正常嬰兒進行比較。結果超聲測量HPS的幽門管長度(22.96±3.59)mm,幽門管直徑(15.05±2.23)mm,幽門肌層厚度(5.01±0.31)mm,與手術中測量值無顯著性差異(P>0.05),與正常嬰兒測量值比較差異有統計學意義(P<0.01)。結論超聲是HPS安全、簡便、可靠的診斷方法,具有重要的臨床診斷價值。
超聲檢查;先天性肥厚性幽門狹窄
先天性肥厚性幽門狹窄(HPS)為嬰幼兒常見的消化道疾病,以往診斷多靠臨床表現、查體和X線鋇餐檢查,近年來超聲檢查,尤其是高頻超聲在臨床中的廣泛應用,很大程度上提高了本病的正確診斷性。現將我院2009年至2012年經超聲診斷收治住院并經手術證實的32例HPS患兒的超聲檢查測量結果與手術中測量值及與15例正常嬰兒測量值進行統計學分析,現報道如下。
1 對象與方法
1.1 研究對象
本組32例患兒均系我院2009年至2012年經超聲檢查診斷收治住院并經手術證實的HPS,其中男24例,女8例,年齡最早為出生后19d,最晚為出生后122d,32例病例臨床表現為噴射性嘔吐,嘔吐物為奶,不含膽汁,患兒逐漸消瘦,體質量較出生時下降,皮膚松弛,出現脫水癥狀。正常同齡對照組15例,男11例,女4例。
1.2 儀器設備與方法
應用PHILIPS-IU22、HD11彩色超聲診斷儀,頻率5.0~10.0MHz。禁食4h以上檢查一次,以確定胃內有無潴留液。再喂奶或飲水,患兒取仰臥位,在腹中線偏右側,右腎上極前方,逐步向膽囊下方掃查,縱切顯示幽門管長軸切面,觀察幽門管形態、結構,測量幽門管長度,再將探頭旋轉90°,橫切見到幽門管橫斷面,然后測量幽門肌層厚度、幽門管直徑。再觀察胃排空、胃蠕動、幽門管收縮和舒張等情況,要仔細觀察胃內容物是否能通過幽門管。手術中測量幽門管長度、幽門管直徑及幽門肌層厚度。15例正常嬰兒也測量幽門管長度、幽門管直徑及幽門肌層厚度。
1.3 統計學分析
所有數據以(χ—±s)表示,采用t檢驗,P<0.05具有顯著性差異。
2 結 果
超聲檢查32例HPS中,均有典型聲像圖表現,縱切時為呈“子宮頸樣”改變,表現為幽門部肥大,幽門管變細變長,增厚的幽門環肌表現為低回聲,粘膜層呈高回聲,幽門管腔呈細線狀無回聲(圖1),橫切面顯示“靶環征”(圖2)。超聲測量HPS幽門管長度(22.96 ±3.59)mm,幽門管直徑(15.05±2.23)mm,幽門肌層厚度(5.01± 0.31)mm,與正常嬰兒比較有顯著性差異(P<0.01),與手術中測量值比較無顯著性差異(P>0.05)。見表1。

表1 32例HPS患兒超聲檢查與術中測量及正常對照組比較(mm)
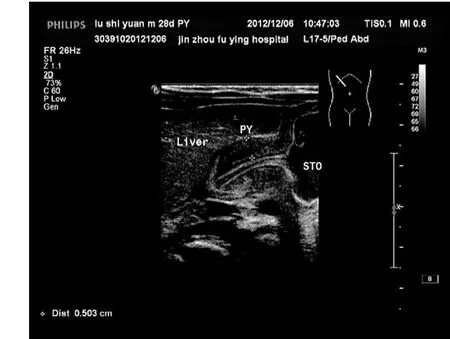
圖1 HPS幽門管長軸切面聲像圖,呈“子宮頸樣”改變
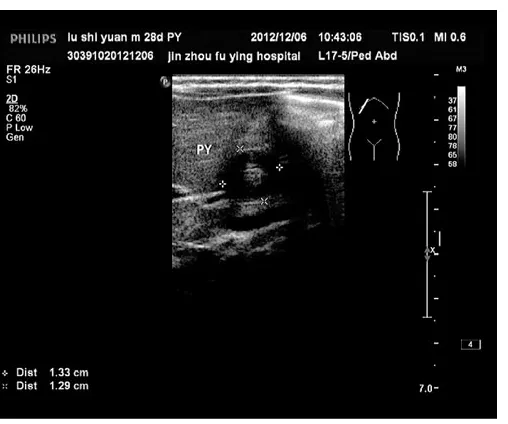
圖2 HPS幽門管短軸切面聲像圖,呈“靶環征”
3 討 論
先天性肥厚性幽門狹窄是幽門環狀肌及全層肌肉肥厚、增生,以環狀肌為主,使幽門腔狹窄所引起的胃輸出道不全性梗阻,為嬰兒常見先天性消化道畸形,其發病率在國外高達1.5%~4.0%,占先天性消化道畸形的首位[1]。在我國HPS的發病率稍低,居消化道畸形的第三位,發病多為足月產正常嬰兒,男性發病率明顯高于女性,為4~5∶1。幽門肌肥厚的組織漸向胃端側移行,二者分界不明顯,然而在十二指腸端界限明顯,突然終止在十二指腸起端,幽門部增大呈橄欖樣腫塊,病史越長,腫塊越大,突入十二指腸腔內,幽門管狹窄,僅能通過極細的探針,食物通過障礙,表現為胃潴留。
先天性肥厚性幽門狹窄是多發生于出生后的4周內,本病的病因尚不清楚,有以下幾種學說:①幽門肌層先天性發育異常。幽門肌過度增生,特別是環肌增生而致幽門狹窄。②神經發育異常。支配幽門的副交感神經紊亂可能是肥厚性幽門狹窄的原因。③遺傳因素。有報道稱本病有很高的家族性遺傳傾向,雙親患此病者,其后代的患病率可達6.9%。④內分泌因素。內源性前列腺素與幽門狹窄可能有關;有報道稱HPS患兒血清胃泌素比正常兒高。⑤其他因素。如血型、病毒感染、環境等。
本病早期的主要癥狀為吐奶,特點是開始為溢奶,而后是逐漸加重的噴射樣嘔吐,嘔吐物無膽汁。因幽門梗阻導致胃潴留,引起胃有不同程度的擴張,胃粘膜充血水腫,甚至嚴重者導致糜爛,嚴重時可引起胃出血,嘔吐物呈咖啡色。大部分患兒可觀察到胃蠕動波,從左上腹推向右上腹,右上腹可捫及橄欖樣包塊是HPS的特有體征,但約15%~20%患者觸不到包塊[2]。因為長期嘔吐,患兒體質量較出生時減輕,脫水、皮膚松弛,導致患兒營養不良,嚴重者甚至衰竭死亡。
臨床上以往通過X線鋇餐檢查診斷HPS,但是X線鋇餐檢查不能顯示幽門管肌層病變全部特征,尤其對賁門部及幽門前瓣膜顯示效果不滿意。喂服患兒鋇劑也比較困難,如不及時用胃管吸出胃內鋇劑,會加重病情或因嘔吐將鋇劑吸入氣管。本組HPS患兒超聲測量幽門管長度、幽門管直徑及幽門管肌層厚度與術中測量值比較無顯著性差異(P>0.05),說明超聲測量能準確反映HPS病變程度,超聲檢查不僅可以動態觀察胃蠕動、胃內容物通過幽門的情況,還可以顯示幽門管形態、結構。正常小兒幽門肌層厚度為0.1~0.3cm[3],有文獻將本病的超聲診斷標準規定為幽門管長度≥15mm,直徑≥12mm,幽門肌層厚度≥4mm[4],檢查中觀察幽門管長軸切面呈“子宮頸樣”改變,橫切短軸觀察呈“靶環”樣改變,胃擴張,胃內容物不能通過或僅少量間斷通過幽門管可作出正確診斷。
本病的鑒別診斷:①幽門痙攣。嘔吐程度較輕,間歇性,非噴射狀嘔吐,解痙藥物效果明顯。超聲顯示見幽門管結構正常,胃內容物通過幽門良好,幽門肌層無明顯增厚。②幽門前瓣膜。是一種極少見的先天性消化道畸形,在幽門部或竇部有由黏膜或黏膜下組織構成瓣膜,將胃和十二指腸隔開,瓣膜有的完全閉鎖,有的中央有小孔。臨床癥狀上與幽門肥厚狹窄相似,但幽門肌層未見明顯增厚。③十二指腸梗阻。超聲檢查可見十二指腸第一段擴張,與胃擴張形成典型的“雙泡征”。嘔吐物含有膽汁。④賁門痙攣。是指先天性賁門食管部肌肉持續痙攣造成食管下端梗阻及食管本身擴張與肥厚,又稱為先天性巨食管癥。本病患兒賁門部食管環肌持續痙攣,不能按食物下咽的反射而弛張,故又稱失弛張癥。梗阻上段食管擴張,管壁肥厚及變性。超聲表現為飲水后食管擴張呈梭形或燒瓶形,擴張下段食管呈鳥嘴狀或毛筆尖狀狹窄、變長,水通過受阻,胃腔幾乎不充盈。
總之,超聲檢查簡便易行,無創傷,且可動態觀察,能與上述多種疾病進行鑒別,診斷率高,客觀、便捷,非侵襲性,家長及患兒容易接受。早期準確地診斷本病,對提高患兒的生活質量有著重要的意義和作用,超聲檢查在HPS的診斷中有重要的價值,可作為診斷HPS的首選方法。
[1] Sorensen HT,Sk fiver MV,Pedersen V.Risk of in famtife hypertrophic phyofic stenosis after maternal posmanio use of maorides[J]. Scand in Feet Dis,2003,5(2):104-106.
[2] 嚴志龍,吳曄明,杜雋,等.先天性肥厚性幽門狹窄的診斷標準與B超評分系統[J].中華小兒外科雜志,2002,23(4):298-230.
[3] 李曉琪,陳勇剛.肥厚性幽門狹窄的B超檢查技巧[J].臨床超聲醫學雜志,2006,8(1):57-58.
[4] Smoljanic Z,Zivic G,Milovanovic D,et a1.Ultrasound in the diagnosis of hypertrophic pyloric stenosis[J].Srp Arh Celok Lek,2000,128 (5-6):191-193.
R725.7;R445
B
1671-8194(2013)12-0257-02
*通訊作者:E-mail:ldcd8888@sohu.com

