結核性胸腔積液與惡性胸腔積液患者危險因素的對比研究
徐德祥 徐峰 宋麗麗
·論 著 ·
結核性胸腔積液與惡性胸腔積液患者危險因素的對比研究
徐德祥 徐峰 宋麗麗
目的 探索結核性胸腔積液與惡性胸腔積液患者危險因素的不同,為臨床個體化診治胸腔積液提供依據。方法 連續性入選2006年1月至2012年12月間在青島市中心醫院呼吸科確診為結核性胸腔積液或惡性胸腔積液的患者264例,其中結核性胸腔積液患者147例,惡性胸腔積液患者117例。調查并比較兩組患者的年齡、性別、合并糖尿病、呼吸系統基礎疾病史、經濟狀況、工作勞累感、群體居住行為、運動量不足、進食規律性、睡眠時間、心理應激程度、吸煙指數、類似病家族史等13個項目,采用logistic單因素和多因素回歸分析,對結核性胸腔積液和惡性胸腔積液的發病獨立危險因素進行對比,以說明兩者危險因素的差異。結果 單因素分析結果顯示,結核性胸腔積液與惡性胸腔積液兩組數據比較,合并糖尿病[15.0%(22/147)vs 6.8%(8/117),χ2=4.571,P= 0.034]、經濟狀況差[38.1%(56/147)vs 29.9%(35/117),χ2=5.103,P=0.028]、有群體居住行為[29.3% (43/147)vs 9.4%(11/117),χ2=4.977,P=0.030],是結核性胸腔積液的危險因素;年齡>40歲[45.6%(67/147)vs 78.6%(92/117),χ2=4.752,P=0.032]、心理應激程度高[15.0%(22/147)vs 33.3%(39/117),χ2=6.031,P= 0.017]、吸煙指數>400[25.9%(38/147)vs 32.5%(38/117),χ2=5.228,P=0.024]和有類似病家族史[9.5% (14/147)vs 34.2%(40/117),χ2=3.976,P=0.046]是惡性胸腔積液的危險因素。在排除其他因素影響后,合并糖尿病(χ2=5.391,P=0.027,OR=2.457,95%CI:5.051~1.773)和群體居住行為(χ2=5.491,P=0.022,OR= 3.636,95%CI:6.494~2.584)仍然是結核性胸腔積液的危險因素;年齡>40歲(χ2=5.364,P=0.022,OR= 2.323,95%CI:1.197~2.588)和有類似病家族史(χ2=5.897,P=0.021,OR=3.080,95%CI:2.233~4.018)是惡性胸腔積液危險因素。結論 胸腔積液患者如果合并糖尿病或有群體居住行為更容易出現結核性胸腔積液,如果年齡>40歲或有類似病家族史,更容易出現惡性胸腔積液。
結核,胸膜/并發癥; 胸腔積液; 胸腔積液,惡性; 危險因素
通過危險因素評估來確定患者的患病風險并初步確定高危患者以進一步展開相關檢查是臨床工作常用的思路。胸腔積液作為臨床上的一種多發病,最常見的原因是結核性胸腔積液和惡性胸腔積液(本次調查對象中包括惡性腫瘤胸膜轉移所致胸腔積液和惡性胸膜間皮瘤所致胸腔積液)。這兩種疾病的發病危險因素、臨床表現、治療方法及預后都相差很大,但目前關于結核性胸腔積液與惡性胸腔積液的危險因素對比研究的證據相對較少。本研究比較了兩種胸腔積液患者的常見危險因素,為臨床醫師接診此類患者時擬定合理的初始診療方案提供一定的依據。
資料和方法
一、研究對象
2006年1月至2012年12月間在青島市中心醫院呼吸科連續入選確診為結核性胸腔積液或惡性胸腔積液的患者共279例,因15例失訪(其中結核性胸腔積液組8例,惡性胸腔積液組7例),最終納入264例患者,其中結核性胸腔積液患者147例(55.7%),列為結核性胸腔積液組;惡性胸腔積液患者117例(44.3%),列為惡性胸腔積液組。所有患者均經盲法穿刺胸膜活檢、B超引導下胸膜活檢或內科胸腔鏡胸膜活檢,組織病理學確診為結核性胸腔積液或惡性胸腔積液。
入選標準:(1)經病理學明確診斷;(2)患者知情同意后獨立完成調查問卷。排除標準:(1)患者拒絕參與調查問卷;(2)合并其他致死性疾病,如急性心肌梗塞等。失訪人數15例,失訪率5.4%(15/279)。
二、研究方法
對147例結核性胸腔積液組患者和117例惡性胸腔積液組患者進行發病危險因素的回歸分析(兩組互為“對照組”)。符合入選標準的患者均建立統一的檔案,并由專門調查員負責信息采集。患者信息涉及年齡、性別、合并糖尿病、呼吸系統基礎疾病史、經濟狀況、工作勞累感、群體居住行為、運動量不足、進食規律性、睡眠時間、心理應激程度、吸煙指數及類似病家族史等13個方面。采用logistic單因素和多因素回歸分析,對結核性胸腔積液和惡性胸腔積液的發病獨立危險因素進行對比,以說明兩者危險因素的差異。
三、診斷標準
結核性胸腔積液或惡性胸腔積液診斷方法及標準:經盲法穿刺胸膜活檢、B超引導下胸膜活檢或內科胸腔鏡胸膜活檢,組織病理學確診為結核性胸腔積液或惡性胸腔積液。
糖尿病的診斷采用美國糖尿病協會(ADA)發表的診斷標準,即符合下述3條標準中的任何一條診斷為糖尿病:(1)糖尿病癥狀加隨意靜脈血漿葡萄糖≥11.1 mmol/L;(2)空腹靜脈血漿葡萄糖≥7.0 mmol/L;(3)口服葡萄糖耐量試驗(OGTT),2 h靜脈血漿葡萄糖≥11.1 mmol/L。
四、變量說明及變量賦值
結核性胸腔積液與惡性胸腔積液危險因素相關定義及變量賦值見表1。
五、統計學分析
所有的資料均經SPSS 10.0統計軟件分析處理。計數資料采用例數及比例的方法進行統計學描述,采用logistic回歸分析的方法進行單因素或多因素分析,規定P<0.05為差異有統計學意義。單因素分析變量入選方法采用后退法;多因素分析變量入選方法采用后退法,多因素分析中α入=0.05,α出=0.10。
結 果
一、單因素分析
logistic單因素回歸分析顯示,結核性胸腔積液的危險因素有:合并糖尿病、經濟狀況差、有群體居住行為;惡性胸腔積液的危險因素有:年齡>40歲、心理應激程度高、吸煙指數>400及有類似病家族史(表2)。
二、多因素分析
對13項危險因素進行logistic多因素回歸分析,結果顯示,合并糖尿病和群體居住行為是結核性胸腔積液的危險因素(χ2=5.391,P=0.027,OR= 2.457,95%CI:5.051~1.773)、(χ2=5.491,P= 0.022,OR=3.636,95%CI:6.494~2.584);年齡>40歲和有類似病家族史是惡性胸腔積液危險因素(χ2=5.364,P=0.022,OR=2.323,95%CI:1.197~2.588)、(χ2=5.897,P=0.021,OR=3.080,95%CI:2.233~4.018)(表3)。
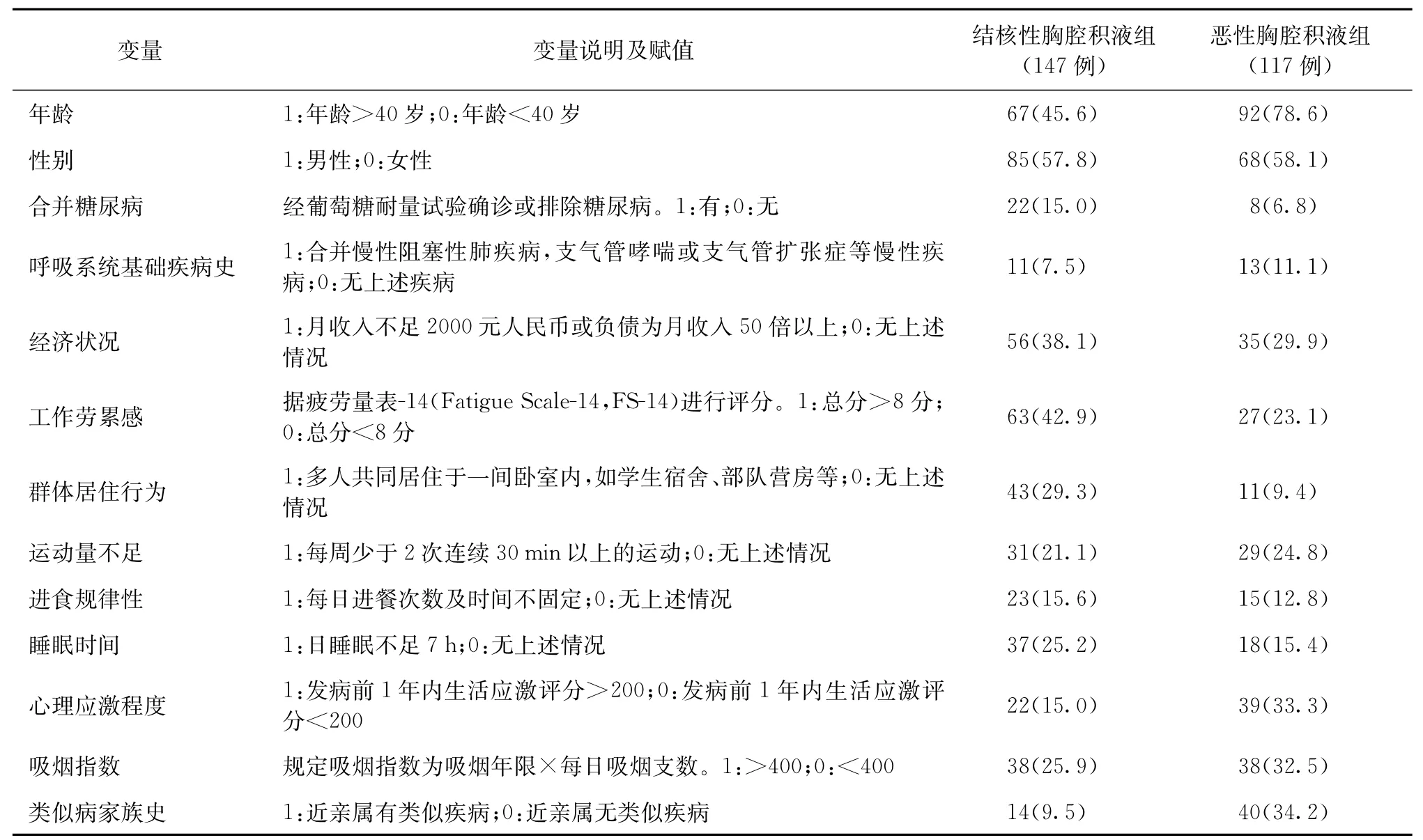
表1 兩組患者危險因素分析變量賦值表及各變量在兩組中分布情況
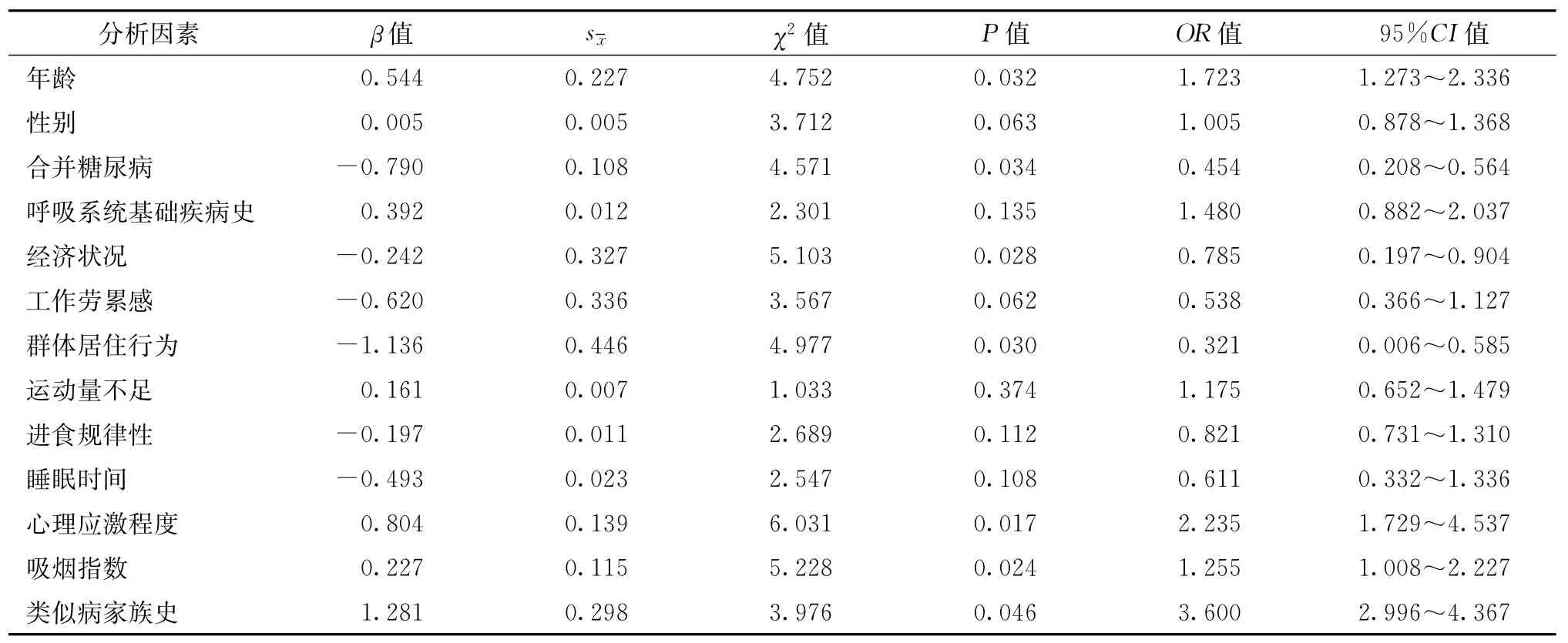
表2 兩組患者危險因素logistic單因素回歸分析結果

表3 兩組患者logistic多因素回歸分析結果
討 論
胸腔積液是全身疾病或胸膜疾病所導致的液體過多滲出或漏出并積蓄在胸膜腔形成的病理現象。臨床最常見的分別是結核性胸腔積液和惡性胸腔積液,占胸膜疾病的49.6%和29.6%[1]。同樣,胸腔積液也是結核病變的一種常見表現形式,在結核病患者中,出現胸腔積液的比率大約為6.7%[2]。因此,探討結核性胸腔積液與惡性胸腔積液的危險因素不僅有利于評估胸腔積液的性質,而且可以指導臨床醫師盡早干預可能存在的危險因素,改善患者的預后。
有研究顯示,不同年齡肺結核患者的癥狀不同,年輕患者更多表現為咯血、盜汗及PPD陽性反應,而老年患者更容易有合并癥[3],但是直接比較結核性胸腔積液和惡性胸腔積液年齡的研究結論尚未見報道。通過筆者的調查研究發現,結核性胸腔積液的獨立危險因素有:合并糖尿病及有群體居住行為;而惡性胸腔積液的獨立危險因素有:年齡>40歲、有類似病家族史。本研究發現結核性胸腔積液組的平均年齡明顯低于惡性胸腔積液組,對于臨床評估胸腔積液的性質提供一定的依據。
糖尿病與肺結核的相關性得到過很多學者的關注,研究顯示兩者之間具有某種相關性,但具體原因尚不清楚[2],肺結核患者中糖尿病的發病率遠遠大于正常人群,在2.1%~13.2%之間[4-5],而且合并糖尿病的肺結核患者死亡率明顯高于不合并糖尿病的肺結核患者[6],同樣糖尿病患者也更容易發生結核病[7]。但尚未見關于糖尿病在結核性胸腔積液與惡性胸腔積液中發病率的比較方面的研究。本研究發現結核性胸腔積液中糖尿病發病率遠遠高于惡性胸腔積液,這一結論若與其他危險因素聯合有助于胸腔積液性質的判定,同時在治療結核性胸腔積液時積極關注患者的血糖問題對改善患者的預后意義重大。
關于群體居住行為和類似病家族史在結核性胸腔積液和惡性胸腔積液中發病率的比較研究盡管尚未見報道,但是這兩項危險因素比較容易調查,且在這兩種胸腔積液中的發病率有較大的差異,有助于為評估胸腔積液的性質提供依據。
吸煙作為多種疾病的危險因素經常出現在各種研究中,有研究顯示,結核病合并糖尿病的患者吸煙率遠遠高于不合并糖尿病的結核病患者,且發病程度更嚴重[2],由于本研究樣本量偏少,未得出類似的結論。但結合以往的研究結論看,對于所有的胸腔積液患者,勸導戒煙應該是合理的選擇。
由于本研究是單中心研究,且樣本量偏小,尚無法闡述各個危險因素之間有無關聯及各個危險因素對疾病發生的影響程度。各種危險因素在結核性胸腔積液或惡性胸腔積液發病中的權重有多大?能否通過聯合賦分的方法更好地區分結核性胸腔積液和惡性胸腔積液?是未來研究應該著重解決的問題。
[1]Liam CK,Lim KH,Wong CM.Causes of pleural exudates in a region with a high incidence of tuberculosis.Respirology,2000,5(1):33-38.
[2]Ocal S,Saka D,Ogretensoy M.Mild and severe forms of tuberculosis in diabetic and non-diabetic patients.J Diabetes,2009,1(2):107-111.
[3]Rawat J,Sindhwani G,Juyal R.Clinico-radiological profile of new smear positive pulmonary tuberculosis cases among young adult and elderly people in a tertiary care hospital at Deheradun (Uttarakhand).Indian J Tuberc,2008,55(2):84-90.
[4]Aktogˇu S,Yorgancioglu A,Cirak K,et al.Clinical spectrum of pulmonary and pleural tuberculosis:a report of 5480 cases. Eur Respir J,1996,9(10):2031-2035.
[5]Yamagishi F,Suziki K,Sasaki Y,et al.Prevalence of coexisting diabetes mellitus among patients with active pulmonary tuberculosis.Kekkaku,1996,71(10):569-572.
[6]TouréNO,Dia Kane Y,Diatta A,et al.Tuberculosis and diabetes.Rev Mal Respir,2007,24(7):869-875.
[7]Baker MA,Lin HH,Chang HY,et al.The risk of tuberculosis disease among persons with diabetes mellitus:a prospective cohort study.Clin Infect Dis,2012,54(6):818-825.
The comparative study of risk factors between patients with tuberculous pleural effusion and malignant pleural effusion
XU De-xiang,XU Feng,SONG Li-li. Respiratory Department of Qingdao Central Hospital,Qingdao 266042,China
XU Feng,Email:nursexufeng@163.cpm
Objective To explore the differences of risk factors between patients with tuberculous pleural effusion and malignant pleural effusion and to provide basis of clinical diagnosis of pleural effusion.Methods We consecutively enrolled the 264 patients who was diagnosed of tuberculous pleural effusion or malignant pleural effusion in January 2006—December 2012 in respiratory department of the 2nd Affiliated Hospital of Qingdao University,of which 147 cases were tuberculous pleural effusion and 117 cases were malignant pleural effusion.We compared the patients’age,gender,whether with diabetes,respiratory disease history,the economic status,work tired feeling,group living behavior,lack of exercise,eating regularity,sleep time,psychological stress,smoking index,disease family history between the 2 groups.The univariate and multivariate logistic regression analysis was made on the risk factor for morbidity of tuberculous pleural effusion and malignant pleural effusion.Results The univariate results showed that diabetes mellitus[15.0%(22/147)vs 6.8%(8/117),χ2=4.571,P=0.034],low economic status[38.1%(56/147)vs 29.9%(35/117),χ2=5.103,P=0.028],with group living behavior[29.3% (43/147)vs 9.4%(11/117),χ2=4.977,P=0.030],are risk factors for tuberculous pleural effusion;Age>40 years[45.6%(67/147)vs 78.6%(92/117),χ2=4.752,P=0.032],high degree of psychological stress[15.0% (22/147)vs 33.3%(39/117),χ2=6.031,P=0.017],smoking index>400[25.9%(38/147)vs 32.5% (38/117),χ2=5.228,P=0.024],and with family history of similar disease[9.5%(14/147)vs 34.2%(40/117),χ2=3.976,P=0.046]are risk factors for malignant pleural effusion.After the exclusion of other factors,diabetes mellitus(χ2=5.391,P=0.027,OR=2.457,95%CI:5.051-1.773)and group living behavior (χ2=5.491,P=0.022,OR=3.636,95%CI:6.494-2.584)are still risk factors for tuberculous pleural effusion;aged>40 years(χ2=5.364,P=0.022,OR=2.323,95%CI:1.197-2.588)and with family history of similar disease(χ2=5.897,P=0.021,OR=3.080,95%CI:2.233-4.018)are risk factors for malignant pleural effusions.Conclusion Pleural effusion in patients with diabetes mellitus or with group living behaviors are more prone to have tuberculous pleural effusion,and if patients age more than 40 years or have a family history of similar disease,are more prone to have malignant pleural effusion.
Tuberculosis,pleural/complications; Pleural effusion; Pleural effusion,malignant;Risk factors
2013-01-23)
(本文編輯:郭萌)
青島市科技局科技項目(10-2-2-6-1-nsh)
266042青島市中心醫院呼吸科(徐德祥、徐峰),醫保科(宋麗麗)
徐峰,Email:nursexufeng@163.com

