不同年齡組腹腔鏡膽囊切除術圍手術期的臨床分析
李衍彥,姜海濤,孫良金,李潔旭,曹景玉
(青島大學醫學院附屬醫院,山東 青島,266003)
隨著經濟的發展,人民生活水平的提高,高齡人群中膽囊結石患者逐漸增多,其發病率高達30%。資料顯示,40歲后隨著年齡的增長,膽囊結石發病率有增加的趨勢[1]。高齡患者體質較弱,合并癥多,手術風險大,醫護人員、家屬及患者在選擇手術治療時均會有所顧忌。腹腔鏡膽囊切除術(laparoscopic cholecystectomy,LC)作為創傷小、康復快的治療手段已成為膽囊結石的首選治療方法。LC對高齡患者具有明顯的微創優勢,但目前探討其安全性的報道較少。2008年1月至2013年1月我院為327例膽囊結石患者行LC,患者均痊愈出院。現報道如下。
1 資料與方法
1.1 臨床資料 327例膽囊結石患者中高齡組(年齡≥75歲)42例,其中男11例,占26.2%;女31例,占73.8%。老年組(50≤年齡<75)150例,其中男36例,占24.0%;女114例,占76.0%。中青年組(年齡<50)135例,其中男40例,占29.6%;女95例,占70.4%。分析3組患者合并癥、術中是否中轉開腹、術后并發癥情況及住院時間、待手術日、手術時間、術后恢復時間(患者術后至出院時間)、腸道功能恢復時間(以術后首次肛門排氣為腸道功能恢復標志)、術前白蛋白、術后第1天白蛋白及兩者的差值。
1.2 術前準備 患者入院后均常規行心電圖、消化系統B超等影像學檢查,必要時行MRCP輔助診斷,高齡組患者常規行心臟彩超、肺功能檢查,以排除心肺疾病,其他兩組則依據患者自身情況選擇是否行心肺檢查,以評估心肺功能,排除手術禁忌。高血壓患者,口服降壓藥至術日晨,術前血壓控制在150/100 mmHg以下。糖尿病患者,術前血糖控制在10.0 mmol/L 以下。
1.3 術后處理 術后患者常規予以吸氧、補液、抑酸、化痰等治療。囑患者早期下床活動。有合并癥的患者密切觀察病情變化,及時對癥處理。術前合并嚴重心肺功能障礙的患者,術后送入ICU加強護理。
1.4 統計學處理 采用SPSS 18.0軟件行統計學處理,計量資料的比較采用單因素方差分析,定性資料采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
膽囊結石患者的合并癥主要為高血壓病、冠心病及Ⅱ型糖尿病。高齡組患者合并癥多于其他兩組,差異有統計學意義(P<0.01)。老年組合并Ⅱ型糖尿病的患者與中青年組差異無統計學意義;合并冠心病及兩種以上疾病的患者多于中青年組,差異有統計學意義(P<0.05)。老年組合并高血壓病的患者多于中青年組,差異有統計學意義(P<0.01)。3組患者并發癥發生率差異無統計學意義(P >0.05)。見表1。
高齡組住院時間、待手術日、術后恢復時間、腸道功能恢復時間長于其他兩組,術后第1天白蛋白低于其他兩組,差異有統計學意義(P<0.01)。高齡組術前白蛋白水平低于其他兩組,差異有統計學意義(P<0.01);老年組與中青年組差異無統計學意義(P>0.05)。3組患者手術時間、手術對白蛋白的影響差異無統計學意義(P>0.05)。見表2、表3。
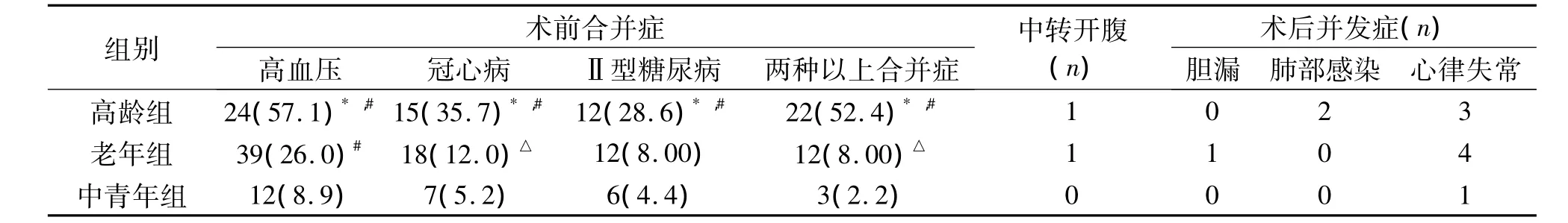
表1 3組患者合并癥及并發癥的比較[n(%)]
表2 3組患者術前指標及手術時間的比較(±s)
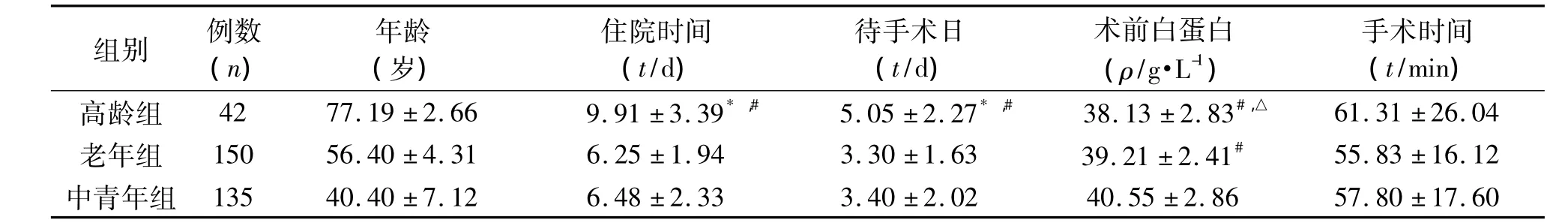
表2 3組患者術前指標及手術時間的比較(±s)
*P <0.01 vs.老年組;#P <0.01 vs.中青年組;△P <0.05 vs.老年組
組別 例數(n)年齡(歲)住院時間(t/d)待手術日(t/d)術前白蛋白(ρ/g·L-1)手術時間(t/min)61.31 ±26.04老年組 150 56.40 ±4.31 6.25 ±1.94 3.30 ±1.63 39.21 ±2.41# 55.83 ±16.12中青年組 135 40.40 ±7.12 6.48 ±2.33 3.40 ±2.02 40.55 ±2.高齡組 42 77.19 ±2.66 9.91 ±3.39*,# 5.05 ±2.27*,# 38.13 ±2.83#,△86 57.80 ±17.60
表3 3組患者術后指標的比較(±s)

表3 3組患者術后指標的比較(±s)
*P <0.01 vs.老年組;#P <0.01 vs.中青年組
組別 術后恢復時間(t/d)腸道功能恢復時間(t/h)術后第1天白蛋白(ρ/g·L-1)手術前后白蛋白差值(ρ/g·L-1)高齡組 4.86 ±2.07*,# 28.50 ±5.51*,# 32.68 ±2.16*,#2.88 ±0.97 25.50 ±4.12 35.45 ±2.20 5.10 ±2.84 5.45 ±2.18老年組 2.95 ±1.19 26.30 ±4.85 34.46 ±2.25# 4.75 ±2.00中青年組
3 討論
對于膽囊結石患者,單純內科治療往往只能緩解一時癥狀,達不到徹底治療的效果。資料顯示,首次發生膽絞痛的患者,約70%可于一年內再次發作,因此應積極考慮手術切除[1]。
隨著患者年齡的增加,器官儲備功能及代償能力下降,容易并發高血壓病、冠心病、糖尿病等疾病,本研究資料顯示,高齡組合并癥患者多于其他兩組,老年組部分患者合并癥高于中青年組,差異有統計學意義。高齡膽囊結石患者對于痛覺反應不敏感,導致病程較長,長期影響進食,腸道吸收功能下降,同時高齡患者機體儲備能力及合成代謝能力下降,導致術前營養狀況不良。研究表明,高齡住院患者熱量 -蛋白質營養不良發生率較高,可達37.31%[2]。本研究也發現高齡組患者術前白蛋白水平低于其他兩組。白蛋白過低使患者耐受術中失血能力降低,同時影響術后切口愈合,容易引發感染。
高齡患者合并癥較多,術前營養狀況較差,耐受手術創傷的能力降低。資料顯示,手術應激使機體氧耗增加30% ~70%,存在心血管病的老年患者,其手術危險性及術后并發癥發生率明顯高于小于60歲無心血管疾病的患者[3]。因此,針對高齡膽囊結石患者的特點,應做好合理的術前準備,排除手術禁忌,將患者的血壓、血糖及心肺功能調整至比較穩定的狀態,改善患者的營養狀況。黃潔夫等認為,老年人腹部手術并發癥發生率與術前準備時間的長短呈反比[4]。因此對于高齡膽囊結石患者合理的術前準備是十分必要的。本研究結果表明高齡組膽囊結石患者的住院時間、術前準備時間均較老年組、中青年組顯著延長。
術中應密切觀察患者的各項生命指征及心電圖變化。對于有合并癥的患者,應根據患者自身情況對癥處理。老年患者心肺儲備功能降低,代償能力下降,自身調節能力較差,機體內環境及緩沖系統相對脆弱。針對老年患者,尤其有心肺功能障礙的患者建立氣腹時應緩慢進氣,流量控制在1.5~2.0 L/min,將腹腔壓力維持在8~10 mmHg。研究表明,氣腹壓力過高可影響患者的酸堿平衡,加重創傷應激,增加并發癥發生率[5]。隨著腹腔鏡技術的日趨成熟,術中中轉開腹的情況明顯減少。中轉開腹主要與膽囊三角周圍粘連較重、分離困難、術中發生難以控制的出血、損傷膽總管等有關[6]。雖然高齡患者病程較長,但術中并未發現高齡組患者膽囊周圍粘連情況較其他兩組嚴重。本研究結果顯示,3組患者手術時間差異無統計學意義,表明高齡組患者手術難度與老年組、中青年組相比差異無統計學意義。老年患者雖在合并癥及術前營養狀況方面較中青年患者差,但術后恢復時間、腸道功能恢復時間差異無統計學意義。這提示我們針對高齡膽囊結石患者,更應做好術前準備、術中監測、術后管理工作。術后第1天高齡患者的白蛋白水平低于其他兩組,提示對于高齡患者術后應加強護理,予以必要的營養補充。
相較傳統開腹手術,腹腔鏡手術具有患者創傷小、術后疼痛輕、對胃腸功能影響小等優點,從而有效避免了由于切口疼痛長期臥床導致的肺部感染、雙下肢深靜脈血栓等并發癥[7]。隨著腹腔鏡技術的日趨成熟,在手術技術層面上并未因患者的高齡狀態額外增加手術難度。對于高齡膽囊結石患者而言,LC是安全、可行的,應積極考慮手術治療。
[1] 吳在德,吳肇漢.外科學[M].7版.北京:人民衛生出版社,2008:544-545.
[2] 趙兆蘭,莊志清,陳小華,等.老年住院患者營養狀況調查分析[J].實用老年醫學,2010,24(6):505-507.
[3] 羅文杰,陳問潭,陳宙清.伴心血管疾病的老年急性重癥膽道感染圍手術期治療[J].中國臨床醫學,2002,9(3):294-295.
[4] 黃潔夫.腹部外科學[M].北京:人民衛生出版社,2001:1374-1380.
[5] 韓策然,劉兆龍,閻波.腹腔鏡CO2氣腹對老年人酸堿平衡與創傷應激反應的影響[J].腹腔鏡外科雜志,2012,17(10):731-734.
[6] Majeski J.Significance of preoperative ultrasound measurement of gallbladder wall thickness[J].Am Surg,2007,73(9):926-929.
[7] 李宇,吳柳青,黃日勝.老年患者全身麻醉腹部手術后并發肺部感染的臨床研究[J].中華醫院感染學雜志,2011,21(12):2469-2470.

