頻域OCT在病理性近視眼黃斑區神經上皮層厚度檢測中的分析研究
石志成 羅小柳 劉玉愛
廣東省江門市中心醫院眼科,廣東江門 529030
近視眼(myopia)是世界上最常見的屈光不正,一直以來受到眼科學者的關注和研究。由于人種和文化特點,我國近視眼患病率居高不下,據調查,2003年中國學生近視發病率接近60%,位列世界第二位,患者人數超過六千萬,因近視致盲人數達30萬,位列世界之首。
在眼科臨床上,近視(myopia)可分為生理性近視(physiological myopia)和病理性近視(pathologic myopia)。病理性近視其等效球鏡度數為-6.00D或-6.00D以上,病理性近視又稱高度近視,易并發后鞏膜葡萄腫、視網膜脫離、黃斑出血、黃斑裂孔形成、白內障或青光眼等并發癥,日益成為主要致盲性眼病之一[1]。病理性近視的具體病理生理仍不明確,通常認為是遺傳和環境因素兩者相互作用所致。在直接或間接眼底鏡、FFA(眼底血管熒光造影)或眼底照相等檢查中觀察到的病理性近視黃斑部的改變主要有黃斑區出血、漆樣裂紋、脈絡膜新生血管、黃斑囊樣變性和裂孔、Foerster-Fuchs斑、黃斑萎縮等,這些改變均是在在血管造影中或平面上觀察到的,缺乏對視網膜截面立體觀察,因而對病理性近視的一些改變未能進行進一步的觀察研究,對黃斑功能和結構的評估非常有限。
OCT(光學相干斷層成像)是20世紀90年代初應用于臨床的醫學成像診斷技術,其基本的工作原理是:將光束照射到要被成像的標本或組織上,光束被不同距離上的微細組織結構反射,通過測量反射光的延遲時間,可以無創地測量標本或組織的縱向內部立體結構,然后利用計算機把獲取的信息轉換為二維或三維圖像。雖然MRI(核磁共振)及CT等醫學成像診斷技術早已被應用于眼科臨床診斷,但由于其分辨率較低、價格昂貴、設備復雜、檢查費用高,這些檢查在眼科臨床日常診斷中并沒有獲得廣泛應用。OCT是利用光束進行檢測的,因為光容易進入眼睛,所以OCT特別適合在眼科臨床應用,能夠獲得眼內結構分辨率很高的斷層掃描成像圖,可以為臨床診斷提供很有價值的信息,是對傳統FFA(眼底血管熒光造影)和眼底照相、眼底鏡檢查的一個有力的補充。
因此,有必要利用OCT對病理性近視眼黃斑區神經上皮層厚度的變化進行更深一步的分析研究。
1 資料與方法
1.1 一般資料
選取2012年2—12月在該院眼科門診行黃斑區頻域OCT檢查的病理性近視眼患者63例(63眼)作為觀察組和正常眼患者54例(54眼)作為對照組。觀察組(病理性近視組)為屈光不正等效球鏡度數≥-6.00D者,眼位正常,中心固視良好,排除合并有其它眼部疾病(角膜、視網膜、黃斑病變及視神經病變)或眼部手術史者,無明顯的全身疾病及顱內疾病,其中男性患者31例(31眼)女性患者32例(32眼),右眼33只,左眼30只,年齡16~50歲,平均(32.55±11.23)歲。對照組(正常眼組)為在我院眼科常規體檢,未發現眼部異常,驗光屈光度≤-0.50D,裸眼視力≥1.0,眼位正常,中心固視良好,排除甲狀腺功能亢進、糖尿病、高血壓病、免疫風濕性疾病等可能導致眼部改變的慢性全身性疾病者,其中男性患者28例(28眼),女性患者26例(26眼),年齡17~52歲,平均(33.15±10.23)歲。
1.2 方法
入選的病理性近視眼(按定義標準)患者和正常眼組常規行裸眼視力、裂隙燈顯微鏡、眼壓、A超、檢影驗光及眼底檢查;在同一天使用德國Carl Zeiss公司的頻域光學相干斷層成像儀(CirrusTMHD-OCT4000-7223)進行黃斑視網膜神經纖維層厚度檢測,以及黃斑區形態學探察。全部采用內注視(即檢查眼注視鏡頭內的注視標記);以中心凹為中心對黃斑區進行掃描,定位施行6條夾角為30。的長6 mm的放射狀線性掃描,再經計算機處理生成黃斑區視網膜地形圖。該地形圖為以黃斑中心凹為圓心,分別以1.0、3.0、6.0 mm為半徑,作三個同心圓,形成中心圓、內環和外環。中心圓代表黃斑中心凹部分,內環和外環分別被分為上、下、鼻、顳側4個象限,由此將黃斑區視網膜地形圖分為9個部分;檢查者通過屏幕了解患者的注視狀態和掃描情況,調整焦點,獲得滿意圖像后儲存,對圖像進行分析及定量測定。為避免不同檢查者、機器和環境之間的誤差,本研究的視力測量、眼部檢查、檢影驗光和OCT檢查均由同一技術人員在相同條件下進行檢查。
1.3 統計學處理
2 結果
OCT檢查觀察組(病理性近視眼組)和對照組(正常眼組)的九個部位的視網膜神經上皮層厚度見表1。t檢驗顯示黃斑區的神經上皮層厚度中,A1、A5區兩組之間的差異均無統計學意義(均為P > 0.05);A2、A3區觀察組(病理性近視眼組)均低于對照組(正常眼組),P < 0.05,兩組間的差異均有統計學意義;A4、A6、A7、A8、A9區,觀察組均低于對照組,P < 0.01,兩組間的差異均有顯著的統計學意義。
3 討論
屈光不正(近視、遠視、散光)是世界性的公共衛生問題之一,在視力2020行動中,屈光不正(主要是近視)已被列為2020年要在全世界基本消除的幾種可避免的致盲眼病之一。病理性近視(pathologic myopia)又稱高度近視,中國病理性近視的患病率約1.5%,占近視眼的5%,其精細的病理生理仍不十分清楚,通常認為是環境和遺傳因素兩者綜合作用的所致。目前,眼科臨床上主要采用OCT對黃斑部視網膜神經上皮層厚度進行測量。OCT是一種無創、快速地對視網膜的細微結構進行橫斷面掃描,能清晰地顯示和客觀地測量視網膜的不同層次結構,是目前定量分析視網膜內部結構的理想檢測方法之一,其對視網膜的組織學檢查結果符合病理組織切片的結構[2]。CirrusTMHD-OCT采用先進的頻域光學相干斷層掃描成像技術獲取OCT數據,比第一代OCT技術快約70倍(每秒A掃描次數分別為27,000次和400次),是一種非接觸、高分辨率層析和生物顯微鏡成像設備,它可用于黃斑的活體查看、軸向斷層以及三維成像及測量。
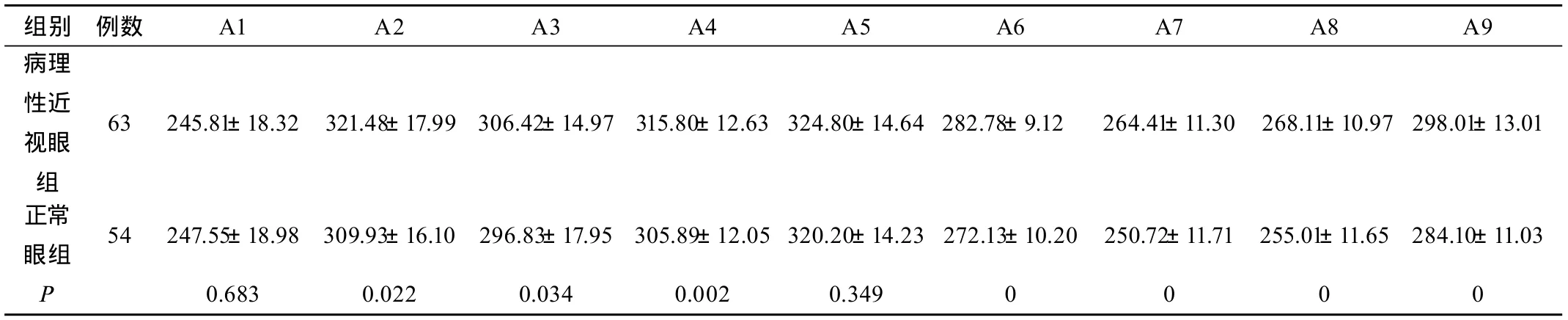
表1 病理性近視眼組與正常眼組黃斑視網膜神經上皮層厚度比較(um)
本研究重點通過頻域OCT檢查病理性近視眼患者63例(63眼)和正常眼患者54例(54眼),對其黃斑區視網膜進行測量,記錄黃斑區(9個分區,詳見圖 1)視網膜神經上皮層的平均厚度。Chan等[3]報道黃斑區范圍內的視網膜厚度與年齡及性別不相關。在本研究中選擇的是年齡相對集中,且性別相對均衡,故不考慮年齡及性別因素影響。關于黃斑區視網膜厚度的分布情況,在病理性近視眼組和正常眼組中得到了相同的結果,在直徑1~6 mm的范圍內,顳側最薄,上、下方和鼻側視網膜厚度相對較厚,這符合黃斑神經纖維在解剖學上的走行分布:黃斑發出的神經纖維沿弧形方向到達視盤,顳側周邊部神經纖維以水平子午線為界,分別由上下方繞過黃斑到達視盤。上述結果均提示,隨著近視度數的增加,病理性近視眼的視網膜確實是變薄的,但是在旁中心凹區,而不是黃斑中心凹區。病理性近視眼的眼軸延長、鞏膜組織的物理力學改變可能是導致病理性近視眼的旁中心凹視網膜變薄的直接因素。通過我們對不同程度近視眼患者進行OCT檢查結果的分析發現:對于視力基本接近正常、眼底黃斑尚無明顯病理性改變的病理性近視患者,其視網膜厚度區域性變薄。在視功能最敏銳的黃斑部中心凹(A1),病理性近視眼的視網膜厚度無明顯變化。
綜上所述,我們能夠得出這樣的結論:病理性近視對視網膜特別是黃斑部的影響是確實存在的,病理性近視眼黃斑視網膜神經上皮層變薄的具體病理生理機制,尚不十分明確。繼續擴大觀察樣本例數,定期隨訪和分析研究,將有助于對病理性近視眼黃斑部的病理變化及其機制更加深入的認識和理解,更好地為防治病理性近視眼黃斑部的并發癥提供指導。
[l] 汪芳潤.近視眼研究的現狀與存在問題[J].中華眼科雜志,2003,39:381-384.
[2] 謝娟,李西玲,韓玉萍,等.光學相干斷層掃描技術診斷RPE脫離[J].國際眼科雜志,2004,4(1):107-108.