非酒精性脂肪肝與代謝綜合征組分的中西醫發病機制相關性
龐曉瑜 郭卉
·綜述·
非酒精性脂肪肝與代謝綜合征組分的中西醫發病機制相關性
龐曉瑜 郭卉
非酒精性脂肪肝(NAFLD)是21世紀全球重要的公共健康問題之一,其發病率逐年增高;并且越來越多的調查及報道顯示其發病與代謝綜合征(MS)相關組分關系密切。因此本文通過查找近年的相關文獻,并參考出版教材,從中西醫兩個角度,歸納總結NAFLD的發病機制,及其與MS相關組分在發病過程中的相互聯系。重點關注胰島素抵抗(IR)所起的核心作用;尋找NAFLD與MS在發病過程中的相似點和關鍵環節。
非酒精性脂肪肝(NAFLD);代謝綜合征(MS);胰島素抵抗(IR);發病機制;綜述
非酒精性脂肪性肝病(non-alcoholic fatty liver disease,NAFLD)是一種與胰島素抵抗(IR)和遺傳易感密切相關的代謝應激性肝臟損傷,其病理學改變與酒精性肝病(ALD)相似,但患者無過量飲酒史。疾病譜包括:非酒精性單純性脂肪肝(NAFL)、非酒精性脂肪性肝炎(NASH)、肝硬化及其相關肝細胞癌[1,2]。
近年越來越多的流行病學報道指出,NAFLD與MS在發病中有密切關聯。如湯益明等[3]提出:“非酒精性脂肪肝可視為代謝綜合征的肝臟表現,90% NAFLD 至少有一種MS的組分,約1/3的NAFLD患者含所有的MS組分。” 高鑫[4]提出:“NAFLD作為MS的新組分或是胰島素抵抗在肝臟的表現,同時存在肝臟胰島素抵抗和周圍胰島素抵抗。開展NAFLD的早期診斷和早期篩查,對防治2型糖尿病和動脈粥樣硬化性心血管疾病有著非常重要的意義。” 墨西哥Castro-Martínez MG 等[5]指出:“每10位MetS患者中就有8位發生NAFLD,該觀察結果需要引起高度重視。能夠降低MetS發生風險的健康措施對預防NAFLD將產生重要影響。”等等。可見NAFLD與MS各組分關系密切,因此本文將分中西醫兩部分闡述NAFLD與MS各組分在發病機制上的相關性。
1 NAFLD與代謝綜合征組分的西醫發病機制相關性
NAFLD的發病機制復雜,目前被廣泛接受的機制理論為Day和James提出的“二次打擊(two hits)”假說:初次打擊主要指胰島素抵抗(insulin resistance, IR)引起的肝細胞內脂質沉積;第二次打擊主要為氧化應激和脂質過氧化[6]。
1.1胰島素抵抗的形成 胰島素抵抗(Insulin Resistance,IR)通常是指機體胰島素作用的靶器官對胰島素的生理作用的反應性或敏感性下降,即正常劑量的胰島素產生低于正常生物學效應的一種狀態[7]。
由于高脂飲食、酒精攝入等原因造成的熱量攝入過多,以及久坐少動造成的熱量消耗減少,使得機體能量過剩,脂肪在大網膜及腹腔堆積,日久形成腹型肥胖。其脂肪細胞增生、脂肪體積增大,TNF-α等細胞因子表達增多,從而促進脂肪分解,脂解速率及量明顯增加,脂肪代謝紊亂,造成大量FFA入血引起高FFA血癥[8]。同時,脂肪在胰島的堆積,使β細胞功能下降,胰島素分泌異常或分泌減少;另外,脂肪細胞肥大,使得單位面積INS受體減少,組織對INS敏感性降低,發生IR。
1.2胰島素抵抗形成NAFLD 胰島素對脂肪代謝的作用主要為促進脂肪合成和抑制脂肪分解。IR時胰島素抑制脂肪分解的作用減弱,導致脂肪動員增強,釋放甘油及游離脂肪酸(FFA)增多。前者在肝甘油激酶作用下,轉變為3-磷酸甘油,然后脫氫生成磷酸二羥丙酮,循糖代謝途徑進行分解或轉變為糖[9];后者由于脂肪酸從內臟組織動員遠遠多于皮下脂肪,FFA可直接由門靜脈入肝,形成肝細胞內FFA的堆積,經β氧化,生成過多的脂源性乙酰CoA。
乙酰CoA的增加刺激胰島β細胞分泌INS,另外在IR狀態下,INS效應低下,為了INS作用的減低,防止血糖升高,胰島β細胞出現INS代償性分泌增多,引發高胰島素血癥。
高胰島素血癥能增加糖降解,同時引起固醇調節元件結合蛋白-1 c過量表達而增加脂肪酸的合成,又可減少APO-B100的合成,導致脂類物質合成增多,外運障礙;加之NAFLD患者不節的飲食和生活習慣,脂肪及糖類攝入量過多,磷脂的攝入不足或合成障礙,都會導致肝臟中TG生成增多,VLDL合成與TG合成速度不相適應,造成TG在肝臟蓄積引起脂肪肝[10,11]。
1.3胰島素抵抗與MS相關組分的發生 高胰島素血癥通過刺激交感神經興奮,刺激α1受體,使AngⅡ水平增加,LPL降低,血漿中CM和VLDL清除減慢、HDL合成原料減少;β腎上腺素能激活脂肪組織激素敏感脂肪酶,脂肪組織動員過多而增加FFA向肝臟流向,TG產生增多;同時,高胰島素血癥時患者血清和淋巴液Apo AI濃度顯著降低,LCAT活性下降,HDL成熟減慢。以上共同造成了血漿TG升高,HDL水平下降,形成高脂血癥[12]。
此外,高胰島素血癥一方面增加交感神經活性,致血中兒茶酚胺水平增加;另一方面興奮腎臟Na+轉運系統 的Na+-H+逆向交換,促使近曲或遠曲小管重吸收Na+增加,引起水鈉潴留;同時高胰島素血癥增加內皮素釋放,減少血管舒張性前列腺素的合成,影響血管舒張功能,增強血管組織和醛固酮對AngII的反應性,使血管收縮和水鈉潴留的效應加強。并且,IR及及繼發的高胰島素血癥改變細胞膜陽離子流量,使平滑肌細胞膜鈉泵發生改變,Na+/K+ATP酶,Ca2+ATP酶和Na+/H+逆向轉錄加強,細胞內Na+升高,并通過逆向轉運機制,使細胞內Ca2+升高,血管平滑肌細胞對兒茶酚胺和血管緊張素的敏感性增強,加強血管收縮,同時,Na+-H+逆向轉運活性升高,使細胞內PH升高,細胞內堿中毒,細胞增生加速,血管平滑肌肥大,阻力增加。以上共同形成了高血壓[13]。
同時,高胰島素血癥加劇了葡萄糖利用障礙,使IR進一步加重,β細胞因長期過度代償而衰竭,INS分泌不足,產生Ⅱ型糖尿病(見圖1)。
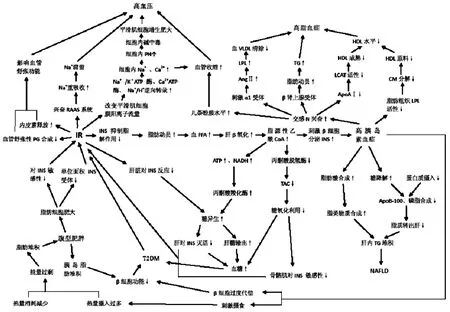
圖1 NAFLD與代謝綜合征組分的西醫發病機制
2 NAFLD與代謝綜合征組分的中醫學病因病機相關性
脂肪肝在中醫學中稱為“肝癖”,是因肝失疏泄,脾失健運,痰濁淤積于肝,以右脅脹痛,脅下腫塊為主要表現的積聚類疾病,主要分為脾虛濕阻、痰濁內蘊、肝腎陰虛、瘀血阻絡等證型。究其發病根源是由于過食肥甘厚味,或勞逸失度,損傷脾胃,使得脾失健運,致痰濁內生。病位在肝、脾。
而代謝綜合征(MS)在中醫學中尚無統一的病名,根據其發病和臨床特征,主要歸屬于“肥胖”、“積聚”、“消渴”、“胸痹”、“眩暈”、“頭痛”、“痰飲”等范疇。其發病主要原因為飲食不節,勞逸過度,情志失調,年老體衰,稟賦不足等。病理因素以“痰濕”、“血瘀”為主。病位涉及肝、脾、腎。
可見,脂肪肝與代謝綜合征在病因病機上都存在著高度一致性。二者均與飲食不節、勞逸過度等不良生活方式有關;并且在病理演變中均以脾失健運,肝失疏泄為病機核心,經過聚濕生痰、氣機不利、痰阻血瘀,以及積熱內蘊、氣郁化火等病理變化,繼而產生肥胖、食積、消渴、頭痛眩暈等證,是互相影響,互為因果的。(見圖2)
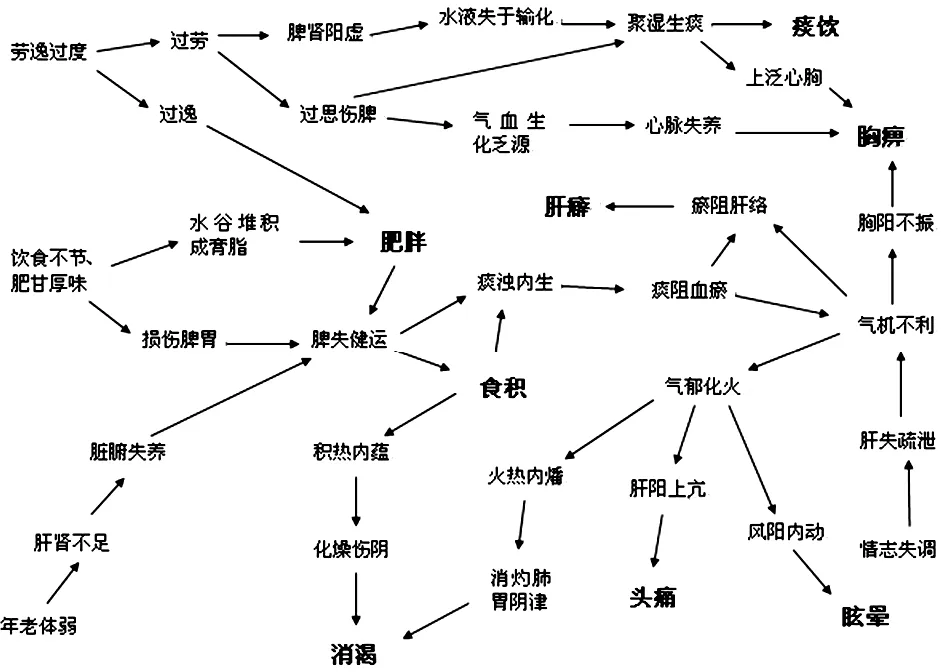
圖2 NAFLD與代謝綜合征組分的中醫學病因病機
3 小結與展望
NAFLD是由于非過量飲酒導致的脂肪在肝細胞中過度堆積所形成的肝臟脂肪代謝障礙,是代謝綜合征的重要組分,也在一定程度上預示著代謝綜合征相關疾病的發病傾向。二者在中西醫發病機制上均有高度相關性。
從西醫學角度,NAFLD的發病機制主要包括胰島素抵抗(IR)和脂質過氧化損傷兩大方面,而IR作為NAFLD發病過程中的焦點環節以及MS的重要組分,也因此成為目前兩疾病在調脂治療中的重要關鍵點。2010年<<指南>>中亦指出:“治療NAFLD的首要目標為改善IR,防治代謝綜合征。”并且將調整生活方式放在了重要位置[14]。
從祖國醫學的角度,在 “整體觀念”的指導思想下,NAFLD與MS具有相近甚至相同的發病主因,均與不良的生活方式關系緊密,日久則使一系列病理表現相繼發生,因此既要整體治療,又要預見疾病發展的趨勢,做到“上工治未病”。
[1] Farrell GC, Larter CZ. Nonalcoholic fatty liver disease: from steatosis to cirrhosis. Hepatology,2006,43(2 Suppl 1):S99-S112.
[2] de Alwis NM, Day CP. Non-alcoholic fatty liver disease: the mist gra-dually clears. J Hepatol,2008,48 Suppl 1:S104-S112.
[3] 湯益明,吳躍進,胡建平.中西醫結合防治代謝綜合征.實用中西醫結合臨床,2012,12(1):58-60.
[4] 高鑫.非酒精性脂肪性肝病與代謝綜合征.中國實用內科雜志,2011,31(9):664-667.
[5] Castro-Martínez MG, Banderas-Lares DZ,Ramírez-Martínez JC,et al. Prevalence of nonalcoholic fatty liver disease in subjects with metabolic syndrome. Cirugia Y Cirujanos, 2012,80 (2):128-33.
[6] 王吉耀.內科學.第2版.北京:人民衛生出版社,2010:517.
[7] 崔常清.胰島素抵抗的機制與臨床研究進展.中國煤炭工業醫學專業,2012,15(7):1119-1121.
[8] 王翔凌.游離脂肪酸與代謝綜合征.中國老年保健醫學,2004,2(4):42-46,48.
[9] 萬福生,揭克敏.醫學生物化學.第1版.北京:科學出版社,2010:183.
[10] 張玲霞,王永怡.脂肪肝與代謝綜合征-防治與用藥指南.第1版.北京:人民軍醫出版社,2010:43-47.
[11] 王繼峰.生物化學.北京:中國中醫藥出版社,2004:176.
[12] 葉平.血脂的基礎與臨床.第1版.北京:人民軍醫出版社,2002:320.
[13] 葉平.血脂的基礎與臨床.第1版.北京:人民軍醫出版社,2002:321.
[14] 中華醫學會肝病學分會脂肪肝和酒精性肝病學組. 非酒精性脂肪性肝病診療指南(2010年修訂版). 現代醫藥衛生,2011,27(5):641-644.
PathogenesisrelationsbetweenNAFLDandthecomponentsofMS:fromTCMandwesternmedicineAspects
PANGXiao-yu,GUOHui.
DepartmentofclinicalpracticeteachingofTianjinUniversityofTCM,HepatologyDepartmentofFirstTeachingHospitalofTianjinUniversityofTCM,Tianjin300193,China
Nonalcoholic fatty liver disease (NAFLD) is one of the important public health problems in the world in the 21 st Century, with its incidence increasing year by year. More and more investigations and reports showed that there’s closely relationship between NAFLD and the components of metabolic syndrome (MS).Therefore,by looking up the related documents in recent years as well as referring to the materials published, from two aspects of traditional Chinese medicine and Western medicine, we summarized the pathogenesis of NAFLD and MS, and their mutual relations. Meanwhile, we focused on the core role of insulin resistance (IR)and analyzed the key links and similarities in the pathogenesis process of NAFLD and MS.
Nonalcoholic fatty liver disease (NAFLD);Metabolic syndrome (MS);Insulin resistance (IR);Pathogenesis;Review
300193 天津中醫藥大學臨床實訓教學部(龐曉瑜);天津中醫藥大學第一附屬醫院肝膽科(郭卉)
郭卉 E-mail:Guohui3105@163.com

