低濃度羅哌卡因復合舒芬太尼用于縣鄉兩級醫院產婦自控硬膜外分娩鎮痛的臨床觀察*
鄭貴亮 莫仕安 賀華芳 余平 蒙玉柳 盧洪新 諸葛冬桂 廖海平 李發安 肖展禮
分娩疼痛是一個生理過程,劇烈的疼痛可引起產婦一系列神經內分泌反應,由于交感神經興奮,可導致一系列不良后果,這一現象已經引起醫學界的廣泛關注與重視。適當的分娩鎮痛能夠消除疼痛,減輕應激反應,改善胎兒血液供應,對母嬰有益[1]。由于硬膜外分娩鎮痛技術已經很成熟,加上其神經阻滯完善,鎮痛效果好,已成為目前國內外廣泛采用的分娩鎮痛方法[2-3]。隨著圍產醫學的發展和人們生活水平的提高,孕婦在分娩期間,確保母嬰安全的同時,對分娩疼痛的控制亦提出了更高的要求,減輕或消除分娩疼痛是產科亟待解決的重要課題[4]。目前國內縣鄉兩級醫院采用分娩鎮痛的比例仍然比較少。這可能與縣鄉兩級醫院產婦的早婚、早育、文化程度低、孕產婦與醫務人員認同“分娩必痛”的陳舊觀念有關,同時也與縣鄉兩級醫院椎管內阻滯分娩鎮痛的研究和報道較少有關。現就本院將低濃度羅哌卡因復合舒芬太尼用于縣鄉兩級醫院產婦自控硬膜外分娩鎮痛的臨床觀察結果總結如下。
1 資料與方法
1.1 一般資料 選取2010年6月-2013年2月足月單胎頭位妊娠初產婦150例。ASAⅠ或Ⅱ級,年齡18~36歲,身高150~171 cm,體重50~85 kg,無妊娠合并癥及并存病,無硬膜外麻醉禁忌。隨機分成舒A組(芬太尼),B組(芬太尼),C組(無鎮痛),每組50例。3組產婦年齡、身高、體重、孕周等相關因素差異無統計學意義。產程中生命征均平穩,未出現顯著波動。
1.2 方法 A、B兩組產婦進入活躍期宮口開至3 cm左右時,將產婦接入手術室,開放上肢靜脈輸液通路,在監護及無菌條件下,取L2~3或L3~4間隙進行硬膜外穿刺置管術,向頭側置管3.0~4.5 cm,并回抽確定硬膜外導管未誤入蛛網膜下腔或血管后,再給予1.33%利多卡因3~4 mL試驗劑量,確認無誤后,固定硬膜外導管,接電子輸注泵(駝人公司)。給藥模式:采用負荷量-持續背景量-PCA給藥模式。負荷量為8~12 mL,追加劑量4~6 mL,鎖定時間30 min。A組鎮痛配方:舒芬太尼0.3 μg/mL復合0.125%羅哌卡因加生理鹽水共100 mL;B組鎮痛配方:芬太尼2 μg/mL復合0.125%羅哌卡因加生理鹽水共100 mL;產婦根據需要由產婦自己或麻醉醫師按壓自控鍵追加鎮痛液,直至鎮痛滿意為止。在宮口開至9~10 cm時停止給藥。C組為空白對照組,不給予分娩鎮痛,按產科常規處理。
1.3 觀察指標 生命體征:疼痛觀察采用視覺模擬疼痛評分(VAS),3組測定宮口開至3 cm時的VAS為基礎值,A、B組PCEA后5 min、15 min、30 min、60 min及宮口開全時和胎兒娩出時VAS;C組予相應時段監測。運動阻滯程度利用改良Bromage評分法評定。記錄產程、分娩方式、產后出血及催產素用量;新生兒娩出后1 min、5 min Apgar評分;分娩鎮痛的不良反應。
1.4 統計學處理 采用SPSS 11.0統計軟件進行分析,計量資料以(±s)表示,組內采用方差分析,計數資料以比率(%)表示,采用字2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 鎮痛效果 鎮痛后3組VAS在PCEA 15 min、30 min、60 min及宮口開全時VAS差異有統計學意義(P<0.05),在PCEA 5 min時A、B兩組VAS差異有統計學意義(表1)。分娩鎮痛效果:分娩鎮痛對各產程時間、分娩方式、產后出血量無差異,催產素使用率A組58%,B組54%,C組38.1%,A、B組明顯高于C組。分娩鎮痛對新生兒的影響:A、B、C三組比較,新生兒娩出后1 min、5 min的Apgar評分差異無統計學意義。
2.2 運動功能及不良反應 運動功能:A組48例(38%)Bromage評分6分,B組49例(39.2%)Bromage評分6分,余下3例評分5分,不能下床活動,兩組差異無統計學意義。惡心、嘔吐發生率:A組10%,B組9%,兩組之間不良反應發生率差異無統計學意義。
3 討論
分娩時第一產程子宮收縮可使宮頸擴張,子宮下段伸展,長時間的子宮肌纖維拉長,可誘發嚴重疼痛,致使產婦無法忍受[5]。由于分娩疼痛是一種極其強烈的軀體與心理感受,劇烈疼痛可使產婦過度通氣,產生呼吸性堿中毒,低碳酸血癥,當PaO2<70 mm Hg時易引起胎兒宮內缺氧。而良好的鎮痛可協調子宮收縮,改善胎盤血流,減輕或完全消除過度通氣及低碳酸血癥對母嬰的危害,同時可幫助產婦樹立信心,避免因疼痛而導致剖宮產率增加[6]。隨著圍產醫學地快速發展,以及產科質量地不斷提高和孕婦分娩過程的科學化,產婦要求無痛分娩的愿望不斷提高,分娩鎮痛具有良好的鎮痛效果,不影響宮縮和產婦的活動,對母嬰影響小,無并發癥,必要時滿足剖宮產的要求[7]。硬膜外分娩鎮痛效果好,不良反應少是目前國內外應用最廣泛的分娩鎮痛方法。目前國內最常用的分娩鎮痛階段在第一產程進入活躍期介入鎮痛治療,因為在活躍期階段介入進行分娩鎮痛,不僅減輕產婦的疼痛而且降低剖宮產率,加速產程進展,縮短活躍期時間[8]。
表1 三組產婦不同時段VAS(±s) 分
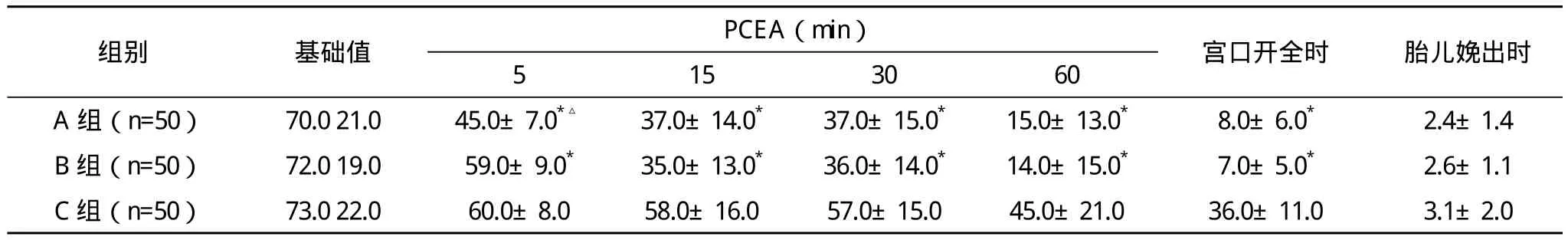
表1 三組產婦不同時段VAS(±s) 分
*與C組比較,P<0.05;△與B組比較,P<0.05
組別 基礎值 PCEA(min) 宮口開全時 胎兒娩出時5 15 30 60 A組(n=50) 70.0 21.0 45.0±7.0*△ 37.0±14.0* 37.0±15.0* 15.0±13.0* 8.0±6.0* 2.4±1.4 B 組(n=50) 72.0 19.0 59.0±9.0* 35.0±13.0* 36.0±14.0* 14.0±15.0* 7.0±5.0* 2.6±1.1 C 組(n=50) 73.0 22.0 60.0±8.0 58.0±16.0 57.0±15.0 45.0±21.0 36.0±11.0 3.1±2.0
硬膜外分娩鎮痛因其神經阻滯完善,鎮痛效果好,是目前國內外應用最廣泛的分娩鎮痛方法。羅哌卡因由于其獨特的感覺-運動分離的優點,被廣泛應用于硬膜外分娩鎮痛[9]。硬膜外鎮痛液中加入阿片類藥物用于分娩鎮痛是國內外常用的方法。阿片類藥物舒芬太尼是芬太尼的衍生物,舒芬太尼是u阿片受體高選擇性激動藥,鎮痛活性比芬太尼強5~10倍,其親和力較芬太尼強,椎管內注入舒芬太尼后臨床表現為鎮痛起效更快,效應更強,持續時間更長,安全范圍大于芬太尼,更適合于椎管內分娩鎮痛[10]。由于在硬膜外溶液中加入阿片類藥物后可減少局麻藥用量,減輕運動阻滯的程度,使產婦在早期下床活動,即可行走式硬膜外鎮痛。這樣可減少或避免鎮痛后器械助產率增高的缺陷,使自然分娩率提高。這種技術正逐漸被產婦、產科醫師及麻醉醫師接受,是目前較理想的分娩鎮痛方法[11]。
在進行硬膜外分娩鎮痛時,局麻藥的濃度不能過高,以免引起運動神經阻滯,抑制宮縮影響產程進展。舒芬太尼的用量不能過大,防止阿片類藥物對胎心的影響。輩皓等[12]研究發現在1%羅哌卡因10 mL復合15 μg舒芬太尼用于分娩鎮痛后的30 min內導致與低血壓無關的長于60 s的胎心減速的危險信號,應引起臨床上的重視。本研究發現0.125%羅哌卡因復合0.3 μg/mL舒芬太尼鎮痛混合液用于產婦自控硬膜外分娩鎮痛,效果好,不良反應少,能夠滿足縣鄉兩級醫院產婦自控硬膜外分娩鎮痛的要求。研究顯示,低濃度羅哌卡因復合舒芬太尼用于縣鄉兩級醫院產婦自控硬膜外分娩鎮痛是安全可行的。當然在進行硬膜外分娩鎮痛后,應加強監測。隨著產程的進展,一些預示著可能是難產的因素漸漸顯露出來,如宮縮乏力,胎方位的異常,頭盆不稱等情況影響鎮痛質量的重要因素,麻醉醫師應及時和產科醫師溝通,做出正確及時的判斷和科學處理,確保母嬰安全提高鎮痛質量[13]。
在規范化的培訓和科學化、制度化的管理下,低濃度羅哌卡因復合舒芬太尼用于縣鄉兩級醫院產婦自控硬膜外分娩鎮痛時安全可行的。隨著臨床工作的推進及宣傳力度的加大,椎管內分娩鎮痛技術必將成為基層醫院產婦的福音。
[1]徐志華,楊建平.硬膜外自控分娩鎮痛對新生兒臍動脈血乳酸、血氣的影響[J].臨床麻醉學雜志,2009,25(6):318-320.
[2]Conell P J, Evan S J B, Hong D, et al.The development and Validation of a dynamic model to account for the progress of labor in the assessmeng of pain[J]. Anesth Analg,2008,106(10):1509-1516.
[3]Brancato R M, Churchs S, Stone P W.Ameat-analysis of passive descent versus immediate pushing in nulliparous women with epidural analgesia in the second stage of labor[J].J obstet Gynecol Neontal,2008,37(1):4-12.
[4]陳滿紅,歐陽文,段開明,等.潛伏期分娩鎮痛的可行性分析[J].臨床麻醉學雜志,2007,23(8):214-215.
[5]與仁淑,嚴相默.羅哌卡因硬膜外病人自控鎮痛的無痛分娩效果及應激反應飛研究[J].中國疼痛醫學雜志,2003,9(2):147-150.
[6]李斌,王燕,蘇鋼,等.瑞芬太尼靜脈自控鎮痛與羅哌卡因復合舒芬太尼硬膜外自控鎮痛用于分娩鎮痛的比較[J].臨床麻醉學雜志,2012,28(8):782-783.
[7]盛婭代,陳杰.不同濃度羅哌卡因復合芬太尼可行走硬膜外分娩鎮痛的臨床觀察[J].臨床麻醉學雜志,2007,23(3):514-515.
[8]姚尚龍,張小銘,陳鵬,等.羅哌卡因硬膜外分娩鎮痛及臨床研究[J].臨床麻醉學雜志,2000,16(3):544-546.
[9]吳責龍,鵬立超,蔣克泉,等.硬膜外分娩鎮痛對血清泌乳素和新生兒神經行為的影響[J].臨床麻醉學雜志,2005,21:162-164.
[10]Freneas E, Chirosselc S, Rodriguezk D, et al.The effects of Prolonged ambulation on labar with epidural analgesia[J].Ansth Analg,2004,98(2):224-229.
[11]徐銘軍,吳新民.分娩鎮痛的現狀和臨床應用[J].中國實用婦科學雜志,2006,22(4):548-550.
[12]輩皓,曾黎明,余峰.羅哌卡因復合不同劑量舒芬太尼硬膜外分娩鎮痛對胎兒心率的影響[J].臨床麻醉學雜志,2012,28(2):337-339.
[13]Lieberman E, David S, Lee P, et al.Changes infetel position labor and their association with epidural analgesa[J]. Obstet Gynecos,2005,105(5pt1):974-982.

