微創血腫清除術治療高血壓性殼核腦出血療效分析
姜萍 袁敏 宋樂官
高血壓性腦出血是神經科常見疾病,起病急,病死率和致殘率高,我院于2005年10月至2011年5月選擇性應用顱內血腫微創穿刺術治療高血壓性殼核腦出血49例,與內科保守治療48例相比,效果明顯優于保守治療,現報告如下。
1 資料與方法
1.1 一般資料 所有患者均為我院住院患者,均有高血壓病史,均符合第四屆全國腦血管會議修訂的標準(1995)[1],并經顱腦CT證實。其中微創(治療組)49例,男29例,女20例,年齡42~79歲,平均59.4歲,病程(7.2±4.3)h,內科保守治療組(對照組)48例,男37例,女11例,年齡41~77歲,平均(58.9)歲,發病時間(7.4±4.0)h。
1.2 出血部位 殼核。
1.3 出血量 根據頭CT所示以Kwak公式計算,治療組(23.6 ±8)ml,對照組(24 ±10)ml。
1.4 評價指標 治療前神經功能狀態用SSS表示,卒中量表評價神經功能情況,治療14 d時神經功能缺損程度用SSS卒中量表衡量。
1.5 治療方法 對照組給予調整血壓,降低顱內壓,防止再出血,預防感染及對癥支持治療[2]。治療組在內科治療的基礎上。行微創手術時機:如病情許可,及早進行穿刺,在發病2~6 h穿刺更妥當,否則可能繼發腦水腫,腦損傷加重,最終治療效果差[3]。行顱內血腫微創穿刺術,患者頭部皮膚準備后,在頭CT下選擇最大層面依據WS-1型腦內血腫微創治療系統貼定位標,確定穿刺點,穿刺方向及進入血腫中心的長度,以2%利多卡因進行局部麻醉后,用電鉆驅動直接穿透顱骨,退下顱鉆,將穿刺針推入血腫中心部位,撥除針芯,接引流管,以5 ml注射器緩慢抽吸出半液態血腫,對于抽吸困難者,可以用生理鹽水沖洗,并注入尿激酶1~2萬U,夾閉引流管2~4 h后開放引流,沖洗抽吸液化,引流的次數應根據復查頭CT而定,至血腫消失70% ~80%,撥針時機:復查頭顱CT,在血腫較入院時減少70% ~80%,閉管24 h無異常情況既可撥除。
2 結果
2.1 血腫清除情況,血腫清除率[(術前出血量-撥針時殘留血量)/術前出血量]達73.2% ~86.4%。平均79%。
2.2 治療結果 治療組恢復良好32例,輕度殘疾10例,中度殘疾7例,死亡無,對照組有恢復良好12例,輕度殘疾23例,中度殘疾13例,兩組總有效率比較差異顯著,治療組效果明顯優于對照組。
2.3 神經功能缺損程度 兩組不同時期神經功能缺損程度的變化見表1,治療組與對照組治療前神經功能缺損相近,治療14 d時神經功能狀態SSS量表比較見表2,治療組輕度神經功能缺損明顯增多,重度神經功能缺損明顯減少,治療組致殘率為34.7%,對照組為75%,治療組低于對照組。
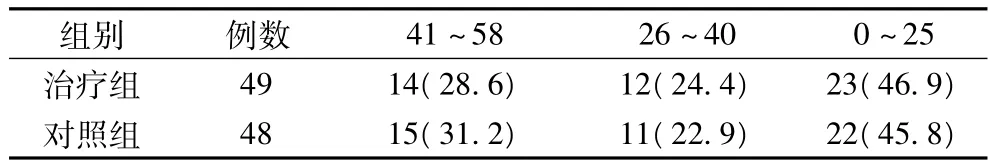
表1 兩組治療前神經功能缺損程度SSS比較(例,%)
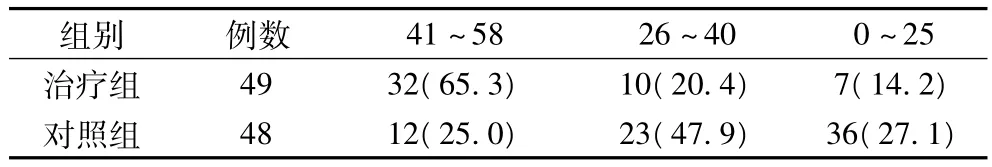
表2 治療14 d時神經功能缺損程度SSS比較(例,%)
3 討論
殼核出血為高血壓腦出血的最常見類型,多由外側豆紋動脈破裂引起。血腫向內囊壓迫可導致典型的偏癱、偏身感覺障礙、同向性偏盲(三偏癥狀),位于優勢半球時可有失語。傳統開顱手術殼核出血量>30 ml方手術治療,針對15~30 ml中小量出血臨床可采取保守治療。但近年來由于微創顱內血腫清除術的開展,由于其創損小,且能較徹底清除出血,明顯改善臨床預后。在發病2~6 h,選擇出血量在15~30 ml中小量的殼核出血患者,且無手術禁忌證者,實施微創治療。
ICH腦出血發病機制。①血腫的物理因素:Mendelow及Sinar等通過試驗發現血腫所致的局部腦血流量(CBF)的減少、對周圍腦組織的壓迫可引起血管活性胺從損傷的腦組織中釋放,破壞血腦屏障,產生腦水腫。②雪中周圍的缺血因素:Nath及Yang等人的動物實驗證實血腫周圍及遠隔區域的繼發性缺血損傷與腦水腫關系密切,腦缺血致缺血區血腦屏障(BBB)受損,通透性增加以及腦細胞損傷而至腦水腫。③血腫成分的影響:Wagner等報道血腫中的血小板、白細胞、血漿蛋白、血清蛋白、紅細胞分解產生的血紅蛋白等彌散在腦細胞間隙中,滲透壓的增高可引發腦水腫。④凝血酶:Lee、Xi等人的實驗證實,腦出血后血細胞共同作用所產生的尿激酶,通過位于血小板、血管內皮、纖維母細胞、神經原及膠質細胞上的凝血酶受體形成直接的毒性作用,且可以影響血腦屏障(BBB)滲透性,是腦水腫形成的重要因素之一。⑤自由基:Yamamoto等發現腦出血后自由基反應增強,產生脂質過氧化損害,是腦水腫產生的原因之一。⑥其他:補體C9、內源性阿片肽(相應受體)及血管收縮因子(5-羥色胺)等均是腦水腫產生的因素之一。
發生后血腫顱內占位效應的產生由血腫和后繼腦組織水腫共同產生效應,后繼水腫效應在6 h開始發生,24~48 h達到高峰,超早期清楚血腫,可顯著減少腦水腫的形成和范圍,減少出血量大的HCH患者因腦疝形成而死亡或產生或產生嚴重并發癥使病情遷延,即使存活其生存質量也極差[4]。超早期微創穿刺治療(高血壓腦出血,腦水腫輕,腦壓相對低,血腫清除過程中受顱內壓影響小,液化劑、止血劑分散易,作用充分,血腫清除容易),保守治療通過降顱壓對上述病例的干預效果明顯低于微創血腫清除術。
4 結論
15~30 ml殼核出血的患者微創治療療效明顯優于內科保守治療。
[1]全國第四屆腦血管病學術會議、各類腦血管疾病診斷要點及臨床神經功能缺損程度評分標準(1995).中華神經科雜志,1996,29(6):379-383.
[2]高成森,任小斐.微創顱內血腫清除術治療高血壓腦出血臨床觀察. 中國保健,2008,16(28):1000-1001.
[3]陳思光,陸林.顱內血腫微創穿刺清除術治療重癥高血壓性腦出血124例.現代中西醫結合雜志,2010,19(1):46-47.
[4]李靜,李長清.腦出血后血腫周圍組織水腫.國外醫學腦血管疾病分冊,2005,13(12):919-921.

