首診眼科肺癌1例分析
蘇 博曹曉春
2山東省文登整骨醫院內科
1 病例
患者,女性,36歲,2012年1月起無明顯誘因感左眼視物不清、視力下降,左眼內側有異物遮擋感,3月就診于眼科。眼科檢查:視力右眼1.5,左眼0.8。散瞳檢查:右眼底正常,左眼顳下約4PD大小視網膜下黃白色隆起灶。眼部超聲示:雙眼玻璃體暗區見點狀回聲,右眼球環完整,左眼顳側球環見一丘狀隆起光團,邊界欠清,雙球后間隙未見異常改變(圖1)。CT檢查示左顳側眼球內腫物。熒光素眼底血管造影檢查示左眼顳上3×3 PD病灶,考慮轉移性球內占位(圖2)。為進一步明確診斷3月5日行PET/CT檢查,結果示:右肺中葉Ca伴同側肺野、同側胸膜及肺門淋巴結轉移,縱膈轉移不除外。3月28日肺CT平掃加增強:右肺中葉中央型肺癌伴右肺阻塞性肺炎,右肺多發轉移,縱隔內淋巴結轉移,胸膜轉移;右側胸腔積液(圖3)。腫瘤標志物:癌胚抗原測定11.25 μg/L(↑)。3月29日在局麻下于CT引導下行經右肺穿刺活檢術,組織學病理報告示:右肺中分化腺癌,部分呈乳頭狀改變。其它檢查如頭顱CT、骨掃描、腹部及小器官超聲均未見異常。該病例明確診斷為:右肺中分化腺癌(T2N2M1IV期)伴右側胸膜、肺門淋巴結、縱膈轉移,左眼脈絡膜轉移。治療于4月7日起至9月18日予多西他賽+奈達鉑方案化療7個周期,并配合中醫中藥辨證治療,化療期間未出現胃腸道反應及明顯骨髓抑制,定期復查腫瘤標記物(-),頸部、鎖骨上窩、腋下及腹股溝未見腫大淋巴結,骨掃描未見明確骨轉移征象,腦部MRI增強掃描未見確切轉移征象。2012年9月14日肺CT示:右肺中葉中央型肺癌伴右肺阻塞性肺炎略好轉,雙肺多發轉移較前無明顯變化,右側胸腔積液吸收消失(圖4)。患者治療期間除乏力及間斷輕度干咳外,無其他明顯不適癥狀。療效評估SD。10月經基因檢測,屬于優勢人群,10月20日起予口服吉非替尼治療,后囑門診隨診復查。
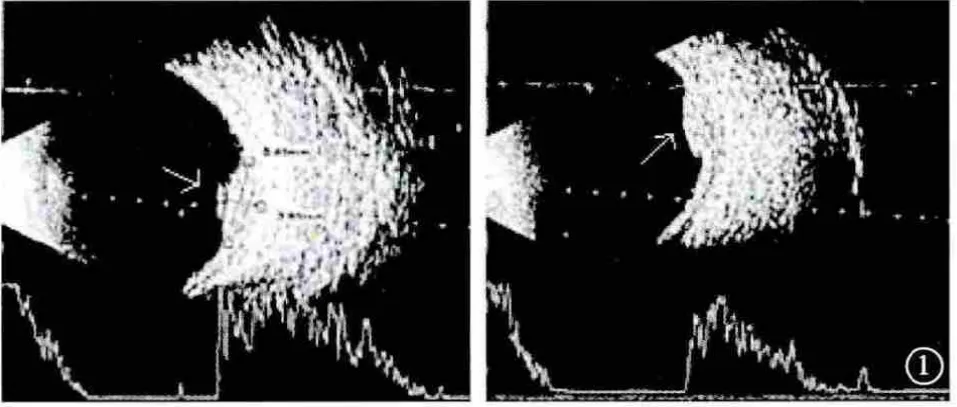
圖1 超聲示左眼球內實質性占位病變
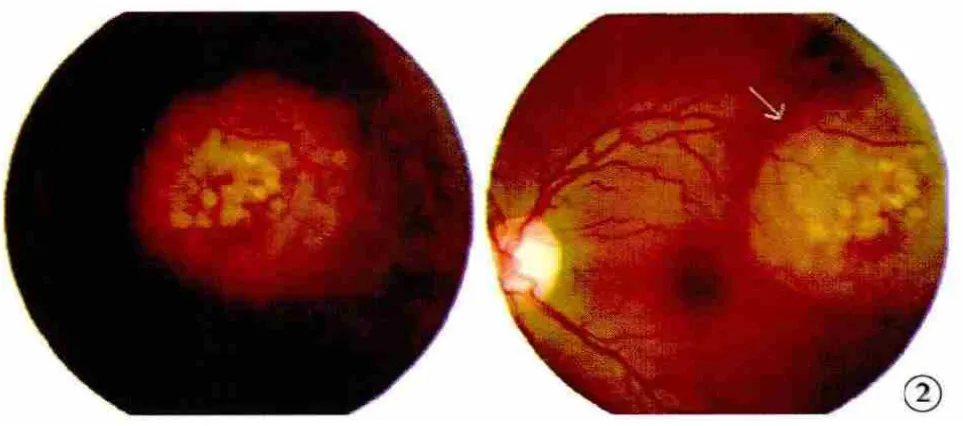
圖2 熒光素眼底血管造影左眼顳上3*3PD病灶,考慮轉移性球內占位
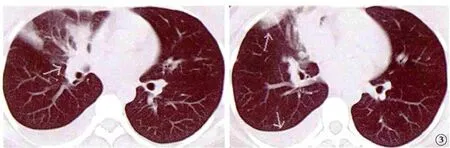
圖3 胸部增強CT示:右肺中葉中央型肺癌伴右肺阻塞性肺炎,右肺多發轉移,縱隔內淋巴結轉移,胸膜轉移;右側胸腔積液
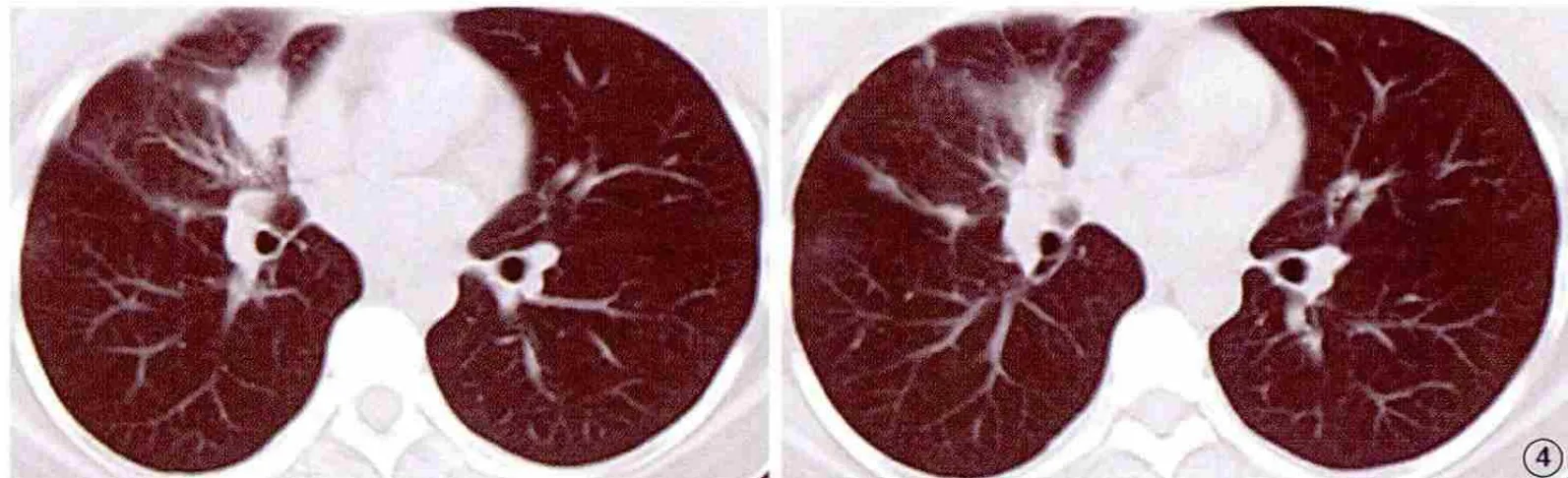
圖4 胸部CT示:平掃右肺中葉中央型肺癌伴右肺阻塞性肺炎略好轉雙肺多發轉移較前無明顯變化,右側胸腔積液吸收消失
討論
脈絡膜轉移癌是一種少見疾病,占眼內腫瘤的1%左右,其來源的類型,國外學者認為女性以乳腺癌常見(40%~70%),男性以肺癌為常見(10%~15%),胃腸道惡性腫瘤相對少見〔1〕。國內文獻報道以肺癌轉移發病率最高,其次為乳腺癌〔2-4〕。身體其他部位的癌灶轉移至脈絡膜,常見是血行轉移。由于眼球后部血管豐富,由10~20支睫狀后短動脈供血,且脈絡膜內血管面積大,血液流速減緩,故癌栓常在此處增生繁殖,形成轉移灶〔5〕;左頸總動脈直接從主動脈弓分支,而右頸總動脈是由迂曲的無名動脈而來,故癌細胞易到達左眼。超聲、CT檢查及熒光素眼底血管造影檢查均有助于本病的診斷。視力障礙常常是患者首診的原因,本例患者便是以左眼視力下降、視物不清為主訴首診于眼科,初期及治療階段均無明顯腫瘤相關及肺系病變癥狀及體征,故臨床上遇到此類病人應予全面仔細的全身檢查,以免漏診誤診延誤治療。因肺癌脈絡膜轉移已屬腫瘤晚期,愈后不良,治療首選全身化療,此例患者為東方無吸煙史女性,病理類型為腺癌,經基因檢測屬于優勢人群,故后期給予靶向藥物聯合治療,同時運用中醫中藥辨證治療,可延長患者生存期,單純針對眼部病變治療、或眼球摘除對本病愈后并無益處。本例遺憾的是化療后沒有做眼底檢查,所以未觀察到眼底的變化。
[1]Shields CL,Shields JA,Gross NE,et al.Survey of 520 eyes with uveal metastases[J].Ophthalmology,1997,104(8):1265-1276.
[2]孫為榮,王傳富.眼科病理學[M].北京:人民衛生出版社,1995:296-297.
[3]張潔,易玉珍,馮官光,等.色素膜轉移癌的臨床病理分析[J].中華眼科雜志,1994,30(3):195-197.
[4]牛膺筠,劉夫玲,周占宇,等.脈絡膜轉移癌的臨床和病理學特點分析[J].中華眼科雜志,2006,42(7):580-584.
[5]張天澤,徐光煒.腫瘤學[M].天津:天津科學技術出版社[M].2005:991-992.

