腹腔鏡膽囊切除術圍手術期健康教育效果觀察
董二萍
(清徐縣第二人民醫院,山西 清徐 030400)
腹腔鏡膽囊切除術是指在電視腹腔鏡窺視下,將腹腔鏡手術器械插入腹腔行膽囊切除術。它具有創傷小、痛苦輕、瘢痕小、恢復快、住院時間短等優點。95%的膽囊手術均可通過腹腔鏡完成[1]。腹腔鏡膽囊切除術以其獨特的優勢廣泛應用于臨床,深受患者的青睞。近年來太原市清徐縣第二人民醫院在開展腹腔鏡膽囊切除術中實施了圍手術期健康教育,收到了較好的臨床效果。現總結如下。
1 臨床資料
1.1 一般資料
選擇適合腹腔鏡手術的膽囊患者100 例,隨機分50 例作為觀察組,50 例作為對照組,兩組病例在疾病、年齡、治療上具有可比性。兩組均采用全身麻醉,術后均給予外科手術疾病常規護理、遵醫囑抗炎、補液、止血等治療。
1.2 健康教育
觀察組除做好基礎護理外,還從入院開始由專科護士采用口頭講解、書面材料、宣傳欄、宣傳手冊、電視等方式進行系統的術前、術后、出院健康教育。出院后電話回訪、隨訪,邀請患者回院座談,通過問卷調查、了解患者對該疾病及手術療法的認知能力、配合能力、飲食依從性、住院時間。對照組只實施了常規治療護理。
1.3 統計學方法
計數資料采用χ2檢驗,以P <0.05為差異有統計學意義。
2 結果
2.1 兩組效果比較
觀察組患者對所患疾病及手術相關事宜有較好的認識能力,術前臍部清潔、留置尿管配合良好;術后及早下床活動,飲食依從性好。兩組術前、術后比較差異均有統計學意義(P <0.05)。見表1、表2。
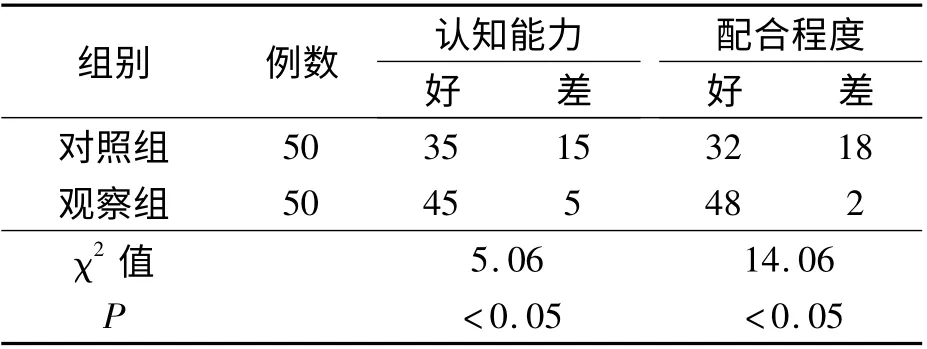
表1 兩組術前認知、配合程度比較 例
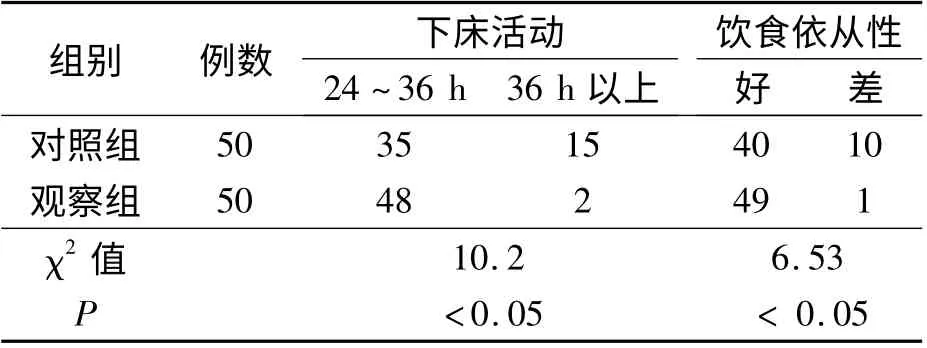
表2 兩組術后下床活動、飲食依從性比較 例
2.2 術后有效應對及住院時間比較
觀察組患者能有效應對術后不適反應,如術后惡心、嘔吐、頸肩部痛、傷口痛,能簡單區分傷口痛和其他腹痛,積極配合術后吸氧、心電監護,術后能及早下床活動、及早排氣、有效排痰,對已有的合并癥能積極配合治療,住院時間明顯縮短。兩組比較有統計學意義(P <0.05)。見表3。

表3 兩組住院時間比較 例
3 討論
3.1 腹腔鏡膽囊切除術認知與配合
腹腔鏡膽囊切除術以其獨特的優勢廣泛應用于臨床,因創傷小、恢復快而成為目前治療膽囊疾患的金標準[2]。通過圍手術期健康教育,收效良好。該手術切口很小,只在腹部行2 ~3 個0.5 ~1 cm的戳孔,術后不影響腹部美觀,痛苦小,腹內感染幾率低,手術時間短,平均半小時即可完成手術,術后第2 天即可下床活動,恢復快,住院時間短,僅需3 ~5 d。腹腔鏡膽囊切除術雖具有諸多優點,但還不能完全替代開腹膽囊手術,尤其是當腹腔鏡探查發現膽囊周圍嚴重粘連時,應中轉開腹手術。本研究中有6 例中轉開腹,觀察組、對照組各3 例。由于腹腔鏡可將視野擴大10 倍,能夠直接找到患處,從而避免傳統手術中膽總管、肝總管損傷的風險,恢復期也會縮短。入院后給病人介紹手術方式、麻醉方法,讓病人放心接受手術。對所需操作如術前留置導尿的目的、臍部衛生清潔、新型科技材料鈦鋏、生物鋏的區別做詳細的講解。術后并發肩部及雙下肢軟弱無力、酸痛是LC 術后常見的并發癥。據報道腹腔鏡膽囊切除術后肩部疼痛發生率為34% ~40%[3]。肩部酸痛與氣腹壓力過高或CO2刺激膈肌神經反射有關。下肢酸痛是由于氣腹壓力阻礙下肢靜脈回流,造成局部組織、細胞代謝產物蓄積所致。術前告知患者肩部及雙下肢酸痛一般較輕,3 ~5 d可自行消失,無需特殊處理,以消除患者的顧慮。術后給予局部按摩熱敷、溫水泡雙足等護理措施,以促進局部血液循環和代謝物的排出。酸痛較重者必要時可用鎮痛劑,適當延長吸氧時間。對合并呼吸系統疾病的患者,術前教會患者深呼吸,合并高血壓者術前正規降壓至140 ~150/90 ~100 mmHg。由于術中使用CO2行人工氣腹,吸氧可促進CO2盡早排出體外。術后要告訴患者吸氧的必要性和重要性,尤其合并呼吸系統疾病的患者,適當延長持續低流量吸氧時間,監測血氧飽和度,指導有效咳嗽。對高血壓者要保持病室安靜,適量鎮痛,保證充足的休息。術后常規心電監測,觀察心律、心率的變化。對合并糖尿病者提前制定糖尿病食譜。通過以上健康教育,患者認知能力明顯提高,手術前后配合良好,兩組比較差異有統計學意義。
3.2 健康教育在腹腔鏡膽囊術中的作用
全麻術后胃腸功能恢復慢,易出現腹脹。尤其是老年人,熱敷腹部并鼓勵患者及早下床活動可以促進腸蠕動,加快胃腸功能恢復。腹部手術后恢復最密切的兩項指標一是下床活動時間,一是術后排氣時間。告訴患者早期下床活動可增加肺活量,促進氣管分泌物排出,減少肺部并發癥,還有利于排尿,減少尿潴留。膽石癥腹痛易發生在飽餐、進食油膩食物、睡眠時。術后暫禁食,排氣后由流食、半流食逐步過渡到普食,進食低脂、易消化粗纖維素食物。膽囊切除后膽囊功能缺失,膽汁直接進入腸道刺激腸蠕動增快,排便次數增加。因此,手術前后根據病情指導病人進食清淡飲食,忌油膩食物,出院后繼續遵循高熱量(3000 熱卡/d 左右)、高蛋白(100 ~120 g/d)、低脂(40 g/d)飲食原則。觀察組病人能積極及早下床活動,胃腸恢復快,并發癥少,住院時間短,飲食結構能有效、合理調控,其術后恢復效果明顯好于對照組。
術后鼓勵患者說出腹痛情況,教會患者區分傷口痛和腹痛。少數患者術中損傷肝外膽管,引起術后膽管狹窄,少數繼發于術后膽管周圍感染而造成膽管的損害或閉塞性膽管炎。膽囊管殘端夾閉不全、鈦鋏松脫可引起膽漏,主要表現為膽汁行腹膜炎[4]。要與術后傷口疼痛區分。膽汁漏時全腹劇痛,有壓痛、反跳痛,呈持續性,并逐漸加重。告訴患者術后3 周內勿拿超過5 kg的重物,勿暴飲暴食,以免膽囊床鈦鋏脫落發生膽漏
總之,在“以人為本”的護理理念下,護理人員開展的圍手術期健康教育促進了人們維護健康的行為,提高了患者對疾病的認知水平,醫護、護患人員配合密切。護患溝通保證了腹腔鏡膽囊切除術的順利進行。臨床實踐證明,腹腔鏡膽囊切除術圍手術期健康教育實用、有效。
[1] 王麗珺,薛張綱.腹腔鏡膽囊切除術后惡心嘔吐的預防[J].臨床麻醉學雜志,2008,24(6):551-552.
[2] 查力斌,田新順,吳顏軍,等. 腹腔鏡膽囊切除術嚴重并發癥的原因分析及處理[J].腹腔鏡外科雜志,2003,8(3):170.
[3] 周 頌,楊治力,管榮祥.延長吸氧對腹腔鏡膽囊切除術后肩部疼痛的影響[J].腹腔鏡外科雜志,2003,8(4):249-250.
[4] 王 莉,許秀麗,蔣麗芳.腹腔鏡膽囊切除術后膽漏的護理[J].護理與康復,2006,5(6):440-441.

