中醫綜合治療潰瘍性結腸炎32例
雷開秀 李 志
(1 四川省自貢市富順縣中醫醫院內科,自貢 6432000;2 四川省瀘州醫學院附屬中醫醫院脾胃病科,瀘州 646000)
中醫綜合治療潰瘍性結腸炎32例
雷開秀1李 志2*
(1 四川省自貢市富順縣中醫醫院內科,自貢 6432000;2 四川省瀘州醫學院附屬中醫醫院脾胃病科,瀘州 646000)
目的 觀察中醫綜合治療潰瘍性結腸炎的臨床療效。方法 將64例潰瘍性結腸炎患者隨機分為對照組和治療組各32例,對照組給予口服美沙拉嗪每次1g,每日4次。治療組在對照組的基礎上配合中藥內服加灌腸、穴位敷貼治療。治療1月后評價臨床癥狀、大便常規、腸鏡下黏膜變化與不良反應情況。結果 癥狀、體征、大便常規及腸粘膜改善方面治療組優于對照組,差異具有顯著性 (P<0.05)。結論 中醫綜合治療潰瘍性結腸炎獲得了較好臨床療效,具有較高的臨床應用價值。
潰瘍性結腸炎;中醫綜合療法;穴位敷貼;泄瀉;外治法
潰瘍性結腸炎 (ulcerative colitis,UC)是一種原因不明的大腸黏膜慢性炎癥和潰瘍性病變,多呈反復發作的慢性過程,臨床以腹瀉、黏液膿血便、腹痛、里急后重為特征,嚴重者可致出血和穿孔,并發中毒性巨結腸,小部分患者有惡變的可能。現代醫學雖然提出多種新型療法治療本病,但副作用大,療效不理想。筆者采用中藥綜合治療,取得較好療效,現總結如下。
1 資料與方法
1.1 一般資料 選取2011年2月至2012年8月在富順縣中醫院門診及病房收治的輕、中度UC患者64例,隨機分為治療組和對照組各32例。治療組中男17例,女15例;年齡21~68歲,平均年齡 (52.2±10.1)歲;病程3.4~12年,平均7.5年;病情:輕度6例,中度26例;組織病理學檢查:結腸黏膜上皮變化16例,明顯上皮變化8例。對照組中男18例,女14例;年齡20~70歲,平均年齡 (51.9±12.3)歲;病程3.2~11年,平均7.6年;病情:輕度7例,中度25例;組織病理學檢查:結腸黏膜上皮變化15例,明顯上皮變化6例。兩組患者一般資料比較差異無統計學意義 (P>0.05),具有可比性。
1.2 西醫診斷標準
1.2.1 臨床表現 有持續或反復發作的腹瀉、黏液膿血便,伴腹痛、里急后重和不同程度的全身癥狀,可有關節、皮膚、眼、口及肝、膽等腸外表現。
1.2.2 結腸鏡檢查 ①病變多從直腸開始,呈連續性、彌漫性分布。黏膜血管紋理模糊、紊亂、充血、水腫、脆變、出血及膿性分泌物附著,亦常見黏膜粗糙,呈細顆粒狀;② 病變明顯處可見彌漫性、多發性糜爛或潰瘍;③慢性病變者可見結腸袋囊變淺、變鈍或消失,假息肉及橋形黏膜等。
1.2.3 黏膜活體組織病理檢查 呈炎癥性變化,同時可見糜爛、潰瘍、陷窩膿腫,腺體排列異常、杯狀細胞減少及上皮變化。
根據臨床表現,結腸鏡檢查有①~③之中1項及/或黏膜活體組織病理學檢查即可診斷本病。
1.3 中醫證候診斷標準 大腸濕熱兼脾虛證:主癥:①腹瀉黏液膿血便,②腹痛或里急后重,③肛門灼痛,④食少納差,⑤舌質淡紅,苔黃膩。次癥:①身熱,②肢體倦怠,③口干口苦,小便短赤,④脈滑數或濡數。證型確定:具備主癥2項 (第1項必備)加次癥2項,或主癥第1項加次癥3項。
以上標準參照中國中西醫結合學會消化系統疾病專業委員會2010年在西昌制定的 《潰瘍性結腸炎中西醫結合診療指南 (草案)》制定[1]。
1.4 入選標準 納入標準:符合以上西醫輕、中度UC和中醫證候診斷標準且簽署知情同意書者。排除標準:病變類型為急性暴發型或重度UC患者;細菌性痢疾、阿米巴痢、慢性血吸蟲病、腸結核等感染性結腸炎及克羅恩氏病、缺血性腸炎、放射性腸炎患者;有嚴重并發癥如局部狹窄、腸梗阻、腸穿孔、中毒性結腸擴張、大出血、結腸癌、直腸癌患者;娠期、哺乳期婦女;具有嚴重的原發性心、肝、肺、腎、血液或影響其生存的嚴重疾病者;法律規定的殘疾患者;懷疑或確有酒精、藥物濫用病史者;正在參加其它臨床研究的患者。
1.5 治療方法
1.5.1 對照組 采用口服美沙拉嗪每次1g,每日4次。1.5.2 治療組 在對照組的基礎上加用中醫綜合治療:①內治法:自擬三黃四白湯清熱除濕,健脾祛瘀,組方如下:黃連15g,黃芩15g,白頭翁15g,檳榔10g(炒)當歸10g(炒)白芍20g,地榆10g(炒)白術10g,白蘞10g,黃芪10g,附子3g(先煎半小時)甘草4g。服藥方法:每日一劑,自煎兩次,混合至300ml,每日3次,每次100ml,早中晚飯前30min服用。②中藥灌腸:自擬二黃潰愈湯清熱祛瘀生肌,組成:黃柏20g,大黃15g,地榆20g,白及15g,五倍子6g,蒲公英30g,黨參10g。自煎兩次,混合至200mL,再納入三七粉5g,攪勻灌腸。灌腸方法:灌腸液溫度:與腸腔溫度接近,以38~39℃為宜。灌腸時間:早晚各灌腸1次。方法與體位:囑患者排尿,取左側臥位暴露臀部,抬高臀部12cm,調節灌腸速度為80~90滴/min,灌腸結束后,使藥液在腸道內保留至少1h以上。③穴位敷貼:自擬潰結貼:黃連30g,酒大黃20g,蒲公英40g,炒梔子30g,冰片10g,延胡索30g,白術15g。共為細末,用醋調為糊狀,每天交替選擇天樞、氣沖、足三里、三陰交、神闕、大橫等三個穴位敷貼,每天敷貼三小時以上。
兩組患者均連續用藥1月,在治療期間停用其他藥物治療,囑患者生活規律、精神樂觀、勞逸適度,忌食辛辣油膩肥厚之品。
1.6 療效評定標準
1.6.1 腸黏膜病變療效評定標準 參照 《中藥新藥臨床研究指導原則 (試行)》[2]相關標準擬定。顯效:①腸鏡復查黏膜病變恢復正常,或潰瘍病灶已形成瘢痕;②腸鏡復查黏膜病變恢復程度達2級以上;有效:腸鏡復查黏膜病變恢復程度達1級以上。無效:腸鏡復查黏膜病變改善未達到以上標準,甚至加重者。
1.6.2 臨床綜合療效評定標準 參照中華醫學會消化病學分會制定的 “對炎癥性腸病診斷治療規范的建議”中潰瘍性結腸炎療效標準[3]。治愈:臨床主要癥狀消失,舌苔脈象基本正常,結腸鏡檢查腸黏膜恢復正常或僅留癍痕,大便常規檢查3次均正常。好轉:臨床主要癥狀消失,舌脈基本正常,結腸鏡檢查腸黏膜輕度充血,恢復程度達1級以上,大便常規檢查間斷有紅細胞5~10個/HP。無效:癥狀無好轉,結腸鏡檢查腸黏膜病變無改善。
1.6.3 中醫臨床癥狀指標 主要癥狀包括腹瀉、膿血便、腹痛,參照文獻[2]中的UC癥狀分級量化標準進行評分。
1.7 質量控制措施 腸鏡檢查以及隨訪由所在醫院經過培訓的同一醫師完成。
1.8 安全性評價 對兩組患者治療前后進行血常規、尿常規、心電圖、肝功能、腎功能檢測。
1.9 統計學方法 采用SPPS11.5統計軟件進行數據分析。計量資料采用t檢驗;計數資料用χ2檢驗;等級資料采用秩和檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者治療前后主要癥狀積分比較 (見表1)治療后組間比較,治療組腹痛、腹瀉積分明顯低于對照組 (P<0.05),差異具有統計學意義,而膿血便兩組比較差異無統計學意義 (P>0.05)。兩組患者治療后腹痛、腹瀉、膿血便積分較治療前比較差異均有統計學意義 (P<0.05)。
表1 兩組患者治療前后主要癥狀積分比較 (±s)
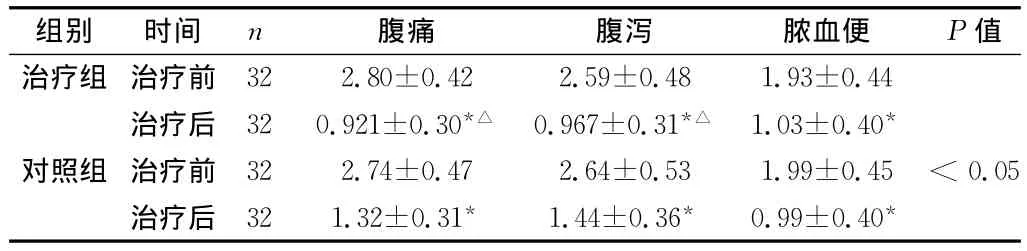
表1 兩組患者治療前后主要癥狀積分比較 (±s)
注:與本組治療前比較,*P<0.05,與對照組治療后比較,△P<0.05
組別 時間 n 腹痛 腹瀉 膿血便 P值治療組 治療前 32 2.80±0.42 2.59±0.48 1.93±0.44治療后 32 0.921±0.30*△ 0.967±0.31*△ 1.03±0.40*對照組 治療前 32 2.74±0.47 2.64±0.53 1.99±0.45 <0.05治療后 32 1.32±0.31* 1.44±0.36* 0.99±0.40*
2.2 兩組患者臨床綜合療效比較 (見表2) 治療組臨床綜合療效總有效率優于對照組,差異具有統計學意義(P<0.05)。

表2 兩組患者臨床綜合療效比較 [n(%)]
2.3 兩組患者治療前后腸鏡下黏膜變化比較 (見表3)治療前后腸鏡下黏膜變化情況治療組明顯優于對照組,差異具有統計學意義 (P<0.05)。

表3 兩組治療后腸鏡下黏膜變化 [n(%)]
2.4 兩組患者治療前后大便常規檢驗結果比較 (見表4)兩組患者治療前后大便常規檢驗總有效率比較,治療組療效優于對照組,差異有統計學意義 (P<0.05)。
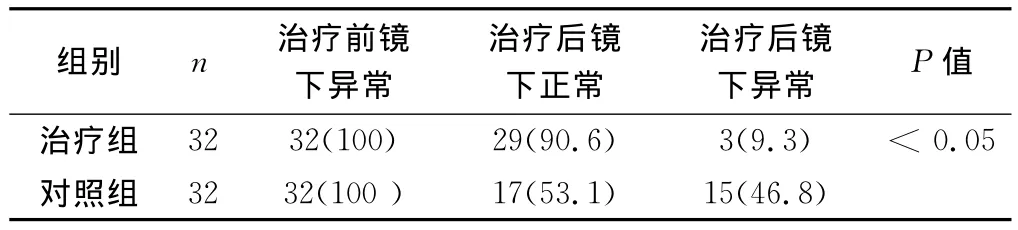
表4 兩組治療前后大便常規檢驗結果 [n(%)]
2.5 安全性評價 兩組患者治療后血常規、尿常規、肝腎功能、心電圖等檢測指標均無特殊改變,余未見任何不良反應及明顯不適。
3 討論
潰瘍性結腸炎中醫屬 “泄瀉”、“痢疾”、“腸澼”范疇,從整體來看,濕邪和脾虛是病理過程中的兩大要素,《內經》曰:“濕勝則濡泄。”《景岳全書·泄瀉》曰:“泄瀉之本,無不由于脾胃。”痢之初起,濕熱客于腸道,壅阻氣機,故見腹痛、里急后重;濕熱熏灼腸道,與氣血相搏,化腐成為膿血,故下利赤白膿血;濕熱下注,蘊結大腸,水谷傳導失司,清濁不分,故泄瀉而作。脾失健運,氣機郁滯,濕邪更為難除,久病入絡,濕邪內伏,瘀阻絡傷,勢必傷陽,正如 《內經》所言 “陽化氣,陰成形”,水停瘀滯,而形成有形之瘀。又 《醫宗金鑒》所云 “瀉成于濕,濕皆成于脾虛”。故本病注重調理脾胃,予以清化濕熱,健脾祛瘀法。
潰瘍性結腸炎目前認為是多因素相互作用所致的一種疾病,主要包括環境、遺傳、感染和免疫因素,是多基因病,也是遺傳特質性疾病。腸道黏膜免疫系統在治療潰瘍性結腸炎腸道炎癥發生、發展、轉移過程中發揮重要作用,而現代醫學研究證明:許多中草藥具有調節免疫的作用,如:高天蕓[4]等發現黃芩的有效成分黃芩苷可活化CD4和CD8 T細胞亞群而增強免疫功能。戴亦暉[5]等報道白芍總苷具有雙向免疫調節作用。黃芪具有類似激素樣作用,對免疫功能低下者不僅有增強作用,還有雙向調節作用。甘草具有抗消化性潰瘍、抗腸痙攣和腎上腺皮質激素樣作用。故內服方三黃四白湯中用黃芩、黃連瀉火解毒,黃芪補氣升陽舉陷則血自止共為為君藥。重用白芍養血和營、緩急止痛,配以當歸養血活血,體現了 “血行則便膿自愈”之義,且可兼顧濕熱邪毒熏灼腸絡,傷耗陰血之慮;白術健脾除濕,檳榔行氣導滯,調氣則后重自除,兩藥相配,調和氣血;配合苦寒而入血分的白頭翁清熱解毒、涼血止痢為臣藥。地榆、白蘞清熱解毒、涼血止血、斂瘡消癰,同時佐以少量附子,取其少火生氣之法以消成形之瘀,又可防呃逆拒藥,屬佐助兼反佐之用。甘草調和諸藥,與白芍相配,又能緩急止痛,亦為佐使。其中黃芩、黃芪、白芍、甘草、附片均有免疫調節或類似激素樣作用,諸藥合用,濕祛熱清,氣血調和,共奏止痢潰愈之功。
同時,潰瘍性結腸炎的腸黏膜表現為局部糜爛、充血、潰瘍,類似中醫學“瘡瘍”。灌腸療法能使高濃度藥物直達病所,繞過肝臟的首過效應和胃腸道消化酶的破壞,提高腸內局部血藥濃度,使治療更具針對性[6]。故用二黃潰愈湯灌腸,其中黃柏、浦公英、地榆清熱解毒止血,大黃祛瘀通腑,五倍子、三七 (粉)、白及收澀斂肌,黨參健脾益氣,諸藥合用,以清腸化濕,祛瘀生肌。
另外,穴位敷貼治療方法簡便,無毒副作用,易被患者接受,敷貼法可使藥物持續作用穴位,疏通經絡,調節臟腑功能,故在此選用了足陽明胃經和足太陰脾經的一些具有調節胃腸功能的穴位進行藥物敷貼,以提高治療效果。故敷貼方中選用黃連、酒大黃、蒲公英、炒梔子、冰片清熱解毒,白術、延胡健脾行氣治療。
本研究結果顯示,中藥綜合治療潰瘍性結腸炎在癥狀、腸鏡下黏膜變化、大便情況、臨床綜合療效等方面療效肯定,治療組優于對照組 (P<0.05),未出現明顯不良反應,值得進一步推廣。
[1]中國中西醫結合學會消化系統疾病專業委員會.潰瘍性結腸炎中西醫結合診療指南(草案)[J].中國中西醫結合消化雜志,2010,19(1):61-65.
[2]鄭筱萸.中藥新藥臨床研究指導原則(試行)[M].北京:中國醫藥科技出版社,2002:129-134.
[3]中華醫學會消化病學分會.對炎癥性腸病診斷治療規范的建議[J].中華消化雜志,2001,21(4):236-239.
[4]GAO Tianyun SUN Yuqin,ZHOU Juan.Immunomodulatoryeffect of baicalin on chemical drug-induced immunosuppres-sive inmice[J].Chinese Journal of Biochemica1 Pharmaceutics Pharmaceutics,2007,28(5):327-329.
[5]戴亦暉,王小虹,戴曉東.白芍總苷的藥理作用及其應用[J].中華臨床醫學衛生雜志,2006,4(5):27-28.
[6]安雪峰,趙繼國,任茜,等.中醫辨證分型治療慢性結腸炎82例[J].四川中醫,2005,23(9):63-64.
Therapeutic Effect of Comprehensive Treatment of Traditional Chinese Medicine on 32 cases with Ulcerative Colitis
Lei Kaixiu1Li Zhi2*
(Internal Medicine,TCM Hospital of Fushun County of Zigong,Zigong 643200,China)
ObjectiveTo observe the clinical effect of combined therapy of TCM on ulcerative colitis.Methods64 patients with ulcerative colitis were randomly divided into control group and treatment group with 32 cases in each group,the control group were given oral beauty salad diazoxide 1g each time,4 times a day.The treatment group is treated with heat clearing and dampness,spleen and removing blood stasis method combined with enema,acupoint application therapy on the basis of the control group.After 1 month,clinical symptoms and signs,stool routine,intestinal mucosal changes and adverse reaction were evaluated.ResultsThe symptoms,signs,stool routine test and intestinal mucosal amelioration of the treatment group were better than the control group,the difference was statistically significant(P<0.05).ConclusionThe combined therapy of TCM on ulcerative colitis has procured a good clinical efficacy,and has higher clinical application value.
Ulcerative colitis;medicine comprehensive therapy;Point Application,diarrhea;External
10.3969/j.issn.1672-2779.2014.10.015
1672-2779(2014)-10-0029-03
* 通訊作者
張文娟 本文校對:劉文璋
2014-01-16)

