成人隱匿性自身免疫性糖尿病血漿糖蛋白磷脂酶D檢測及其臨床意義研究
秦 雯,梁瑜禎,夏 寧
流行病學研究顯示,成人隱匿性自身免疫性糖尿病(LADA)占所有糖尿病患者的2%~12%[1]。國外2型糖尿病(T2DM)患者中LADA的發生率為2.8%~10.0%[2-3];國內臨床調查顯示LADA約占T2DM患者的7%[4-5]。由于LADA常被誤診為T2DM,不利于盡早進行有針對性的治療,所以對LADA的早期鑒別和診斷具有重要臨床意義。目前LADA的早期診斷需要對種類繁多的自身抗體一一進行篩查,較為繁瑣,臨床開展不便,因此探尋一種更簡便、經濟的方法以早期診斷LADA是本研究的切入點。
諸多研究發現糖蛋白磷脂酶D(GPLD1)參與主要組織相容性復合體通路。主要組織相容性復合體是存在于大部分脊椎動物基因組中的一個基因家族,主要組織相容性復合體通路與代謝和免疫兩大生物過程密切相關[6]。最近一項以阿爾及利亞人為背景的研究更是詳細闡述了主要組織相容性復合體通路與1型糖尿病(T1DM)和LADA的密切聯系,從側面印證了GPLD1可能對T1DM和LADA產生影響[7]。因此,本研究通過觀察早期LADA患者血漿GPLD1水平的變化,分析其與LADA的相關性及潛在的臨床應用價值。
1 資料與方法
1.1 病例入選與排除標準 入選標準:經臨床明確診斷為糖尿病,且采血前均未使用口服降糖藥或胰島素治療。糖尿病診斷符合2003年美國糖尿病協會(ADA)的診斷標準。目前關于LADA 的診斷尚無統一標準,本研究基于以下幾項標準診斷LADA[8-9]:(1)成年起病;(2)診斷糖尿病后至少半年內不需要行胰島素治療;(3)胰島自身抗體陽性〔其中谷氨酸脫羧酶抗體(GADA)的特異度、敏感度相對較高,也是最持久的抗體,是目前診斷LADA最常用的篩查指標[10]〕。排除標準:(1)線粒體基因突變的糖尿病患者;(2)青少年起病的成人型糖尿病患者;(3)其他原因所致的糖尿病和妊娠期糖尿病患者;(4)其他自身免疫疾病患者。
1.2 臨床資料 選取2011年8—12月廣西醫科大學第一附屬醫院來診的符合研究條件的門診患者(LADA組、T1DM組、T2DM組)及健康志愿者(NC組),均在研究開始前簽署受試者書面知情同意書。其中LADA組58例,年齡(37.2±5.1)歲;T1DM組52例,年齡(12.2±3.8)歲;T2DM組65例,年齡(38.2±4.7)歲;NC組83例,年齡(36.8±4.7)歲。
1.3 方法
1.3.1 血液標本的采集 4組受試者均在清晨空腹及早餐后2 h采靜脈血,其中空腹血分為2份,1份分離血漿后于-80 ℃冰箱保存用于GPLD1的檢測,另1份送本院檢驗科用于空腹血糖(FPG)、糖化血紅蛋白(HbA1c)、空腹C肽(FCP)的測定;餐后2 h血樣用于餐后2 h血糖(2 hPG)、餐后2 h C肽(2 hCP)的測定。
1.3.2 觀察指標的檢測 FPG、2 hPG采用葡萄糖氧化酶法;HbA1c采用高效液相法;FCP、2 hCP采用化學發光法;GADA和GPLD1采用ELISA法。以上指標除GADA和GPLD1分別采用北京北方生物技術研究所和武漢優爾生公司的試劑盒自行測試外,其余均由本院檢驗科測試。
2 結果
2.1 臨床資料比較 LADA組和T1DM組的年齡間差異有統計學意義(P<0.05)。LADA組、T1DM組及T2DM組的性別構成和病程間差異無統計學意義(P>0.05)。LADA組和其他3組的HbA1c、2 hPG、FCP、2 hCP間差異均有統計學意義(P<0.05),LADA組與T1DM組、NC組FPG間差異有統計學意義(P<0.05,見表1)。因T2DM組和NC組GADA均為陰性,未行統計學分析。
2.2 血漿GPLD1水平比較 LADA組與T1DM組血漿GPLD1水平間差異無統計學意義(P>0.05);LADA組血漿GPLD1水平高于T2DM組和NC組(P<0.05,見表2)。
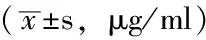
表2 4組受試者血漿GPLD1水平比較
注:GPLD1=糖蛋白磷脂酶D;與LADA組比較,*P<0.05
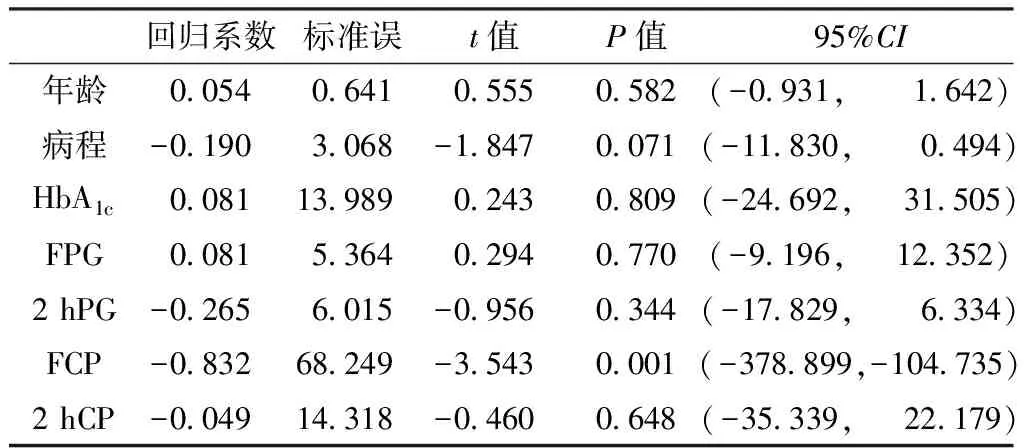
2.3 相關性分析及多因素線性回歸分析 Spearman相關分析顯示,血漿GPLD1水平與HbA1c、FPG、2 hPG呈線性正相關(P<0.05),與FCP呈線性負相關(P<0.05,見表3)。以血漿GPLD1水平為因變量,以年齡、病程、HbA1c、FPG、2 hPG、FCP、2 hCP為自變量行多因素線性回歸分析顯示,僅FCP進入回歸方程(P<0.05,見表4)。
表4 LADA患者GPLD1影響因素的多因素線性回歸分析
Table4 Multiple linear regression analysis on influencing factors for GPLD1 in patients with LADA
回歸系數標準誤t值P值95%CI年齡0054064105550582(-0931, 1642)病程-01903068-18470071(-11830, 0494)HbA1c00811398902430809(-24692, 31505)FPG0081536402940770(-9196, 12352)2hPG-02656015-09560344(-17829, 6334)FCP-083268249-35430001(-378899,-104735)2hCP-004914318-04600648(-35339, 22179)
2.4 血漿GPLD1水平早期診斷LADA的ROC曲線 以GADA陽性作為LADA的參考標準,繪制ROC曲線(見圖1),計算AUC及95%CI。GPLD1早期診斷LADA的AUC為0.623〔95%CI(0.525,0.721)〕,最佳臨界值為170.53 μg/ml,敏感度和特異度分別為76%和48%。
3 討論
作為一種自身免疫性疾病,目前LADA的診斷主要依靠自身抗體的篩查。但自身抗體在LADA中的滴度通常較低易導致漏診,故本研究旨在尋找可用于LADA早期診斷的臨床指標。
GPLD1是一種大量存在于哺乳動物血漿中的酶,其功能尚未完全揭曉。人類GPLD1基因位于6號染色體,由25個外顯子構成[11]。對于循環中GPLD1的來源有2種解釋,有報道認為肝臟是人類循環血中GPLD1的主要來源,然而也有證據表明炎性反應細胞和胰腺內分泌腺也是GPLD1可能的來源。有研究表明人類血漿GPLD1中的氨基酸序列是與胰腺而不是肝臟cDNA編碼的GPLD1氨基酸序列一致,提示人類循環血中的GPLD1很可能來自胰島而不是肝臟。更有研究發現GPLD1與胰島素共存于分泌顆粒中[12],這就增加了自身免疫性糖尿病條件下GPLD1水平改變的可能性。Deeg等[13]在對T1DM鼠模型的研究中發現其GPLD1表達是上調的。Flores-Borja等[14]研究表明,鼠模型中GPLD1 mRNA水平的增加與其發展為胰島素依賴性T1DM是同時的。總之,諸多研究發現GPLD1與胰島功能及自身免疫性糖尿病密切相關。

圖1 GPLD1早期診斷LADA的ROC曲線
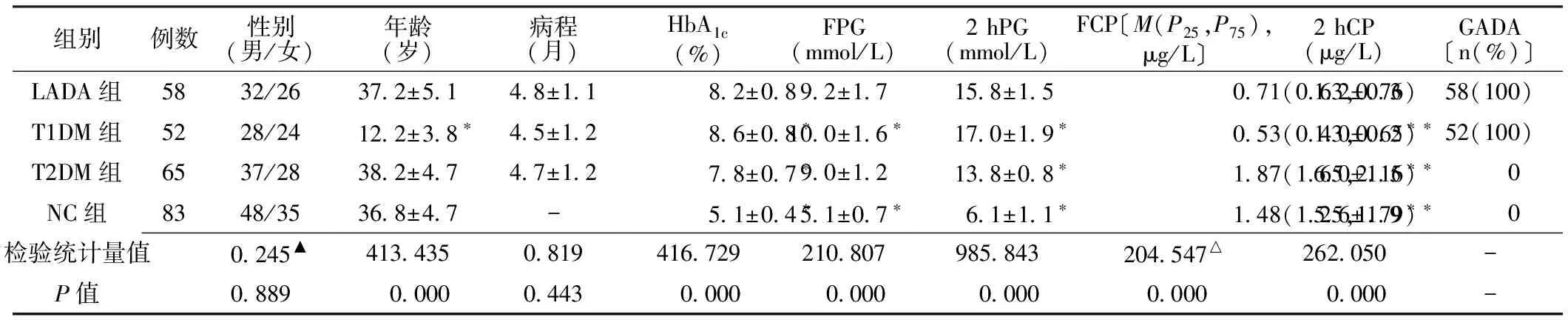
組別例數性別(男/女)年齡(歲)病程(月)HbA1c(%)FPG(mmol/L)2hPG(mmol/L)FCP〔M(P25,P75),μg/L〕2hCP(μg/L)GADA〔n(%)〕LADA組5832/26372±5148±1182±0892±17158±15071(063,076)12±0358(100)T1DM組5228/24122±38?45±1286±08?100±16?170±19?053(043,065)?10±02?52(100)T2DM組6537/28382±4747±1278±07?90±12138±08?187(165,216)?60±15?0 NC組8348/35368±47-51±04?51±07?61±11?148(125,179)?56±19?0 檢驗統計量值0245▲4134350819416729210807985843204547△262050-P值08890000044300000000000000000000-
注:▲為χ2值,△為Z值;HbA1c=糖化血紅蛋白,FPG=空腹血糖,2 hPG=餐后2 h血糖,FCP=空腹C肽,2 hCP=餐后2 hC肽;GADA=谷氨酸脫羧酶抗體;與LADA組比較,*P<0.05;-表示不存在

表3 LADA患者GPLD1與相關因素的Spearman相關分析
LADA是一種自身免疫性糖尿病[15],本研究發現GPLD1在LADA組和T1DM組中的表達均增高,這與之前相關報道相吻合[7,13]。本研究相關性分析顯示,血漿GPLD1水平與FCP呈負相關,與FPG、2 hPG、HbA1c呈正相關。FCP水平下降意味著胰島β細胞功能的損害及自身分泌胰島素水平的下降,而上述國外研究表明胰島β細胞功能的自身免疫性破壞可能與血漿GPLD1水平升高有關[12,14]。這就意味著GPLD1升高時胰島β細胞功能是下降的,使血糖的控制受到影響,導致FPG、2 hPG、HbA1c等反映即時和近期血糖控制情況的指標升高。本研究多因素回歸分析進一步證實了FCP是影響血漿GPLD1水平的主要因素。這與之前國外研究中對血漿GPLD1水平與自身免疫性糖尿病關系的諸多推測相吻合。
至于GPLD1是如何影響胰島β細胞功能的,可以從GPLD1本身的功能出發做一推測。GPLD1本質上是一種水解酶,其主要作用于酯鍵,特別是可以對磷二脂進行水解,具體而言就是從GPI錨的脂質部分劈開蛋白質,使與GPI錨相連的蛋白質脫落下來。目前已有研究表明GPLD1能從多種細胞中水解和自發釋放不同的錨蛋白,如:GPLD1斷開GPI-錨蛋白連接,使血清堿性磷酸酶的水平受到影響[16-17];GPLD1斷開GPI-錨蛋白連接,使得與其相連接的癌胚抗原(CEA)從結直腸癌細胞表面釋放[18];GPLD1斷開GPI-錨蛋白連接后產生肌醇磷酸多糖,后者作為第二信使誘發細胞反應,引起細胞因子、胰島素和其他激素的改變[19]。因此,可以對GPLD1與LADA的關系做一大膽推測:GPLD1作為一種水解酶,能斷開GPI-錨,而GPI-錨所連接的蛋白為內質網新合成的蛋白,這些蛋白的種類和功能各不相同,可以是酶、淋巴因子、激素,也可以是自身抗體、自身抗原;當GPLD1 活性增強時,其水解酶的作用充分發揮,將GPI-錨所連接的蛋白斷開,這些不同種類和功能的蛋白隨循環到達機體各處,從而對機體的代謝等生理功能造成不同的影響;脫落下來的蛋白若為自身抗原或者自身抗體則會引起機體免疫功能的紊亂,從而引發自身免疫性疾病,例如造成胰島β細胞功能的自身免疫性破壞從而導致LADA。如果這一推測成立,那么GPLD1在血漿中的水平變化可以看做是LADA等自身免疫性疾病發生的始動環節,對疾病的早期預測將有重要意義。
本研究還繪制了ROC曲線,分析血漿GPLD1水平對LADA的早期診斷價值,結果發現GPLD1早期診斷LADA的AUC為0.623。依據0.5<曲線下面積≤0.7表示診斷價值一般[20],故GPLD1尚不能作為診斷LADA的獨立指標。但GPLD1是一種簡單、可快速檢測的指標,能夠指導臨床醫生對那些有潛在LADA風險的患者給予高度關注。
總之,LADA患者血漿GPLD1水平是相對升高的,并且GPLD1在發病機制上與LADA關系密切。同時血漿GPLD1易于快速檢測,費用不高,可為進一步臨床研究奠定基礎;在繼續增加研究樣本量和臨床實踐研究的基礎上,血漿GPLD1有望成為早期診斷LADA的一個十分實用的指標。此外,進一步深入探討GPLD1在LADA發生發展中的機制,可能為LADA的治療提供新的突破點。
1 Naik RG,Palmer JP.Latent autoimmune diabetes in adults(LADA)[J].Reviews in Endocrine and Metabolic Disorders,2003,4(3):233-241.
2 Tuomi T,Carlsson A,Li H,et al.Clinical and genetic characteristics of type 2 diabetes with and without GAD antibodies[J].Diabetes,1999,48(1):150-157.
3 Falorni A,Brozzetti A.Diabetes-related antibodies in adult diabetic patients[J].Best Practice & Research Clinical Endocrinology & Metabolism,2005,19(1):119-133.
4 Zhou J,Ma X,Bao Y,et al.Study on prevalence of latent autoimmune diabetes in adults and its relationship with metabolic syndrome[J].Zhonghua Yixue Za Zhi,2009,89(18):1250-1254.
5 Li X,Zhou Z,Huang G,et al.Metabolic syndrome in adult-onset latent autoimmune diabetes[J].Metab Syndr Relat Disord,2005,3(2):174-180.
6 Peng X,Frohman MA.Mammalian phospholipase D physiological and pathological roles[J].Acta Physiol,2012,204(2):219-226.
7 Raache R,Belanteur K,Amroun H,et al.Association of major histocompatibility complex class 1 chain-related gene a dimorphism with type 1 diabetes and latent autoimmune diabetes in adults in the Algerian population[J].Clin Vaccine Immunol,2012,19(4):557-561.
8 Fourlanos S,Dotta F,Greenbaum C,et al.Latent autoimmune diabetes in adults(LADA) should be less latent[J].Diabetologia,2005,48(11):2206-2212.
9 周智廣,楊琳.LADA的診斷要點與治療方式[J].中華內分泌代謝雜志,2006,22(1):插1-插4.
10 Bingley PJ.Clinical applications of diabetes antibody testing[J].J Clin Endocrinol Metab,2010,95(1):25-33.
11 Schofield JN,Rademacher TW.Structure and expression of the human glycosylphosphatidylinositol phospholipase D1(GPLD1) gene[J].Biochim Biophys Acta,2000,1494(1):189-194.
12 Deeg MA,Verchere CB.Regulation of glycosylphosphatidylinositol-specific phospholipase D secretion from βTC3 cells[J].Endocrinology,1997,138(2):819-826.
13 Deeg MA,Bowen RF,Williams MD,et al.Increased expression of GPI-specific phospholipase D in mouse models of type 1 diabetes[J].Am J Physiol Endocrinol Metab,2001,281(1):E147-E154.
14 Flores-Borja F,Kieszkievicz J,ChurchV,et al.Genetic regulation of mouse glycosylphospha- tidylinositol-phospholipase D [J].Biochimie,2004,86(4):275-282.
15 董亞苒,林珊珊,佘其美,等.肥胖與非肥胖成人隱匿性自身免疫性糖尿病患者的臨床特征比較[J].中國醫刊,2013,48(10):42.
16 Chambers JC,Zhang W,Sehmi J,et al.Genome-wide association study identifies loci influencing concentrations of liver enzymes in plasma[J].Nat Genet,2011,43(11):1131-1138.
17 Yuan X,Waterworth D,Perry JR,et al.Population-based genome-wide association studies reveal six loci influencing plasma levels of liver enzymes[J].Am J Hum Genet,2008,83(4):520-528.
18 Pakdel A,Naghibalhossaini F,Mokarram P,et al.Regulation of carcinoembryonic antigen release from colorectal cancer cells[J].Mol Biol Rep,2012,39(4):3695-3704.
19 Jones DR,Varela-Nieto I.The role of glycosyl-phosphatidylinositol in signal transduction[J].Int J Biochem Cell Biol,1998,30(3):313-326.
20 陳衛中,倪宗贊,潘曉平,等.用ROC曲線確定最佳臨界點和可疑值范圍[J].現代預防醫學,2005,32(7):729-731.

