患者自評-主觀全面評定量表在胃腸惡性腫瘤患者營養篩查中的應用調查
孫曉紅,胡 芳
營養不良常發生于惡性腫瘤患者,有文獻報道胃腸惡性腫瘤患者營養不良發生率在22%~62%[1]。對于胃腸惡性腫瘤患者來說,發生營養不良的原因一方面是由于惡性腫瘤高分解代謝狀態引起機體消耗增加;另一方面由于厭食、惡心嘔吐、腹瀉、吸收障礙等胃腸道反應使機體攝入吸收減少,分解消耗大于攝入吸收引起負氮平衡導致營養不良。營養不良可以導致患者術后并發癥的發生率增加、住院時間延長、住院花費增多,顯著影響患者預后[2]。及時發現營養不良的惡性腫瘤患者并給予合理的營養干預,值得臨床醫護人員重視。我國對使用患者自評-主觀全面評定(patient-generated subjective global assessment,PG-SGA)量表對胃腸惡性腫瘤患者進行營養篩查的報道較少。本研究旨在探討PG-SGA量表作為胃腸惡性腫瘤患者營養篩查工具的有效性,為胃腸惡性腫瘤患者圍術期進行營養支持提供參考。
1 對象與方法
1.1 研究對象 采用便利抽樣法,選取2013年2—8月在天津醫科大學總醫院普通外科行擇期手術的住院胃腸惡性腫瘤患者106例。共發放問卷106份,回收100份,回收率為94.3%。故最終納入研究的胃腸惡性腫瘤患者100例,其中男68例,女32例;年齡47~84歲,平均(67.7±9.3)歲;胃癌患者52例,結直腸癌患者48例;臨床病理(TNM)分期按照國際抗癌聯盟(UICC)和美國癌癥協會(AJCC)推薦[3-4]:Ⅰ期8例、Ⅱ期24例、Ⅲ期56例、Ⅳ期12例;腫瘤組織學類型:腺癌76例、黏液腺癌16例、印戒細胞癌8例;腫瘤分化程度:高分化4例、中分化48例、低分化48例。納入標準:(1)經術前組織活檢病理及術后病理證實為胃腸惡性腫瘤者;(2)意識清楚,具有語言交流能力者;(3)主要器官無嚴重功能障礙者;(4)對本研究知情同意,自愿參加并配合調查者;(5)病情穩定,入院24 h內未行手術治療的擇期手術者。排除標準:(1)急癥手術患者;(2)有認知障礙不能完成本調查者。
1.2 研究方法 患者均在入院24~48 h內接受PG-SGA量表的評估,同時記錄客觀營養指標。
1.2.1 PG-SGA量表評定 PG-SGA量表由兩部分組成:(1)第一部分由患者填寫,主要包括近期內體質量變化、膳食攝入、癥狀體征、活動和功能,4方面得分相加記為a;(2)第二部分由醫護人員填寫,包括疾病年齡評分、代謝應激狀態評分、體格檢查評分3個方面,得分分別記為b、c和d。PG-SGA總分即為a、b、c、d之和,總分范圍0~35分,得分越高表明營養狀況越差。經過篩查做出PG-SGA 整體評估分級,A級表示營養良好(0~3分),B級表示中度或可疑營養不良(4~8分),C級代表嚴重營養不良(>8分)。患者經PG-SGA量表評定分為營養良好〔PG-SGA(A)〕組和營養不良〔PG-SGA(B+C)〕組。
1.2.2 客觀營養指標 患者均在入院后第2天清晨空腹抽取肘靜脈血測定清蛋白(Alb)、血紅蛋白(Hb),并記錄白細胞計數(WBC)、淋巴細胞分數(LY),由此計算總淋巴細胞計數(TLC)。同時患者穿著統一規格的病號服,采用RGZ-120型體質量/身高計(中國江蘇常州市武進衡器廠)測量體質量和身高,分別精確到0.5 kg和0.5 cm,根據得到的體質量和身高計算體質指數(BMI)。詢問患者入院前1個月內體質量有無下降,并記錄下降百分比。
2 結果
2.1 一般資料 經PG-SGA量表評定PG-SGA(A)組44例,男32例,女12例;平均年齡(66.7±10.1)歲;PG-SGA(B+C)組56例,男36例,女20例;平均年齡(68.4±8.7)歲。兩組的性別構成、年齡比較,差異均無統計學意義(χ2=0.807,t=-0.941,P>0.05)。
2.2 兩組客觀營養指標的比較 PG-SGA(A)組的體質量、BMI、Hb、Alb、TLC均高于PG-SGA(B+C)組,而1個月內體質量下降百分比、PG-SGA總分均低于PG-SGA(B+C)組,差異有統計學意義(P<0.05,見表1)。
2.3 PG-SGA總分與客觀營養指標的相關性分析 PG-SGA總分與體質量、BMI、Hb、Alb、TLC呈負相關(P<0.05),與1個月內體質量下降百分比呈正相關(P<0.05,見表2)。
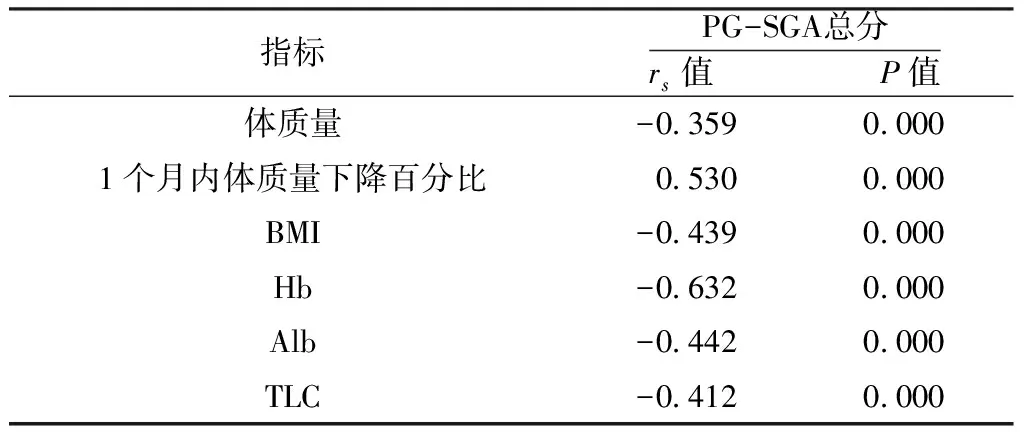
表2 PG-SGA總分與客觀營養指標的相關性分析
表1 兩組客觀營養指標的比較
注:BMI=體質指數,Hb=血紅蛋白,Alb=清蛋白,TLC=總淋巴細胞計數,PG-SGA=患者自評-主觀全面評定
3 討論
目前,傳統意義上評價營養狀況的指標主要有人體測量指標(體質量、上臂圍、三頭肌皮褶厚度、BMI)、生化指標(Alb、前清蛋白、轉鐵蛋白、Hb、TLC等)。由于傳統單一的營養評價指標存在一定的缺陷,如Alb t1/2較長且Alb和前清蛋白可受肝腎功能的影響。美國腸外-腸內營養學會(ASPEN)專家認為Alb、前清蛋白不能單獨作為營養狀況評定指標,因為本質上兩者為炎癥代謝標志物[5]。BMI作為評價患者營養狀況的指標同樣存在局限性,因為通過BMI分類被劃分為超重或肥胖的患者,有可能存在肌肉的消耗,但被機體過多的脂肪所掩蓋[6],同時對于有嚴重腹腔積液或無法站立的患者,往往不能準確得到BMI。因此,臨床上多采用將人體測量指標和生化指標相結合的方法評價患者營養狀態,但其指標繁多,測量過程復雜,且有些屬于侵入性檢查[7]。所以一些簡便、無創、快速、有效的營養篩查工具越來越受到營養學專家們的重視。
在營養篩查中有一些篩查工具是針對一般患者的,不能很好地適用于惡性腫瘤患者的營養篩查。PG-SGA量表是Ottery[8]在1994年對主觀全面營養評定(SGA)量表進行改編而成的,并專門應用于惡性腫瘤患者的營養篩查。Gabrielson等[9]認為PG-SGA量表是對惡性腫瘤患者進行營養篩查最恰當的一種評價形式。美國營養協會將PG-SGA量表認定為對惡性腫瘤患者進行營養篩查的首選方法[10]。澳大利亞營養師協會也推薦將PG-SGA量表用于惡性腫瘤患者放療后的營養評價[11]。我國臨床腫瘤學中國學會(CSCO)腫瘤營養治療專家委員會推薦意見認為,PG-SGA量表是現階段應用最廣泛的惡性腫瘤營養風險篩查工具之一(1類證據)[12]。營養篩查工具要求簡便、快捷、敏感度高,Bauer等[10]以SGA為近似金標準測得PG-SGA量表有較高的靈敏度(98%)和特異度(82%),克朗巴赫系數α為0.64。國外對PG-SGA 的研究早已開展多年,并已經成功將其應用于腫瘤患者、腎病患者、腦卒中患者的營養篩查中,但我國目前對PG-SGA的研究相對較少。營養篩查的目的是發現現存的或潛在的營養不良患者,以便及時對其進行合理的營養干預,改善患者臨床結局。
本研究經PG-SGA量表評定為PG-SGA(A)組的患者體質量、BMI、Hb、Alb、TLC均高于PG-SGA(B+C)組,而1個月內體質量下降百分比、PG-SGA總分均低于PG-SGA(B+C)組;PG-SGA總分與體質量、BMI、Hb、Alb、TLC存在負相關關系,表明以上客觀營養指標的數值越低,PG-SGA總分越高,患者營養狀況就越差;1個月內體質量下降百分比與PG-SGA總分存在正相關關系,表明PG-SGA總分越高,體質量下降就越明顯,患者營養狀況越差,與Isenring等[6]和Bauer等[10]研究結果不同。Isenring等[6]和Bauer等[10]的研究并未得出經PG-SGA評定的不同營養組患者的BMI存在差別,也沒有發現BMI與PG-SGA總分存在相關關系。分析原因可能由于國外超重或肥胖患者較多,那些超重或肥胖卻營養不良的胃腸惡性腫瘤患者由于身體脂肪掩蓋了體質量的丟失,使BMI有可能正常甚至高于正常,不同營養狀況患者的BMI差別不明顯;而我國的胃腸惡性腫瘤患者中以進展期腫瘤居多,大部分患者在確診為惡性腫瘤時就已經存在不同程度的體質量下降。因此,本研究中不同營養狀況胃腸惡性腫瘤患者的BMI存在差別,營養良好患者的BMI好于營養不良患者。
總之,使用PG-SGA量表可很好地將胃腸惡性腫瘤營養良好與營養不良患者區分開,且這一方法簡便、有效,從而認為PG-SGA量表可以作為胃腸惡性腫瘤患者營養篩查工具,證實其有效性。劉碧竹等[13]使用PG-SGA量表對南京軍區南京總醫院普通外科88例擇期手術的進展期腫瘤患者進行了營養篩查,本研究與其研究結果具有很好的一致性。有研究顯示,約40%的癌癥患者實際上是死于營養不良和由營養不良導致的相關并發癥,而非癌癥本身[14]。因此,提供強有力的營養評估與營養支持至關重要,糾正癌癥患者營養不良不僅可以降低住院時間,減少再入院的發生,而且能顯著改善患者生活質量[15-16]。本研究為臨床醫護人員使用PG-SGA量表對胃腸惡性腫瘤患者進行營養篩查提供了參考依據,因此臨床醫護人員應該掌握PG-SGA量表這一簡便、無創、方便、有效、靈敏度及特異度均較高的營養風險篩查工具。通過營養篩查及時發現有營養風險和營養不良的胃腸惡性腫瘤患者,采取針對性的治療及護理干預措施,從而改善患者營養狀況和臨床結局,使臨床醫護人員在營養篩查中能夠真正有所作為。但本研究并未對PG-SGA量表評價出的營養不良組進行有針對性的干預措施,在以后的研究中還有待進一步改進。
1 Garth AK,Newsome CM,Simmance N,et al.Nutritional status,nutrition practices and post-operative complications in patients with gastrointestinal cancer[J].J Hum Nutr Diet,2010,23(4):393-401.
2 Kahokehr AA,Sammour T,Wang K,et al.Prevalence of malnutrition on admission to hospital-Acute and elective general surgical patients[J].E-spen,the European E-Journal of Clinical Nutrition and Metabolism,2010,5(1):e21-e25.
3 吳在德,吳肇漢,鄭樹,等.外科學[M].北京:人民衛生出版社,2009:489.
4 Santiago JM,Sasako M,Osorio J.TNM-7th edition 2009(UICC/AJCC) and Japanese Classification 2010 in Gastric Cancer.Towards simplicity and standardisation in the management of gastric cancer[J].Cir Esp,2011,89(5):275-281.
5 Thomas DR.Nutrition assessment in long-term care[J].Nutr Clin Pract,2008,23(4):383-387.
6 Isenring E,Bauer J,Capra S.The scored Patient-generated Subjective Global Assessment(PG-SGA) and its association with quality of life in ambulatory patients receiving radiotherapy[J].European Journal of Clinical Nutrition,2003,57(2):305-309.
7 金建云,常曉.微型營養評定法在近端胃癌患者中的應用研究[J].中國全科醫學,2012,15(5):533-535.
8 Ottery FD.Rethinking nutritional support of the cancer patient:the new field of nutritional oncology[J].Semin Oncol,1994,21(6):770-778.
9 Gabrielson DK,Scaffidi D,Leung E,et al.Use of an abridged scored Patient-Generated Subjective Global Assessment(abPG-SGA) as a nutritional screening tool for cancer patients in an outpatient setting[J].Nutr Cancer,2013,65(2):234-239.
10 Bauer J,Capra S,Ferguson M.Use of the scored Patient-Generated Subjective Global Assessment(PG-SGA)as a nutrition assessment tool in patients with cancer[J].Eur J Clin Nutr,2002,56(8):779-785.
11 Isenring E,Hill J,Davidson W,et al.Evidence based practice guidelines for the nutritional management of patients receiving radiation therapy[J].Nutrition and Dietetics,2008,65(Suppl 1):S1-S20.
12 CSCO腫瘤營養治療專家委員會.惡性腫瘤患者的營養治療專家共識[J].臨床腫瘤學雜志,2012,17(1):59-73.
13 劉碧竹,江志偉,佴永軍,等.對進展期腫瘤病人整體營養狀況篩查的研究[J].腸外與腸內營養,2007,14(2):101-104.
14 Zhang L,Lu Y,Fang Y.Nutritional status and related factors of patients with advanced gastrointestional cancer[J].Britisb Journal of Nutrition,2014,111(7),1239-1244.
15 Gupta D,Vashi PG,Lammersfeld CA,et al.Role of nutritional status in predicting the length of stay in cancer:A systematic review of the epidemiological literature[J].Ann Nutr Metab,2011,59(2/4):96-106.
16 Corina Dias do prado,Juliana Alvares Duarte Bonini Campos.Nutritional status of patients with gastriontestinal cancer reeiving care in a public hospital,2010—2011[J].Nutr Hosp,2013,28(2):405-411.

