夜間眼壓測量在疑似正常眼壓性青光眼診治中的應用價值研究
莊曉琳,孫 亮,吳慶峰,姜麗萍,米成紅,富 強
正常眼壓性青光眼(normal pressure glaucoma,NPG)患者眼壓常位于參考范圍內,與通常伴有眼壓升高的高眼壓性青光眼(high pressure glaucoma,HPG)患者相比,診斷難度更大,多數患者確診時已經處于非早期階段[1]。NPG和HPG均存在青光眼性視神經損害,如視杯擴大、視野缺損、視網膜神經纖維層缺損等[2],因此,眼壓對鑒別診斷NPG和HPG具有重要意義,但目前我國關于NPG和HPG患者眼壓變化的研究報道較少。目前臨床上多采用日間多次眼壓測量診斷HPG,傳統的24 h眼壓測量已較少采用,這就非常容易遺漏部分夜間眼壓升高者,漏診部分HPG患者。本研究旨在探討夜間眼壓測量在疑似NPG診治中的應用價值。

Table1 Comparison of valley,peak and fluctuation of IOP at daytime and nighttime between the two groups

組別例數 日間眼壓谷值 峰值 波動幅度 夜間眼壓谷值 峰值 波動幅度HPG組291706±2141938±233291±0191806±2142361±268624±136NPG組211004±3141204±314316±0421204±3141670±290466±013t值940994972837806986945291P值000000000007000000000000
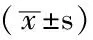
表2 兩組患者視網膜神經纖維層厚度及視野比較
1 對象與方法
1.1 研究對象 選取我院2011年1月—2012年1月收治的疑似NPG患者共50例(96眼),其中男21例(42眼),女29例(54眼);年齡24~79歲,平均(49.4±3.7)歲;矯正視力>0.6,屈光度為(參考值±2)D。納入標準:所有患者存在視網膜神經纖維層缺損和青光眼性視乳頭改變,視野缺損與青光眼視盤一致,但在排除可能引起眼壓降低的各種因素后,門診日間眼壓≤21 mm Hg(1 mm Hg=0.133 kPa);排除標準:存在可能引起繼發性青光眼性視神經損害的疾病患者。
1.2 方法
1.2.1 眼科常規檢查 所有患者進行眼科常規視力、眼壓檢查。眼壓的測量采用日本KOWA公司手持式HA-2壓平眼壓計,由同一測量者進行測量,測量日間眼壓(9:00~19:00)時患者取坐位,測量夜間眼壓(21:00~7:00)時患者取臥位,房間內光照度<10 lx,每隔2 h測量1次,每次測量3遍取平均值;根據夜間眼壓測量結果將患者分為NPG組21例(38眼),夜間眼壓≤21 mm Hg;HPG組29例(58眼),夜間至少1次眼壓>21 mm Hg。
1.2.2 視網膜神經纖維層厚度檢查 采用美國CarlZeiss公司光學相干斷層掃描儀(OCT3)進行視網膜神經纖維層厚度檢查,即3次快速掃描以視盤為中心、直徑為4 mm的環形視盤周邊區上方象限、下方象限、顳側象限、鼻側象限的視網膜神經纖維層厚度,取各象限平均值;再根據各象限視網膜神經纖維層厚度計算視網膜神經纖維層平均厚度[3]。
1.2.3 視野檢查 采用美國CarlZeiss公司Humphrey全自動視野計及其30-2程序進行視野檢查,采用SITA-Standard統計分析策略,對屈光不正患者進行戴鏡校正。
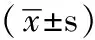
2 結果
2.1 一般情況 HPG組中男13例,女16例;年齡24~69歲,平均(56.6±5.9)歲;視力0.7~1.5,平均(0.87±0.13)。NPG組中男8例,女13例;年齡37~79歲,平均(61.2±7.3)歲;視力0.6~1.5,平均(0.94±0.14)。兩組患者的性別構成(χ2=1.05,P=0.910)、平均年齡(t=3.20,P=0.760)、平均視力(t=0.17,P=0.480)比較,差異均無統計學意義。
2.2 眼壓 HPG組日間眼壓谷值、峰值大于NPG組,波動幅度小于NPG組,差異均有統計學意義(P<0.05)。HPG組夜間眼壓谷值、峰值、波動幅度大于NPG組,差異均有統計學意義(P<0.05,見表1)。觀察期間,HPG組16例、NPG組3例患者出現夜間眼壓>21 mm Hg,HPG組夜間眼壓>21 mm Hg發生率(55.2%)高于NPG組(14.3%),差異有統計學意義(χ2=4.31,P=0.035)。
2.3 視網膜神經纖維層厚度及視野 兩組患者上方象限、下方象限、顳側象限、鼻側象限視網膜神經纖維層厚度及視網膜神經纖維層平均厚度、視野平均偏差(MD)及模式標準偏差(PSD)比較,差異均無統計學意義(P>0.05,見表2)。
3 討論
青光眼是世界范圍內最主要的致盲眼病之一,眼壓是處于動態變化的生物學指標,是原發性青光眼患者的重要診斷指標。早期原發性開角型青光眼患者若日間眼壓位于參考范圍內,則很容易造成漏診[4]。研究表明,HPG患者的眼壓峰值多出現在夜間睡眠時,僅測量日間眼壓容易造成漏診或誤診[5]。因此,本研究對本院近年收治的疑似NPG患者進行24 h眼壓測量,并根據夜間眼壓進行分組比較,以探討夜間眼壓測量在疑似NPG患者中的應用價值。
本研究結果顯示,HPG組患者日間眼壓谷值、峰值,夜間眼壓谷值、峰值、波動幅度均大于NPG組,與文獻報道結果基本一致[6];且HPG組夜間眼壓>21 mm Hg發生率高于NPG組。因此,相對于日間多次眼壓測量,夜間眼壓測量能更好地反映受試者眼壓變化,從而減少HPG的漏診,并及時給予干預治療,改善患者預后。杜馳等[7]對30例疑似NPG患者(眼壓≤21 mm Hg)進行24 h眼壓測量,結果14例患者出現夜間眼壓升高(眼壓>21 mm Hg)。但從衛生經濟學方面考慮,相對于24 h眼壓測量,夜間眼壓測量可以減輕患者經濟負擔和時間消耗,為進一步治療和患者恢復奠定了基礎。值得注意的是,HPG組和 NPG 組患者日間眼壓波動幅度無明顯差異,但HPG組患者夜間眼壓波動幅度大于NPG組,提示NPG患者夜間眼壓具有不穩定性,在對NPG患者進行夜間眼壓測量時應加以注意,盡量多次測量。
視乳頭結構相關指標及視網膜神經纖維層厚度是常用的青光眼患者測量項目,可為早期青光眼患者的治療提供可靠依據,但目前關于其對HPG和NPG患者診斷價值及預后指導意義的研究報道較少,且未形成共識[3,6]。本研究結果顯示,兩組患者上方象限、下方象限、顳側象限、鼻側象限視網膜神經纖維層厚度及視網膜神經纖維層平均厚度,視野MD及PSD均無明顯差異,分析其原因可能與本研究樣本量較小、觀察時間較短有關。因此,仍需在今后的研究中進一步擴大樣本量進行多中心聯合的前瞻性研究。
綜上所述,夜間眼壓測量能更好地反映受試者眼壓變化,從而減少HPG的漏診,值得在疑似NPG診治中推廣應用。
1 陳燕云,梁遠波,喬利亞.正常眼壓性青光眼病因學相關因素與分型[J].眼科,2012,21(1):19-23.
2 李珂,李書林.改良型24h眼壓測量在正常眼壓性青光眼診斷中的應用[J].中國現代藥物應用,2011,5(10):68-69.
3 Buys YM,Alasbali T,Jin YP,et al.Effect of sleeping in a head-up position on intraocular pressure in patients with glaucoma[J].Ophthalmology,2010,117(7):1348-1351.
4 房召彬,肖明.24小時眼壓監測中夜間眼壓測量方法的探討[J].中國眼耳鼻喉科雜志,2011,11(2):98-99.
5 Yang YX,Wang NL,Wu L,et al.Effect of high myopia on 24-hour intraocular pressure in patients with primary open-angle glaucoma[J].Chin Med J(Engl),2012,125(7):1282-1286.
6 張金順,彭壽雄,林明楷,等.原發性開角型青光眼患者24小時眼壓變動規律的臨床研究[J].眼科學報,2005,21(4):127-130.
7 杜馳,彭壽雄,黃文敏.24小時眼壓測量在疑似正常眼壓性青光眼患者診斷的臨床應用[J].眼科學報,2006,22(2):68-70,84.

