肌間隙入路與后正中入路治療胸腰椎骨折比較
葉生余,王宸
(1.江蘇省新沂市鐵路醫院骨科,江蘇 新沂 221400;2.東南大學附屬中大醫院骨科,江蘇 南京 210009)
胸腰椎骨折是脊柱外科的常見病,由于椎體的穩定性遭到破壞,容易損傷脊髓、神經根。后路復位椎弓根螺釘內固定是治療胸腰椎骨折的傳統手術,可以解除脊髓和神經根的壓迫,重建和恢復脊柱的穩定性和生理彎曲。行后正中切口入路,于棘突兩側及椎板骨膜下剝離椎旁肌,牽開并顯露,手術操作簡單,但術中需要長時間牽拉椎旁肌并且廣泛剝離椎旁肌肉,對軟組織損傷較大,術中出血較多,術后常常因腰椎后方肌肉組織的破壞,出現腰背部肌肉僵硬、疼痛、無力等癥狀[1],影響功能康復。筆者采用經椎旁肌間隙入路行椎弓根釘棒置入及整復固定,減少了椎旁組織損傷,取得了較好的臨床效果,現總結報告如下。
1 資料與方法
1.1 研究對象
1.1.1 納入與排除標準 入選標準:a)單椎體單側終板壓縮性骨折,前柱高度壓縮程度小于2/3;b)輕度爆裂性骨折,椎體后緣骨塊突入椎管小于1/2;c)受傷時間至手術時間在2周以內的新鮮骨折。排除標準:a)病理性骨折;b)胸腰椎骨折脫位。
1.1.2 一般資料 將2006年7月至2012年12月收治的符合以上納入與排除標準的胸腰椎骨折患者38 例,按就診順序1∶1隨機分成椎旁肌間隙入路組(治療組)和傳統后中正入路組(對照組),每組各19 例。治療組男性11 例,女性8 例;年齡35~77 歲,平均(56.0±14.1) 歲。損傷至手術時間3~8 d,平均(5.5±1.9) d。依據Denis分型,壓縮型骨折10 例,爆裂型骨折9 例。骨折部位:T11骨折1 例,T12骨折5 例,L1骨折6 例,L2骨折7 例。脊髓神經功能ASIA分級:C級1 例,D級3 例,E級15 例。Cobb角14°~48°,平均(31.9±10.0)°。隨訪4~25個月,平均(14.8±5.7)個月。對照組19 例,其中男性10 例,女性9 例;年齡20~82 歲,平均(53.9±20.1) 歲。損傷至手術時間3~9 d,平均(5.6±2.1) d。依據Denis分型,壓縮型骨折9 例,爆裂型骨折10 例。骨折部位:T11骨折2 例,T12骨折4 例,L1骨折5 例,L2骨折8 例。脊髓神經功能ASIA分級:C級1 例,D級2 例,E級16 例。Cobb角12°~45°,平均(33.8±9.9)°。隨訪6~26個月,平均(17.5±5.3)個月。兩組患者性別、年齡、損傷至手術時間、Denis分型、骨折部位、脊髓神經功能ASIA分級及Cobb角等方面差異無統計學意義,具有可比性(見表1)。
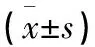
表1 兩組一般情況比較
1.2 研究方法
1.2.1 手術方法 對照組:采用后正中入路,手術在全麻下進行,麻醉成功后取俯臥位,以病椎為中心行后正中切口,顯露病椎及上下各一個椎體,鈍性剝離、推開椎旁肌,顯露入釘點,根據術前測量角度安置椎弓根螺釘,連接固定棒,撐開復位、固定,椎板間、橫突間植骨。
治療組:采取椎旁肌間隙入路,患者在全麻下進行,以病椎為中心作后正中切口,切開皮膚、皮下組織,顯露雙側豎脊肌群,鈍性分離最長肌與多裂肌間隙至關節突外側,暴露椎弓根入釘點,以橫突定位法置入椎弓根螺釘。
1.2.2 觀察指標 觀察并記錄兩組患者手術時間、術中出血量、術后引流量、術后臥床時間、椎體塌陷矯正率、Cobb角矯正率和神經功能ASIA分級。分別在手術前后行胸腰椎正側位X線片檢查,根據X線片椎弓根釘置入位置計算椎弓根釘置入準確率,評估后凸畸形程度并計算后凸Cobb角糾正率。Cobb角糾正率=(術前Cobb角-術后Cobb角)/術前Cobb角×100%[2]。
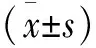
2 結 果
2.1 兩組患者手術情況比較 治療組手術時間、術中失血量、術后引流量、術后臥床時間、住院天數均明顯少于對照組,差異有統計學意義(P<0.01,見表2)。
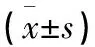
表2 兩組患者手術情況比較
2.2 兩組患者術后隨訪功能恢復情況比較 治療組椎體塌陷矯正率、Cobb角矯正率、ASIA分級與對照組比較差異均無統計學意義(P>0.05,見表3)。
3 討 論
胸腰椎骨折臨床上較為常見,多數人主張早期手術治療。傳統后正中入路解剖簡單,能最大程度上恢復脊柱的生理彎曲,往往需要廣泛剝離雙側多裂肌,廣泛切斷供應椎旁肌的肋間后動脈后支和腰動脈后支,傷及肌膜和骨膜血管。長時間牽拉撐開多裂肌,易造成該區肌肉缺血,導致脊神經后支損傷,手術時間較長,術中出血量及術后引流量多。置椎弓根螺釘時需要一定的外傾角而持續牽拉壓迫手術切口,導致椎旁肌缺血水腫甚至壞死,椎管減壓不充分,術后椎旁肌變性、腫脹,繼而萎縮、瘢痕化,從而使部分胸腰椎骨折患者術后殘留腰背部疼痛和肌肉萎縮[3];安裝釘棒后妨礙椎旁肌與椎板及棘突的自然對合,留有死腔,術后引流量多;椎旁肌術后處于釘棒的牽張狀態,加重疼痛。

表3 兩組患者術后隨訪功能恢復情況比較
經椎旁肌入路屬于改良術式,該入路可以很容易的暴露T10~S1的橫突及關節突,臨床實踐顯示適用于各年齡段的大部分胸腰椎后路手術[4,5]。后正中線旁2~3 cm處為最長肌和多裂肌肌間隙,血管最少[6],從多裂肌和最長肌的生理間隙進入,不需廣泛剝離肌肉,不破壞椎旁肌在脊柱后柱上的附著,也不破壞腰背筋膜與棘上韌帶的連接,避免剝離椎旁肌間隙軟組織,可快速到達手術區域,操作簡便,創傷較小,很少出血,改善了手術視野,容易顯露關節突、副突及橫突,可準確定位并置人椎弓根螺釘。術后肌間不形成瘢痕組織,保護了多裂肌深面的神經和血管,避免了多裂肌的失神經性和缺血性退變[7],降低了術后腰背痛的發生率。術中透視一般僅用于定位及手術結束前檢驗復位固定效果,減少了反復X線透視等繁瑣操作,在節省手術時間的同時,也使醫護和患者在術中X線中的暴露時間大大縮短。
經椎旁肌間隙入路可以直達雙側椎弓根螺釘的入釘點,便于直視下完成內固定的操作,而不顯露椎板中央部分,需進行椎板減壓的病例均不適用這一入路。因此適用于較為簡單的胸腰椎骨折的病例,如壓縮性骨折,前中柱損傷的爆裂性骨折,椎管占位小于1/3且無神經損傷不需后路減壓者;胸腰椎骨折椎弓根螺釘內固定術后需取除內植物的患者;前后聯合手術,后路僅行椎弓根螺釘固定的患者。對于爆裂性椎體骨折,如必須減壓,也可擴大顯露范圍咬開部分椎板,利用特制工具直接準確敲擊椎體后緣骨塊使其復位實現減壓。此外,筆者體會由于下腰部肌肉軟組織結構豐富,小關節位置相對深在使入路的視野相對受限,因而對于下腰椎骨折,特別是L4以下骨折,要用合適的牽開裝置以利顯露椎弓根入點。
椎旁肌間隙入路與后正中入路相比具有以下優點:a)顯露過程在肌間隙完成,最大限度地保留了脊柱解剖結構完整性,保持脊柱后部穩定結構,從而有效避免醫源性腰椎不穩。b)肌間隙分離是在無血管的疏松結締組織間隙內進行,手術分離步驟減少,容易顯露關節突、副突及橫突,置釘點暴露清楚,置釘更容易、準確,操作更簡單,縮短了手術時間,大大降低了術中及術后出血量[8]。c)術畢椎旁肌的自行靠攏關閉潛在的腔隙,顯著減少術后引流量。d)釘棒位于肌肉的自然間隙內,對肌肉無牽張作用,避免了肌肉因張力過大、拉鉤長時間導致壓迫性缺血,能夠明顯減少患者術后腰背部肌肉僵硬、疼痛、無力等癥狀[1]。
綜上所述,椎旁肌間隙入路治療胸腰椎骨折患者臨床療效確切,具有入路操作簡單、置釘容易、手術時間短、切口小、損傷小、術中出血量少、術后引流量少、恢復快、臥床時間短、住院時間短和并發癥少等特點,值得進一步推廣。
參考文獻:
[1]Stevens KJ,Spenciner DB,Griffiths KL,etal.Comparison of minimally invasive and conventional open posterolateral lumbar fusion using magnetic resonance imaging and retraction pressure studies[J].J Spinal Disord Tech,2006,19(2):77-86.
[2]張文捷,張亮,趙春明.經椎旁肌間隙入路治療胸腰椎骨折[J].脊柱外科雜志,2011,9(2):98-101.
[3]Kim KT,Lee SH,Suk KS,etal.The quantitative analysis of tissue injury markers after mini-open lumbar fusion[J].Spine,2006,31(6):712-716.
[4]Hyun SJ,Kim YB,Kim YS,etal.Postoperative changes in paraspinal muscle volume: comparison between paramedian interfascial and midline approaches for lumbar fusion[J].J Korean Med Sci,2007,22(4):646-651.
[5]Kim JS,Lee SH,Moon KH,etal.Surgical results of the oblique paraspinal approach in upper lumbar disc herniation and thoracolumbar junction[J].Neurosurgery,2009,65(1):95-99.
[6]Olivier E,Beldame J,Ould Slimane M,etal.Comparison between one midline cutaneous incision and two lateral incisions in the lumbar paraspinal approach by Wiltse: a cadaver study[J].Surg Radiol Anat,2006,28(5):494-497.
[7]Schwender JD,Holly LT,Rouben DP,etal.Minimally invasive transforaminal lumbar interbody fusion (TLIF): technical feasibility and initial results[J].J Spinal Disord Tech,2005,18(Suppl):1-6.
[8]Vialle R,Wicart P,Drain O,etal.The Wiltse paraspinal approach to the lumbar spine revisited: an anatomic study[J].Clin Orthop Relat Res,2006(445):175-180.

