腮腺結核一例并文獻復習
王鵬 張忠順 楊妍 陳崗 肖和平
我國是全球22個結核病高負擔國家之一,腮腺結核在我國亦有多例報道[1-3]。但是相關報道內容分散,缺乏系統性回顧分析。腮腺結核本身缺乏特征性表現,常不伴隨結核中毒癥狀,臨床表現孤立,常無其他系統結核病灶并存,在臨床腮腺結核與腫瘤鑒別困難。筆者通過報道1例病理診斷明確的腮腺結核,并對國內外相關文獻進行回顧性分析,以提高對本病的認識。
病例報告
患者,女,57歲,農民。2012年4月因“右側腮腺腫塊10余年,加重伴發熱2個月”就診于上海市肺科醫院結核科。患者10年前(2002年)無明顯誘因右耳前下方出現黃豆大小腫物,質地中等,活動度好,未予以重視。2年前(2010年)就診于當地醫院,診斷右側腮腺占位,可能為惡性腫瘤。行右側腮腺淺葉切除術。手術病理提示“腮腺肉芽腫性炎”。患者未進一步治療。患者入我院2個月前無明顯誘因出現頸部腫脹伴疼痛、吞咽困難、乏力、手顫抖,當地醫院診斷“亞急性甲狀腺炎”;給予強的松治療,起始劑量20 mg/d,每周減量5 mg,治療1個月;治療后患者頸部腫痛好轉,右側腮腺腫塊急劇增大伴輕度疼痛,伴發熱,午后熱,38 ℃~39 ℃;患者為進一步治療,于2012年4月入住我院。病程中無乏力、盜汗、納差、消瘦、慢性咯痰等病史。且無結核病患者接觸史。入院進行體格檢查:右側腮腺腫塊6 cm×7 cm,質地堅韌,活動度差,無觸痛感,表面皮膚溫度正常,無瘺道形成。右頸部及右頜下方可觸及4枚腫大淋巴結,質地堅韌,活動度好,無觸痛感,左側腮腺及左側頸部淋巴結未觸及腫大。心、肺檢查正常。入院檢查血紅細胞沉降率35 mm/1 h,結核分枝桿菌抗體陽性,PPD皮膚試驗22 mm×22 mm,結核分枝桿菌感染T細胞斑點試驗(T-SPOT):特異性A抗原[早期分泌靶抗原6(ESAT-6)]32個,特異性B抗原[培養分泌蛋白(CFP-10)]25個。胸部X線攝影(簡稱“胸片”)提示:左肺下葉條索影,陳舊性結核病灶不能除外(圖1)。患者2年前(2010年)腮腺淺葉切除病理標本送我院病理科會診:肉芽腫性炎癥伴干酪樣壞死,抗酸染色陽性,診斷腮腺結核(圖2,3)。治療先給予INH、RFP、EMB、PZA抗結核治療3個月,后給予INH、RFP、EMB抗結核治療9個月,患者右側腮腺腫脹明顯吸收好轉。患者停止抗結核藥物治療至今已經6個月,至今仍在隨訪中,未見復發。
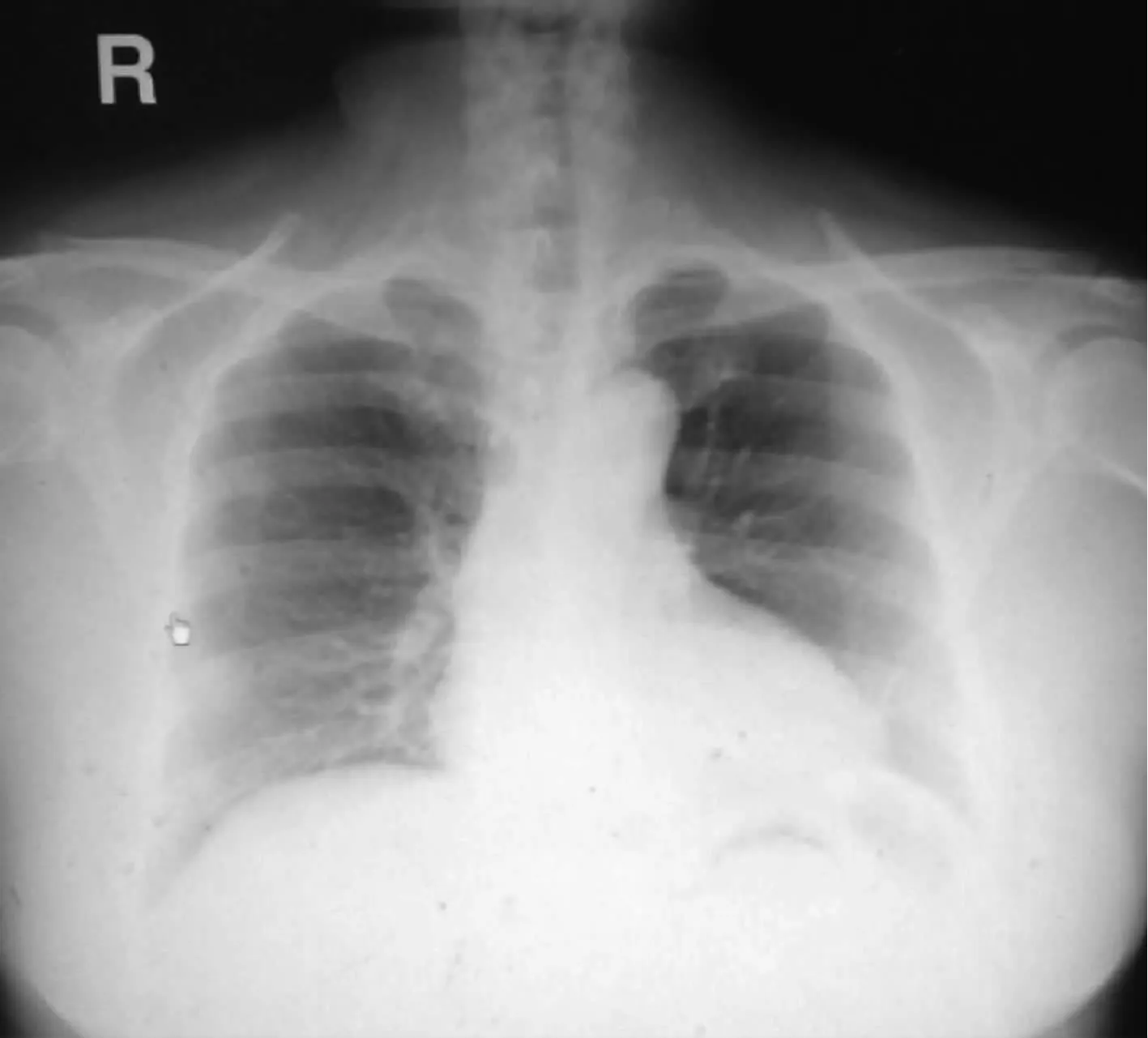
圖1 患者,女,57歲,診斷右側腮腺結核。胸片正位片顯示左肺下葉條索影;R:右側
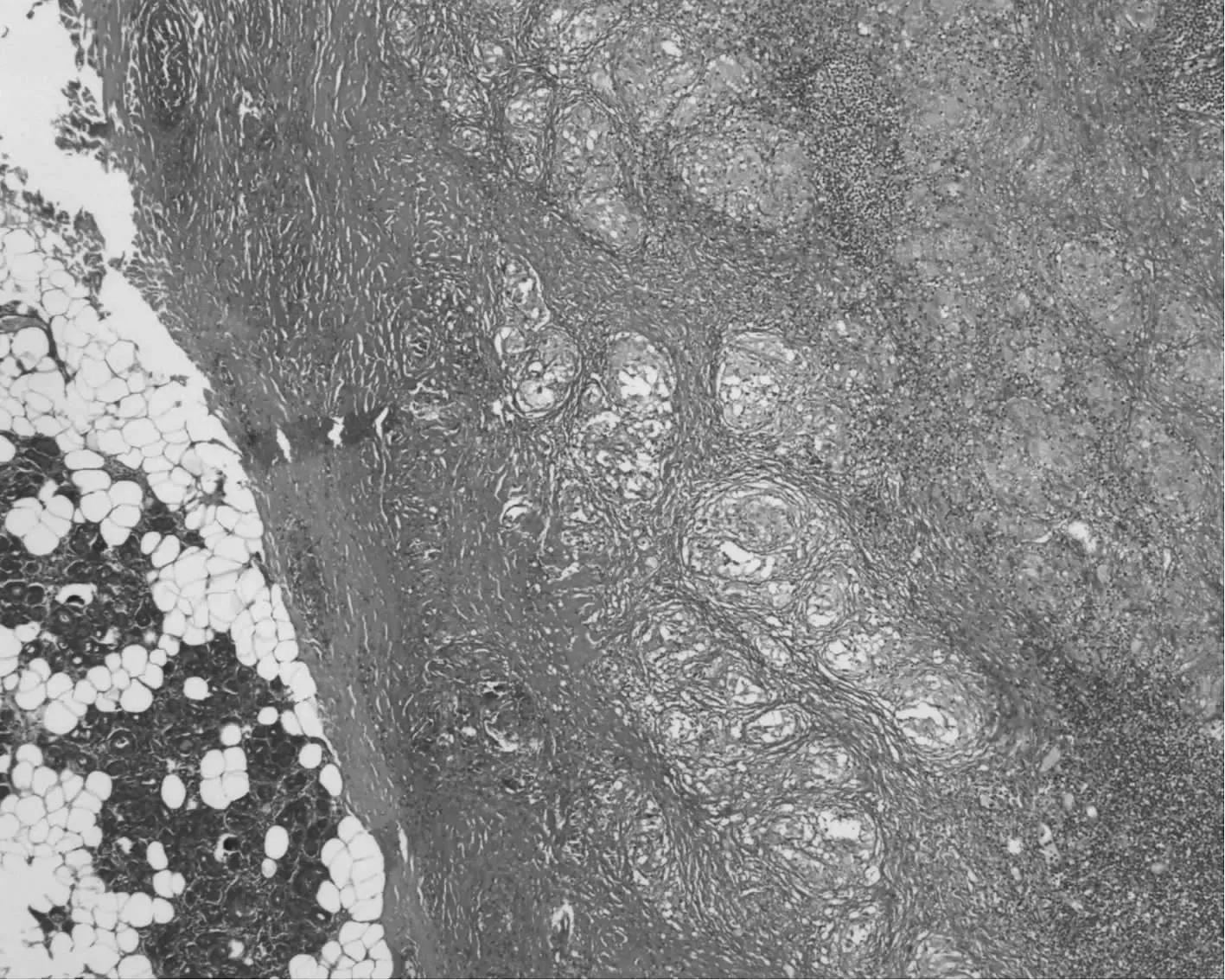
圖2 患者,女,57歲,診斷右側腮腺結核。腮腺淺葉切除病理標本顯微鏡下見較多干酪樣壞死(HE ×100)
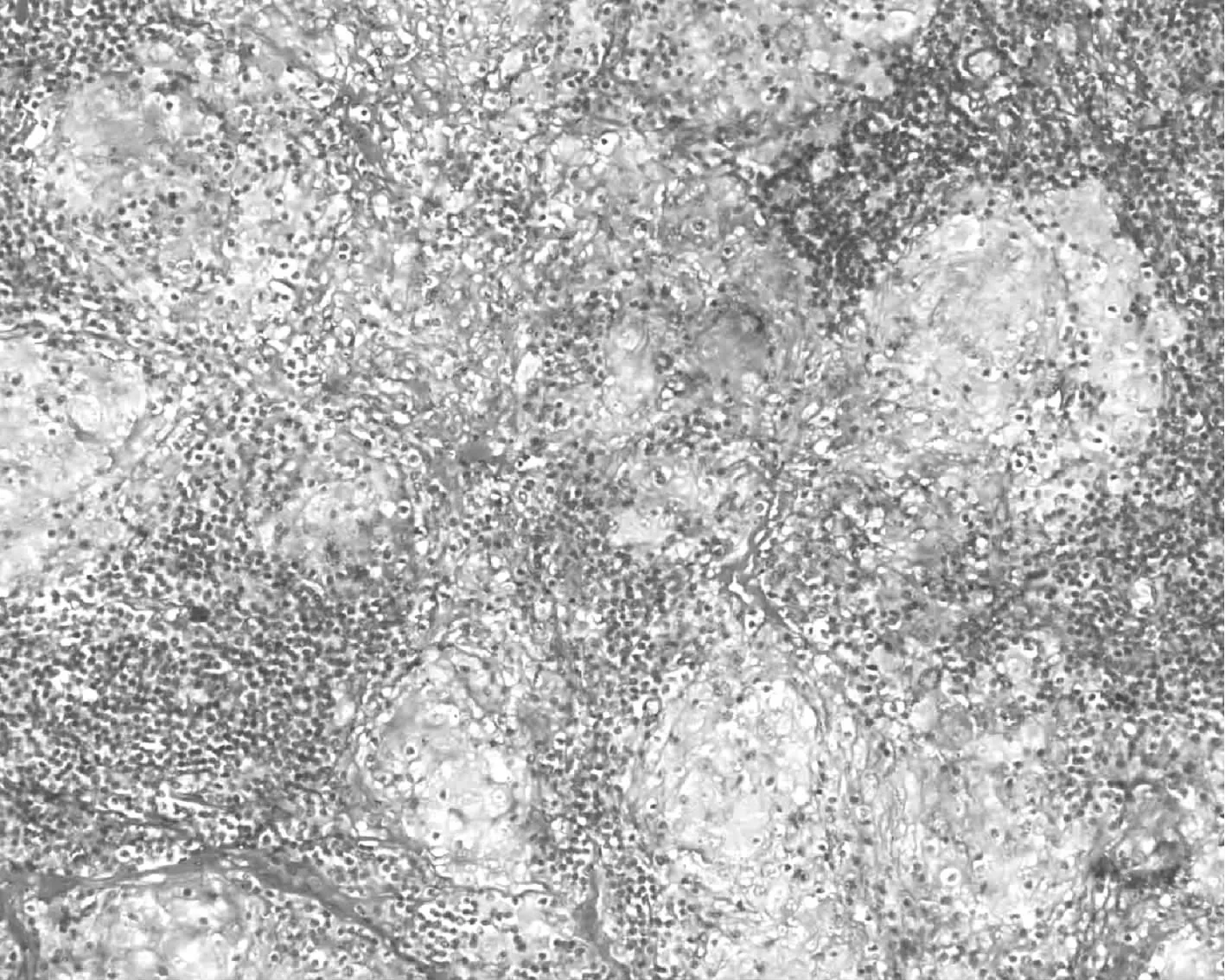
圖3 患者,女,57歲,診斷右側腮腺結核。腮腺淺葉切除病理標本顯微鏡下見成團的類上皮細胞(HE ×400)
文獻復習
筆者通過PubMed數據庫以“parotid gland tuberculosis”為關鍵詞檢索2005—2013年間語言為英文的文獻共33篇。入選標準是可以找到詳細原文資料的病例報告,且排除兒童結核病患者。33篇文獻中病例報告21篇,其中1篇為兒童結核病,3篇無法找到原文,入選的病例報告英文文獻17篇[4-20],共計20例患者。
筆者通過維普中國科技期刊數據庫以“腮腺”與“結核”為關鍵詞檢索2005—2013年間文獻36篇。入選標準是可以找到詳細原文資料(含患者詳細原始數據)的病例報告,且排除兒童結核病患者。36篇中病例報告文獻11篇[21-31],涉及患者15例(排除1例為兒童),入選中文文獻報道的患者14例。
入選英文文獻報告的患者20例,中文文獻報告的患者14例,結合我院患者1例,共35例患者相關資料見表1。臨床特征:腮腺結核多見于成年人,好發年齡在15~65歲之間(33/35),男22例,女13例,左側腮腺結核16例,右側腮腺結核16例,雙側腮腺結核3例。發病病程在20 d至20年,有結核病患者接觸史2例(2/35),有肺結核或肺外結核的可疑表現6例(6/35),合并腮腺Warthin瘤3例(3/35)。HIV或HIV感染者2例(2/35),既往有糖皮質激素治療史者2例(2/35)。臨床可見腮腺進行性、無痛性腫大34例(34/35),不規則發熱2例(2/35),伴齲齒、牙痛、張口困難癥狀2例(2/35),盜汗、乏力、消瘦、納差等結核中毒癥狀不明顯34例(34/35);腫大腮腺直徑多在3~5 cm(18/21),最小直徑為2 cm×0.8 cm,最大直徑為6 cm×7 cm;7例有瘺道形成(7/35),同側頸部淋巴結腫大6例(6/13)。
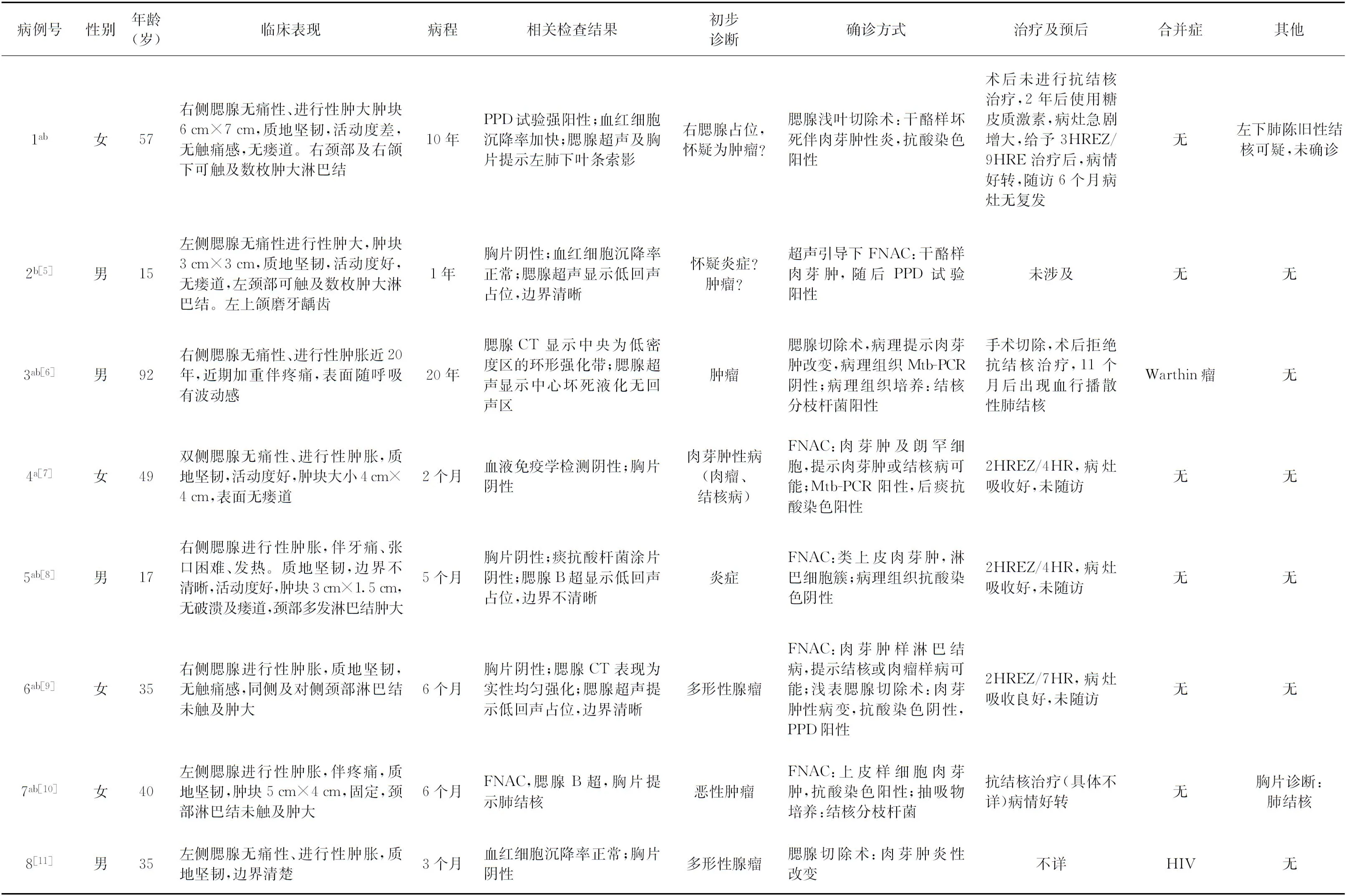
表1 35例腮腺結核患者臨床資料
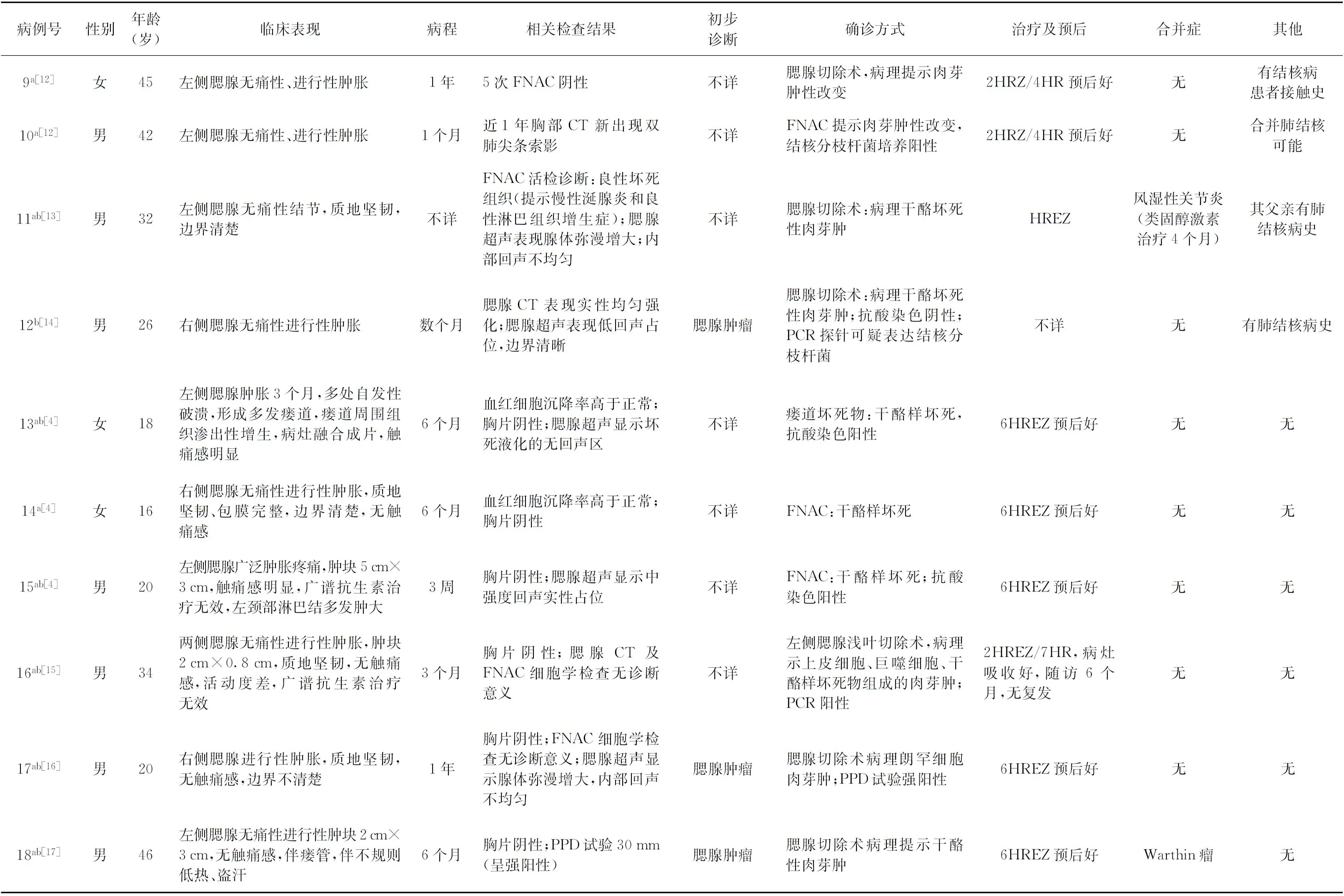
續表1 35例腮腺結核患者臨床資料
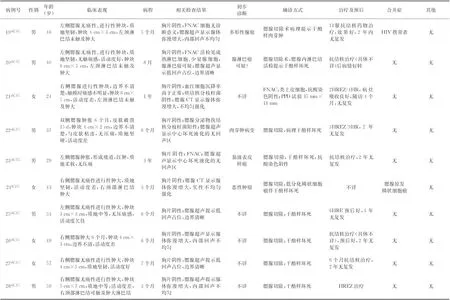
續表1 35例腮腺結核患者臨床資料
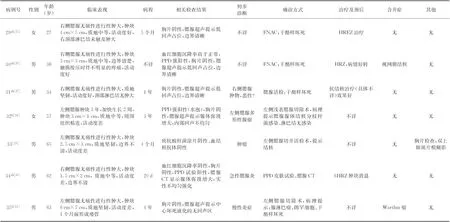
續表1 35例腮腺結核患者臨床資料
輔助檢查與診斷:血紅細胞沉降率增快19例(19/22),胸片正常27例(27/30),PPD試驗陽性8例(8/9)。初步診斷:疑似腮腺腫瘤16例(16/22),炎癥5例(5/22),肉芽腫性病變2例(2/22)。確診方式:細針穿刺細胞學檢查(fine needle aspiration cytology,FNAC)10例(10/35),腮腺切除活檢術23例(23/35),瘺道壞死物抗酸染色1例(1/35),PPD皮膚試驗+腮腺CT診斷1例(1/35)。
治療:在28例有治療資料(表1,病例號右上方以“a”標出)的患者中,27例接受了抗結核治療,病情好轉,其中9例有隨訪記錄,隨訪時間6個月至4年,隨訪期間病情無復發;1例腮腺切除術明確結核病診斷,但未進行抗結核治療,于術后11個月出現血行播散性肺結核。
討 論
一、病情特點及診斷
1.病情特點:腮腺結核臨床表現孤立,多表現為單側腮腺進行性、無痛性腫大,少數有遷延性不規則低熱,多無盜汗、乏力、消瘦、納差等結核中毒癥狀,臨床易誤診為腮腺腫瘤。病程中存在結核病患者接觸史、肺結核或肺外結核的可疑表現、同側頸部淋巴結增大、合并HIV感染或攜帶HIV病毒、既往有激素治療史等,是提示腮腺結核可能的危險因素。
2.多普勒超聲及影像學特點:腮腺結核的超聲學及影像學表現差異較大,與腮腺結核病理過程及臨床表現不同有關。根據其病理過程及臨床表現,我國學者曾在1981年將腮腺結核分為:實質型、囊型、瘺管型[3]。Sethi等[4]在2006年根據不同的臨床-病理類型,報道了3例各具特點的腮腺結核,其實質與我國學者在1981年分型有異曲同工之妙。隨著腮腺結核CT學、超聲學的進一步研究,腮腺結核臨床分型的依據顯得更為詳實[32-33]。
筆者根據有詳細臨床表現、腮腺CT、超聲學檢查資料記載的患者29例(表1,病例號右上方以“b”標出)嘗試對腮腺結核進行分型,現分析如下。
1)實質型(12/29):男8例,女4例,病程2個月至1年。臨床特征為:淋巴結增大局限、中等硬度,邊界清楚,可以活動。增強CT表現為實性均勻強化。多普勒超聲提示低回聲占位,邊界多清晰。
2)囊型(12/29):男7例,女5例,病程3周至20年。臨床特征:腫大淋巴結具有囊性感,可波動,穿刺可見膿性液體,當膿液穿透淋巴結包膜或周圍腺體包膜,累及腺體組織而發生粘連時,表現為邊界不清楚,活動性差,壓之有堅韌感,此期易與腮腺惡性腫瘤混淆。增強CT提示中央為低密度區的環形強化帶或伴有偏心小囊的實性強化。多普勒超聲提示中強度回聲實性占位、晚期可見中心壞死液化的無回聲區伴囊實性占位。當腺體累及廣泛時,多普勒超聲提示腺體彌漫增大,內部回聲不均勻。
3)瘺管型(5/29):男4例,女1例,病程3個月至3年。即膿液穿透腮腺包膜、皮膚,形成了長期流稀薄膿液的瘺管。增強CT提示中央為低密度區的環形強化帶。多普勒超聲可見中心壞死液化的無回聲區。
3.病理組織學:是腮腺結核診斷的金標準。腮腺結核病理組織學可提示肉芽腫性病變、合并干酪樣壞死,抗酸染色陽性。
4.FNAC:FNAC是一種有用的、可靠的檢查腮腺結核的方法。相關文獻報道其敏感度為81%~100%,特異度為94%~100%[34]。筆者分析35例患者中,接受FNAC檢查者18例,通過FNAC確診者10例。敏感度為55.5%,數值偏低,可能與患者例數較少有一定關系。另外一方面,FNAC取得細胞數目有限,特別是大的腮腺膿腫含壞死成分較多時,FNAC的敏感度會降低。
5.皮膚結核菌素試驗(PPD試驗):入選分析的35例患者中,只有9例進行PPD試驗,其中5例是在病理提示結核病診斷后進行的,5例患者PPD試驗陽性者4例,均為英文文獻報道患者。中文文獻報道的患者中,病理明確診斷前進行PPD試驗者有4例,其中3例為強陽性,1例為陽性。提示PPD試驗在結核病的診斷方面仍具有積極作用,在高感染率的我國,PPD試驗強陽性對診斷結核病的意義更大。
6.現代分子生物學技術:入選分析的35例患者中,4例腮腺標本應用了PCR技術進行檢測,其中2例陽性,1例可疑陽性,提示PCR可協助腮腺結核診斷。隨著分子生物學的發展,T-SPOT等技術逐漸應用于臨床。我院診斷1例患者,T-SPOT檢測結果為陽性:特異性A抗原(ESAT-6)32個,特異性B抗原(CFP-10)25個。由于完成T-SPOT檢測的患者例數有限,其在腮腺結核中的診斷價值需要進一步驗證。
二、鑒別診斷與誤診原因分析
筆者分析的35例腮腺結核患者,在初步診斷時,14例診斷不明確,11例診斷為腮腺腫瘤,3例診斷為感染性病變,2例診斷為肉芽腫性病變,4例診斷為多形腺瘤,1例診斷為腺淋巴瘤。可見腮腺結核誤診率很高。究其原因,首先與腮腺結核病情特點有關。其臨床表現孤立,多無結核中毒癥狀,在缺乏明確肺結核和(或)肺外結核的背景下,診斷較困難。其次,腮腺結核發病率相對較低,目前報道的患者例數少且分散,未能引起臨床醫師的重視。
鑒別診斷中首先應與腮腺腫瘤相鑒別,鑒別要點為病理組織學檢查。其次應注意與肉芽腫性疾病的鑒別。筆者分析35例患者中,病理明確提示為各類肉芽腫性病變31例,其中合并干酪樣壞死患者19例。需要強調的是,肉芽腫性病變可見于多種疾病,例如除結核分枝桿菌屬以外的其他分枝桿菌、真菌、寄生蟲、結節病、韋格納肉芽腫等。不同的疾病治療原則不相同,療效亦不相同。在病理提示肉芽腫改變時,還需要完善標本抗酸染色、結核分枝桿菌培養等檢查,進一步明確診斷[35]。在我院診治的1例患者(即本研究患者),當地醫院病理報告僅提示肉芽腫性炎,并且未進一步行抗酸染色、結核分枝桿菌培養,未明確結核診斷,也沒有相關治療;導致患者在使用糖皮質激素治療后,體內結核病灶復燃,病灶擴大。
三、治療
1.藥物規律抗結核治療效果好,避免了手術等有創性操作的實施:本研究入選的患者中,28例有治療資料記載(見表1,病例號右上方以“a”標出),其中27例接受了抗結核治療,1例未接受抗結核治療,未接受抗結核治療的患者為男性,高齡(92歲),于腮腺切除術后11個月出現血行播散性肺結核。
接受抗結核治療的27例患者病情均有好轉,其中9例有隨訪記錄,隨訪時間6個月至4年,隨訪期間病情無復發;在27例患者中,有1例在術后未積極行抗結核治療,2年后使用糖皮質激素,病灶復燃,隨后規律抗結核治療1年,病情好轉,隨訪6個月,病灶無復發。所以早期、聯合、規律抗結核治療對腮腺結核的預后具有重要作用,即使腮腺切除術后,仍需要行規律抗結核治療。
2.腮腺結核抗結核治療方案:目前尚未統一。27例接受抗結核治療的患者,其治療方案、療程均不相同。藥物的選擇多為INH、RFP、EMB、PZA等一線抗結核藥物。腮腺結核屬于肺外結核,根據肺外結核治療原則,結合患者病情,療程應在1年或1年以上。
綜上所述,腮腺結核作為常孤立出現的結核病灶,缺乏結核中毒常見的癥狀及體征,需要與腮腺腫瘤、腮腺肉芽腫等多種疾病進行鑒別診斷。臨床醫師加強對腮腺結核的認識及警惕,是正確診斷腮腺結核的前提。及早進行PPD試驗、FNAC、結核分枝桿菌培養等檢查,積極完善病理標本抗酸染色,綜合使用結核分枝桿菌DNA-PCR、T-SPOT等現代分子生物學技術,可以提高腮腺結核診斷正確率。藥物規律抗結核治療是腮腺結核治療是關鍵,即使腮腺切除術后,仍需要規律抗結核治療。總體腮腺結核預后良好。
[1] 傅良杰,鈕曉紅. 腮腺結核37例臨床治療分析. 口腔頜面外科雜志, 2011, 21(5):349-350.
[2] 周琳,云徑平,李慕凱,等. 腮腺結核19 例臨床分析. 廣東醫學, 2002, 23(9):975-976.
[3] 趙文清. 腮腺結核的診斷與治療(附16例分析). 西安醫學院學報, 1981, 2(4):494-496.
[4] Sethi A, Sareen D, Sabherwal A, et al. Primary parotid tuberculosis: varied clinical presentations. Oral Dis, 2006, 12(2):213-215.
[5] Gupta V, Patankar K, Shinde A, et al. Tuberculosis of the parotid gland. Case Rep Radiol, 2012, 2012:278793.
[6] Wu KC, Chen BN. Mycobacterial tuberculosis superimposed on a Warthin tumor. Ear Nose Throat J, 2012, 91(5):E4-6.
[7] Thakur J, Thakur A, Mohindroo N, et al. Bilateral parotid tuberculosis. J Glob Infect Dis, 2011, 3(3):296-299.
[8] Garg R, Verma SK, Mehra S, et al. Parotid tuberculosis. Lung India, 2010, 27(4):253-255.
[9] Mastronikolis NS, Papadas TA, Marangos M, et al. Tuberculosis of the parotid gland. Tuberk Toraks, 2009, 57(1):84-88.
[10] Bagga P, Pandey P, Shahi M, et al. Parotid gland tuberculosis diagnosed on FNAC: a case report. Cytopathology, 2010, 21(2):127-129.
[11] Willenborg KM, G?tz F, Klein R, et al. Tuberculosis in the parotid gland in HIV infection. Laryngorhinootologie, 2008,87(6):420-422.
[12] Seeley M, Waterhouse D, Shetty S, et al. Two cases of paro-tid tuberculosis. N Z Med J, 2007, 120(1267):U2869.
[14] Aust W, Bloching M, Holzhausen HJ, et al. Tuberculosis of the parotid gland. HNO, 2008, 56(4):425-428.
[15] Erkan AN, Cakmak O, Kayasel?uk F, et al. Bilateral parotid gland tuberculosis. Eur Arch Otorhinolaryngol, 2006, 263(5):487-489.
[16] Birkent H, Karahatay S, Akcam T, et al. Primary parotid tuberculosis mimicking parotid neoplasm: a case report. J Med Case Rep, 2008, 2:62.
[17] Ulusan M, Abul Y, Bakr S.Mycobacteriumtuberculosisinfection within a warthin tumor: a case report and literature review. N Am J Med Sci, 2013, 5(10):617-619.
[18] Caldart AU, Adriano CF, Caldart AU, et al. Primary tuberculosis of the parotid gland. Braz J Otorhinolaryngol, 2007, 73(5):720.
[19] Patankar SS, Chandorkar SS, Garg A. Parotid gland tuberculosis: a case report. Indian J Surg, 2012, 74(2):179-180.
[20] Tuli BS, Gupta V, Singh H, et al. Primary tuberculosis of parotid gland. Indian J Otolaryngol Head Neck Surg, 2005, 57(1):82-83.
[21] 杜蘇豐, 于豐. 單純雙側腮腺結核1例報告并文獻復習. 中國社區醫師, 2011, 13(31):47.
[22] 鄭翔, 郭宇紅, 崔廣慶. 腮腺結核誤診為腫瘤臨床分析. 實用診斷與治療雜志, 2005,19(2):152-153.
[23] 錢蘊珠, 楊建新, 劉瑾, 等. 腮腺原發性鱗狀細胞癌伴結核一例. 中華口腔醫學雜志, 2010, 45(8):512.
[24] 鄢斌成. 單純腮腺結核3例. 四川醫學, 2006, 27(3):326-327.
[25] 盧詳嬋. 單純腮腺結核2例. 右江民族醫學院學報, 2008, 30(6):1050.
[26] 高媛, 秦軍. 視網膜、腮腺結核病1例. 臨床肺科雜志, 2009, 14(1):137.
[27] 艾莉. 腮腺區淋巴結結核2例報道. 基層醫學論壇, 2006, 10(1):96.
[28] 許菊秀, 黃曉霞, 趙丹, 等. 左腮腺結核1例. 中國防癆雜志, 2009, 31(7):440.
[29] 姜曉丹, 楊占泉, 李光宇. 腮腺結核1 例. 臨床耳鼻咽喉頭頸外科雜志, 2007, 21(1):6.
[30] 努爾艾海麥提·卡迪爾,阿瓦古麗·伊斯拉木. 腮腺結核1例. 中國實用醫藥, 2010,5(28):186.
[31] 田曉蓓, 韓建國, 王麗. 腮腺腺淋巴瘤-結核聯合性病變. 口腔醫學研究,2009,25 (6):687.
[32] 施彥華,古麗·阿不都克然木. 彩色多普勒超聲在腮腺結核診斷中的應用價值. 中國現代醫生, 2010, 48(23):87.
[33] 羅敏,魏懿,肖家和. 腮腺淋巴結結核病的CT表現. 中華放射學雜志, 2009, 43(11):1212-1214.
[34] Iserì M, Aydìner O, Celìk L, et al. Tuberculosis of the paro-tid gland. J Laryngol Otol, 2005, 119(4):311-313.
[35] 普布卓瑪,羅布卓瑪. 扁桃腺結核一例報告.中國防癆雜志,2014,36(6):508.

