益肝降脂方預處理對酒精性脂肪肝大鼠氧化應激的影響*
趙遠紅,左曉娜,韓素恒,徐 雨,賈英杰,李 正,3
(1.天津中醫藥大學第一附屬醫院腫瘤科,天津 300193;2.天津中醫藥大學研究生院,天津 300193;3.天津中醫藥大學第一附屬醫院制劑室,天津 300385)
益肝降脂方預處理對酒精性脂肪肝大鼠氧化應激的影響*
趙遠紅1,左曉娜2,韓素恒2,徐 雨2,賈英杰1,李 正1,3
(1.天津中醫藥大學第一附屬醫院腫瘤科,天津 300193;2.天津中醫藥大學研究生院,天津 300193;3.天津中醫藥大學第一附屬醫院制劑室,天津 300385)
[目的]觀察不同濃度益肝降脂方(YGJZF)在不同時段干預酒精性脂肪肝(AFLD)大鼠的氧化應激效應,分析探討YGJZF對AFLD大鼠的抗氧化作用及其可能機制。[方法]97只SD大鼠隨機分為模型組22只、中藥YGJZF組75只,據干預時段和用藥濃度不同,中藥組分為中藥3 w-Ⅰ及Ⅱ組、中藥6 w-Ⅰ及Ⅱ組、中藥9 w-Ⅰ及Ⅱ組共6組。采用梯度乙醇灌胃加高脂飼喂法造模。中藥各組自第3、6、9周起予等效劑量[13.95g/(kg·d)]和高劑量[27.9 g/(kg·d)]灌胃,模型組均予生理鹽水15 mL/kg灌胃,至12周末。于第6、9、12周末觀察大鼠血清8-異前列腺素F2α(8-iso-PGF2α)含量,肝勻漿丙二醛(MDA)含量、黃嘌呤氧化酮(XOD)活性及病理變化。[結果]與各相應時段模型組比較:第6周末,中藥3 w-Ⅱ組大鼠血清8-iso-PGF2α含量及肝勻漿MDA含量、XOD活性明顯降低(P<0.05);第9周末的中藥6 w組及第12周末的中藥3 w、6 w、9 w各組大鼠血清8-iso-PGF2α含量、肝勻漿MDA含量、XOD活性均明顯降低(P<0.05),且均以II組更明顯;第12周末,中藥組各指標降低順序為中藥3 w組>中藥6 w組>中藥9 w組;中藥3 w-Ⅰ組及9 w-Ⅰ組8-iso-PGF2α、MDA含量均較中藥6 w-Ⅰ組有統計學意義(P<0.05),中藥3 w-Ⅱ、9 w-Ⅱ組8-iso-PGF2α含量均較中藥6 w-Ⅱ組差異有統計學意義(P<0.05),中藥Ⅱ組各指標均低于中藥Ⅰ組,其中中藥3 w組8-iso-PGF2α和MDA、XOD,中藥6 w組8-iso-PGF2α和MDA,中藥9 w組XOD均存在統計學差異(P<0.05);第6、9、12周末,中藥各組HE病理示肝臟脂肪變均較模型組不同程度減輕,且以Ⅱ組更明顯;第12周末,中藥3 w組脂肪變輕于中藥6 w組,中藥6 w組稍輕于中藥9 w組。[結論]中藥YGJZF不同時段干預均能降低乙醇誘導SD脂肪肝大鼠氧化應激損傷,且越早期干預抗損傷效應越突出,不同程度抑制了酒精肝大鼠的病理損傷,并呈現一定時間和濃度依賴性,為臨床AFLD防護的用藥與時機選擇提供了實驗依據。
益肝降脂方;酒精性脂肪肝;氧化應激;預處理;病理
益肝降脂方(YGJZF)為防治酒精性脂肪肝(AFLD)的臨床驗方,經多年臨床證實療效確切,且前期研究[1]表明其可能有類抗氧化劑樣效用。氧化應激與脂質過氧化是酒精性肝病(ALD)最重要發病機制[2],成為近年研究的熱點。本實驗應用不同濃度YGJZF對AFLD大鼠造模過程進行不同時段干預,觀察大鼠血清8-異前列腺素F2α(8-iso-PGF-2α)含量、肝組織勻漿丙二醛(MDA)和黃嘌呤氧化酶(XOD)活性變化及對肝組織病理形態學的影響,從實驗的角度分析探究YGJZF的抗氧化作用。
1 材料
1.1實驗動物 SPF級雄性SD大鼠,體質量(170± 10)g,購自中國人民解放軍軍事醫學科學院,合格證:0024259,許可證:SCXK-(軍)2007-004,飼養于天津中醫藥大學第一附屬醫院動物房,飼養環境符合醫學實驗動物環境設施相關要求。
1.2藥物及造模 益肝降脂方(YGJZF:黃芪、丹參、葛根、黃連、蘇葉、水紅花子),由本院制劑室按固定比例制成含生藥1.33 g/mL的中藥濃縮液。高脂飼料(購自中國人民解放軍軍事醫學科學院)配方:1%膽固醇、8%蛋黃粉、0.3%膽酸鈉、10%豬油、80.7%基礎飼料。56°牛欄山二鍋頭(北京順鑫農業股份有限公司牛欄山酒廠生產,購自天津市家樂福超市)。
1.3試劑 肝組織MDA測定試劑盒(批號201302 18)、肝組織XOD測定試劑盒(批號20130215)、大鼠8-iso-PGF2α酶聯免疫分析試劑盒(批號201302 01A)。均購自南京建成科技有限公司。蘇木精-伊紅(HE)染料(本院病理科自行配制)。
1.4主要儀器 分光光度計(上海722RS型),離心機(北京雷勃LDZ5-2型),LAUDA-C3型循環恒溫水浴箱(泰克儀器有限公司)、光學顯微鏡(日本OLYMPUS公司)、全自動酶標儀(美國Bio-Tek 800)。
2 方法
2.1分組與造模 1周適應性飼養后,97只SD大鼠按隨機數字表法隨機分為模型組22只、中藥YGJZF組75只,考慮到飼喂損傷,據干預時段和用藥濃度不同,后者又隨機分為第3周起干預組即中藥3w-Ⅰ組18只,中藥3 w-Ⅱ組19只;第6周起干預組中藥6 w-Ⅰ組12只、中藥6 w-Ⅱ組12只;第9周起干預組即中藥9w-Ⅰ組7只,中藥9w-Ⅱ組7只,共6組。參照文獻[3]與預實驗[4]采用梯度乙醇灌胃加高脂飼喂法造模。
2.2給藥與取材 造模同時乙醇灌胃半小時后,中藥3 w-Ⅰ、6 w-Ⅰ、9 w-Ⅰ組和中藥3 w-Ⅱ、6 w-Ⅱ、9 w-Ⅱ組均分別自第3、6、9周起,分別予等效劑量13.95 g/(kg·d)和高劑量[27.9 g/(kg·d)]YGJZF灌胃,模型組均予生理鹽水15 mL/kg灌胃。分別于實驗第6、9周末,模型組隨機抽取4只,各中藥組均隨機抽取6只取材,余大鼠均實驗第12周末給藥后,禁食,自由飲水12 h后,稱體質量乙醚麻醉,經眼眶球后靜脈叢采血,常規制備血清,4℃冷藏待檢。取血后脫頸處死大鼠,迅速剖取肝臟,肝左葉取體積為1 cm× 1 cm×0.5 cm肝組織,錫紙包裹,放-70℃冰箱待檢。
2.3檢測方法
1)采用Elisa法檢測大鼠血清8-iso-PGF-2α含量;分別采用硫代巴比妥酸比色法(試劑盒)和紫外分光光度法(試劑盒)測定大鼠肝組織勻漿MDA含量、XOD活性。
2)肝組織病理學:肝組織用10%中性緩沖甲醛液固定,石蠟包埋,常規切片。HE染色,光鏡下觀察肝臟病理改變。肝臟脂肪變性及炎癥程度評分參照中國醫學會肝病學分會脂肪肝和酒精性肝病學組制定的《2010版酒精性肝病診療指南》[5]。
2.4統計學方法 采用SPSS18.0統計軟件進行分析,計量資料數據用均數±標準差(±s)表示,組間比較采用單因素的方差分析,組間兩兩比較時,若方差齊,采用LSD法,若方差不齊,采用Dunnett’s T3法,以P<0.05為差異具有統計學意義。
3 結果
3.1大鼠死亡情況 實驗結束時,共25只大鼠死亡,其中模型組9只,死亡率為40.9%,中藥第3周起灌胃組共死亡8只,第6周起灌胃組共死亡5只,第9周起灌胃組共死亡3只,總死亡率為21.3%,死亡主要是由反復乙醇灌胃后乙醇反流入食道吸入肺部所致,個別因腸脹氣。
3.2不同時段血清8-iso-PGF2α含量及肝組織勻漿MDA含量、XOD活性的比較 見表1。
表1 各組血清8-iso-PGF2α含量及肝組織勻漿MDA含量、XOD活性比較(±s)Tab.1 Contents of 8-iso-PGF2α in serum and the activity of MDA,XOD in the hepatic tissue homoqenate(±s)
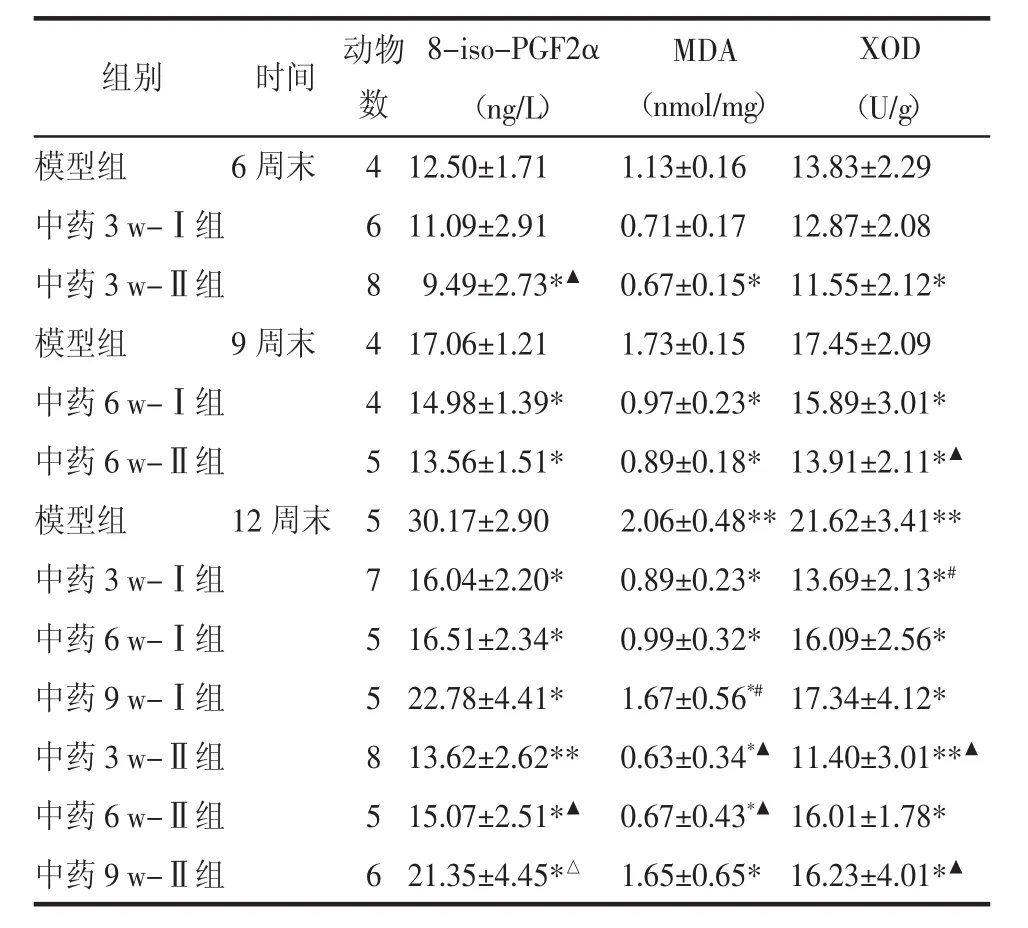
表1 各組血清8-iso-PGF2α含量及肝組織勻漿MDA含量、XOD活性比較(±s)Tab.1 Contents of 8-iso-PGF2α in serum and the activity of MDA,XOD in the hepatic tissue homoqenate(±s)
注:同時間點與模型組比較,*P<0.05,**P<0.01;同時段12周末時,中藥等效劑量組(I組)間:與中藥6w組比較,#P<0.05;同時段12周末時,中藥高劑量組(Ⅱ組)間:與中藥6 w組比較,△P<0.05;同時段,灌藥時長相等等效劑量(Ⅰ組)與高劑量組(Ⅱ組)間:與等效劑量組(Ⅰ組)相比,▲P<0.05。
XOD(ng/L) (U/g)模型組 6周末 4 12.50±1.71 1.13±0.16 13.83±2.29中藥3 w-Ⅰ組 6 11.09±2.91 0.71±0.17 12.87±2.08中藥3 w-Ⅱ組 8 9.49±2.73*▲0.67±0.15* 11.55±2.12*模型組 9周末 4 17.06±1.21 1.73±0.15 17.45±2.09中藥6 w-Ⅰ組 4 14.98±1.39* 0.97±0.23* 15.89±3.01*中藥6 w-Ⅱ組 5 13.56±1.51* 0.89±0.18* 13.91±2.11*▲模型組 12周末 5 30.17±2.90 2.06±0.48**21.62±3.41**中藥3 w-Ⅰ組 7 16.04±2.20* 0.89±0.23* 13.69±2.13*#中藥6 w-Ⅰ組 5 16.51±2.34* 0.99±0.32* 16.09±2.56*中藥9 w-Ⅰ組 5 22.78±4.41* 1.67±0.56*#17.34±4.12*中藥3 w-Ⅱ組 8 13.62±2.62** 0.63±0.34*▲11.40±3.01**▲中藥6 w-Ⅱ組 5 15.07±2.51*▲0.67±0.43*▲16.01±1.78*中藥9 w-Ⅱ組 6 21.35±4.45*△1.65±0.65* 16.23±4.01*▲組別 時間 動物數8-iso-PGF2α MDA(nmol/mg)
由表1可知,第6、9、12周末,模型組大鼠血清8-iso-PGF2α及肝組織勻漿MDA含量、XOD活性均逐漸升高。與各相應時間段模型組比較:第6周末,中藥3 w-Ⅱ組大鼠血清8-iso-PGF2α含量及肝組織勻漿MDA的含量、XOD的活性均明顯降低(P<0.05);第9周末,中藥6w組大鼠血清8-iso-PGF2α含量及肝組織勻漿MDA含量、XOD活性均明顯降低(P<0.05)尤以中藥6 w-Ⅱ組更明顯;第12周末,中藥3、6、9 w各組大鼠血清8-iso-PGF2α及肝組織勻漿MDA含量、XOD活性均明顯降低(P<0.05或P<0.01),且均以Ⅱ組降低更明顯。
同時段第12周末,YGJZF各組組間比較:大鼠血清8-iso-PGF2α含量及肝組織勻漿MDA含量、XOD活性降低程度總體上中藥3 w組>中藥6 w組>中藥9 w組,且中藥9 w-Ⅰ組大鼠血清8-iso-PGF2α及肝組織勻漿MDA含量與中藥6 w-I組相比,差異均具有統計學意義(P<0.05);中藥3 w-Ⅱ、9 w-Ⅱ組大鼠血清8-iso-PGF2α含量與中藥6 w-Ⅱ組相比,差異有統計學意義(P<0.05);中藥3 w-Ⅱ組大鼠血清8-iso-PGF2α含量及肝組織勻漿MDA含量、XOD活性均低于中藥3 w-Ⅰ組(P<0.05);中藥6w-Ⅱ組大鼠血清8-iso-PGF2α含量及肝組織勻漿MDA含量、XOD活性均低于中藥6 w-Ⅰ組,尤以大鼠血清8-iso-PGF2α含量及肝組織勻漿MDA含量差異明顯(P<0.05);中藥9 w-Ⅱ組大鼠血清8-iso-PGF2α含量及肝組織勻漿MDA含量、XOD活性均低于中藥9 w-I組,尤以肝組織勻漿XOD活性差異明顯(P<0.05)。
3.3不同時段肝組織病理形態學表現
3.3.1肉眼觀察 模型組大鼠肝臟色澤較正常肝臟暗淡,表面呈灰黃色或布有白色脂肪斑點,質地偏硬,被膜與周圍組織粘連,包膜緊張,邊緣鈍而厚;中藥組大鼠肝臟呈紅褐色,質地稍軟,被膜與周圍組織有輕度粘連,邊緣稍鈍。
3.3 .2病理觀察 各時段模型組大鼠肝組織的脂肪變呈進行性加重,第6周末時肝組織脂肪變性屬F1-F2級(見圖1A),中重度水樣變性,細胞腫脹較明顯,細胞核濃縮深染,肝小葉周邊出現少量脂肪變細胞;第9周末時肝組織脂肪變性屬F2-F3級(見圖1B),伴隨水樣變性;第12周末時肝組織脂肪變性屬F3-4級(見圖1C),肝細胞邊界不清,細胞核濃縮深染,匯管區炎性細胞浸潤,細胞胞質呈現空泡狀,肝細胞內出現大小不等的脂滴。第6周末時,中藥3 w組肝組織脂肪變性屬F1級(見圖1D、圖1E):肝組織中度水樣變性,較模型組輕,部分點灶狀壞死,匯管區可見少量炎細胞浸潤,肝小葉周邊出現少量脂肪變細胞。第9周末時,中藥6 w組肝組織脂肪變性屬F2-F3級(見圖1F、圖1G):肝組織均出現點灶狀壞死,中度水樣變性,但較模型組輕。第12周末時,中藥3 w組肝組織脂肪變性大部分屬F2級(見圖1H、圖1I),脂肪病變程度較模型組明顯減輕;中藥6 w組肝組織脂肪變性較模型組損傷程度輕,大部分屬F2-F3級,但水樣變性較明顯(見圖1J、圖1K)。中藥9 w組肝組織脂肪變性較模型組損傷程度輕,大部分屬F2-F3級,肝組織出現點灶狀壞死,中度水樣變性(見圖1L、圖1M)。且各中藥II組病理損傷程度均較中藥I組輕。

圖1 各組大鼠病理結果(HE×100)Fig.1 Results of pathology in rats of each group(HE×100)
4 討論
AFLD發病機制復雜,是多因素共同作用的結果,常見機制有乙醇代謝紊亂、線粒體功能障礙、氧化應激、內毒素、營養不良等,研究證實,氧化應激與脂質過氧化在AFLD的發生發展中起重要作用[6-7]。長期飲酒,乙醇在代謝過程中產生過多的氧自由基(ROS),同時伴體內抗氧化物減少,促發氧化應激[8],引起的生物膜脂質過氧化,導致肝臟脂類堆積[9]。
本研究結合課題組前期臨床與實驗結果[1]將8-iso-PGF2α與MDA、XOD一同作為評價AFLD氧化應激與脂質過氧化損傷的指標進行觀察分析。
8-iso-PGF2α是細胞膜上脂化的花生四烯酸受自由基攻擊后裂解而形成的前列腺素衍生物,是評價氧化應激和脂質過氧化反應最有效的特異性標志物[10-12],目前與肝臟疾病的關系主要集中于肝臟缺氧復氧損傷[13]、創傷性休克繼發性肝損傷[13]、酒精性肝硬化[14]、非酒精性脂肪性肝炎[15]等;黃嘌呤氧化酶(XO)主要來自肝臟胞漿中,是一種非特異性需氧脫氫酶,體內核酸代謝中一個重要的酶[16]。90%以相對無活性的前體黃嘌呤脫氫酶(XDH)的形式存在。當組織處于缺血缺氧等病理情況下,XDH可轉化為有活性的XO,催化組織中黃嘌呤氧化反應,產生大量的自由基,引發脂質過氧化反應。當肝細胞膜受損時,血清XO釋入循環且活性不同程度升高,可作為早期酒精性肝損傷應激性損傷的敏感指標;而丙二醛(MDA)為病理情況下機體形成的一系列脂質過氧化物降解產物之一,可反映脂質過氧化及機體組織和細胞損傷的程度,與肝損傷發生、發展密切相關[17]。
藥物預適應是用藥物模擬缺血預適應中的介質,使其產生預處理效應,是減輕缺血再灌注損傷保護組織的一種有效方法[18]。目前有關中藥在肝臟預適應保護作用中的報道很少,本研究嘗試借鑒外科缺血預處理對缺血再灌注損傷保護機制的認識,把預處理的早期效應與延遲作用放大延伸為乙醇不同時段的刺激,誘導實驗性SD大鼠的造模,同時以YGJZF方藥自3w、6 w、9 w不同階段的實施干預,觀察分析中藥復方對實驗大鼠氧化應激的影響。
本研究表明乙醇灌胃聯合高脂飼喂法可順利成模,隨著實驗大鼠脂肪變程度的進行性加重,AFLD大鼠脂質應激損傷指標MDA、XOD、8-iso-PGF2α亦逐漸升高;YGJZF干預后,大鼠各損傷指標較同時段模型組明顯降低,且與肝臟病理學損傷變化呈正相關趨勢。
綜上,隨著酒精肝造模的進行SD大鼠脂質過氧化損傷逐漸加重,經中藥YGJZF干預后氧化應激指標及病理形態學與模型對照組比較均有程度不同的改善,YGJZF干預可降低各氧化應激指標,并均顯示干預愈早、用藥濃度愈大,病損改善越明顯,呈現出典型的量、時、效關系。降低乙醇誘導SD脂肪肝大鼠氧化應激損傷可能是中藥YGJZF改善肝功能及脂質代謝發揮防護效應的重要機制。
[1] 趙遠紅,賈英杰,董承超,等.益肝降脂方預處理對早期酒精性肝損傷的保護作用研究[J].天津中醫藥,2010,1(3):1519-1672.
[2]楊萬枝,呂雄文.酒精性肝病發病機制研究進展[J].安徽醫科大學學報,2012,47(1):97-99.
[3]趙初秋,盧中秋,李惠萍,等.大鼠酒精性肝病模型的建立[J].浙江臨床醫學,2007,4(9):435.
[4]徐 雨,趙遠紅,左小娜,等.高脂加酒精灌胃法誘導大鼠脂肪肝成模及思考[J].時珍國醫國藥,2012,23(12):2986-2988.
[6]李愛華,趙 剛.酒精性肝病發病機制的研究進展[J].吉林醫學,2010,17(31):370.
[7]WU D,CEDERBAUM AI.Oxidative stress and alcoholic liver disease[J]. Semin Liver Dis,2009,29(2):141-154.
[8] Tilg H,Moschen A R,Kaneider NC,et al.Pathways of liver injury in alcoholic liver disease[J].J Hepatol,2011,55(5):1159-1161.
[9] Albano E.Alcohol oxidative stress and free radical damage[J].Proc Nutr Soc,2006,65(3):278-290.
[10]謝科華,鄧 平.8-異前列腺素F2α與氧化應激損傷性疾病[J].中國醫藥導刊,2010,12(3):429-430.
[11]Mezzetti A,Cipollone F,Cuccurullo F.Oxidative stress and cardiovascular complications in diabetes:isoprostanes as new markers on an old paradigm.[J].Cardiovascu1ar research,2000,47(3): 475-488.
[12]侯珊珊,張小瑞,趙遠紅.8-異前列腺素F2α在損傷性肝臟疾病中的作用與機制[J].臨床肝膽病雜志,2013,29(12):956-958.
[13]王化芬,王 青,許會彬,等.ω-3多不飽和脂肪酸預處理對創傷性休克大鼠繼發性肝損傷的影響[J].中華麻醉學雜志,2011, 31(11):1397-1399.
[14]孫瑩杰,高光潔,張鐵錚,等.對比觀察咪達唑侖和異丙酚對大鼠肝臟缺氧復氧損傷的影響[J].解放軍醫學雜志,2007,44(7):732-733.
[15]戴 寧.紅景天苷對非酒精性脂肪性肝炎大鼠肝組織氧化應激的抑制作用[J].中國病理生理雜志,2013,44(9):1704-1708.
[16]趙遠紅,邵鳳珍.黃嘌呤氧化酶與肝病關系的探討[J].中西醫結合肝病雜志,2005,15(3):188-190.
[17]解慶凡,王建華.脂脈寧對酒精性脂肪肝大鼠血清和肝組織SOD活性及MDA含量的影響[J].中國中醫急癥,2011,20(1)91-92.
[18]黃詩棟,郭光偉.藥物預適應的心肌保護作用[J].山西醫科大學學報,2006,37(3):32.
Experimental searches for Yigan Jiangzhi Fang on peroxide damage
ZHAO Yuan-hong1,ZUO Xiao-na2,HAN Su-heng2,XU Yu2,JIA Ying-jie1,LI Zheng1,3
(1.Department of Oncology,The First Affiliated Hospital of Tianjin University of Traditional Chinese Medicine,Tianjin 300193,China;2.Graduate School of Tianjin University of Traditional Chinese Medicine,Tianjin 300193,China;3.Manufacturing Laboratory,The First Affiliated Hospital of Tianjin University of Traditional Chinese Medicine,Tianjin 300385,China)
[Objective]To explore intervention effect of oxidative stress effect for AFLD rats at different times,to analyze antioxygenation of YGJZF to AFLD rats and surgery its possible mechanisms.[Methods]The 97 SD rats were randomized into model group 22 and YGJZF group 75,which were divided into six groups.The model rats were induced by gradient ethanol gavage and high fat feeding method.Alcohol by gavage in half an hour,rats in YGJZF groups were given equivalent and high dose[13.95(g/kg·d)and 27.9(g/kg·d)] of YGJZF since the third,sixth and ninth week respectively,and in model groups normal saline(1.5 mL/kg),until the end of 12th week,at the end of third,sixth and ninth week,the serum values of ALT,AST,TC,TG,8-iso-PGF2α,and hepatic tissue’change of MDA,XOD and pathological.[Results]Compared with corresponding model groups,at the end of the 6th week,in 3w-Ⅱgroup the level of 8-iso-PGF2α,MDA and XOD reduced obviously(P<0.05).At the end of the 9th and 12th week,the level of 8-iso-PGF2α、MDA and XOD reduced obviously(P<0.05),particularly in II group.At the end of 12th week,the results in the 3 w group were the best,and in the 9 w group were the worst,the difference between 3w-I,9w-I and 6w-I in TG,8-iso-PGF2α,MDA was remarkable(P<0.05);each index in YGJZF-II group was lower in YGJZF-I group,especially the value of 8-iso-PGF2α in 3w group;8-iso-PGF2α and MDA in 6w group; XOD in 9w group(P<0.05).At the end of the 6th,9th and 12th week,compared with model groups,the degree of hepatic fatty change alleviated to some extent particularly in II group;and at the end of the 12th week,the change in 3 w group was beater than in 6w group,in the same between the 6w group and 9w group.[Conclusion]This article showed that YGJZF played a role in reducing SD rats’oxidative stress injury caused by alcohol in different periods of intervention,especially when the earlier intervention was done,and restrained pathological injure of AFLD rats presenting time and concentration dependence to some extent,which provided the experimental basis for the chooses of medication and time in the prevention and control of AFLD in clinic.
Yigan Jiangzhi Fang;alcoholic fatty liver disease;oxidative stress;pretreatment;pathology
R572.2
A
1672-1519(2014)12-0743-05
2014-05-25)
(本文編輯:馬 英,于春泉)
10.11656/j.issn.1672-1519.2014.12.13
天津市應用基礎及前沿技術重點項目(11JCZDJC11900)。
趙遠紅(1963-),女,主任醫師,碩士生導師,長期從事脾胃、肝膽系統的中醫臨床、教學與基礎研究。
李 正,E-mail:lizheng@shitian.com。
···································

