瘢痕子宮對再次妊娠分娩方式和結局的影響
王 心,方 潔,尚麗新
瘢痕子宮對再次妊娠分娩方式和結局的影響
王 心,方 潔,尚麗新
目的 探討瘢痕子宮(前次剖宮產史)對再次妊娠的分娩方式和結局的影響。方法 回顧性分析2012-01至2014-03于北京軍區總醫院婦產科初診建檔、定期產檢,并于該院分娩的瘢痕子宮妊娠病例322例(瘢痕組),隨機抽取同期非瘢痕子宮妊娠病例328例(非瘢痕組),比較兩組的分娩方式和妊娠結局。結果 瘢痕組和非瘢痕組孕婦年齡、分娩孕周、孕次、產次、分娩前體重指數比較,差異均無統計學意義。瘢痕組剖宮產261例,占81.1%;非瘢痕組剖宮產173例,占52.7%;兩組差異有統計學意義(χ2=58.70,P<0.01)。瘢痕組的前置胎盤、胎盤粘連(植入)的發生率為13.7%、9.0%,均高于非瘢痕組的0.9%、0.6%(χ2分別為39.38、25.22,P均<0.01);而瘢痕組和非瘢痕組的胎盤早剝發生率比較,差異無統計學意義(χ2=2.76,P>0.05)。瘢痕組子宮破裂(1.6%)、產后出血(10.9%)、產褥發熱(11.5%)等發生率均高于非瘢痕組(分別是0、2.7%和5.5%),差異有統計學意義(χ2分別為5.13、17.00、7.56,P均<0.01)。結論 瘢痕子宮妊娠的并發癥發生率高于非瘢痕子宮妊娠,其前置胎盤、胎盤粘連(植入)、產后出血的風險性明顯升高。瘢痕子宮孕婦再次妊娠的分娩方式仍以剖宮產為主。
瘢痕子宮;前次剖宮產史;再次妊娠;影響因素;結局
瘢痕子宮是指既往有過子宮手術史,經過組織修復過程形成瘢痕的子宮。最常見于剖宮產術后和肌瘤剝除術后。剖宮產術作為解決難產問題的一種常用、有效的助產手段,隨人們對剖宮產的認可度增加,其發生率不斷上升,隨之而來的是瘢痕子宮再次妊娠的產婦數量也在增加,因此瘢痕子宮再次妊娠的結局和分娩方式也越來越受到產科醫師的重視。筆者旨在觀察瘢痕子宮對再次妊娠分娩方式和結局的影響。
1 資料與方法
1.1 資料 選擇我院2012-01至2014-03定期產檢并于產科分娩的瘢痕子宮孕婦322例臨床資料(瘢痕組),并隨機抽取同期非瘢痕子宮妊娠病例328例(非瘢痕組)。
1.2 研究方法 采用回顧性調查的方法。比較瘢痕組和非瘢痕組孕產婦的分娩方式、胎盤情況(如前置胎盤、胎盤粘連/植入、胎盤早剝的發生情況)和分娩并發癥(如子宮破裂、產后出血、產褥期產褥發熱的發生情況)。各產科并發癥診斷參考《婦產科學》[1]。
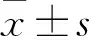
2 結 果
2.1 一般情況 瘢痕組和非瘢痕組孕婦年齡、分娩孕周、孕次、產次、分娩前體重指數比較,差異均無統計學意義(表1)。

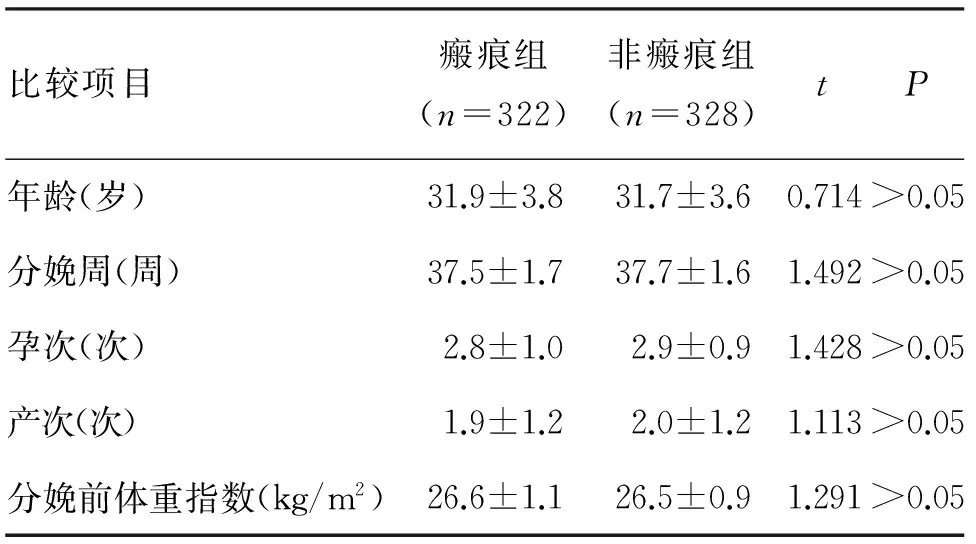
比較項目瘢痕組(n=322)非瘢痕組(n=328)tP年齡(歲)31.9±3.831.7±3.60.714>0.05分娩周(周)37.5±1.737.7±1.61.492>0.05孕次(次)2.8±1.02.9±0.91.428>0.05產次(次)1.9±1.22.0±1.21.113>0.05分娩前體重指數(kg/m2)26.6±1.126.5±0.91.291>0.05
2.2 分娩方式 瘢痕組剖宮產261例,占81.1%;非瘢痕組剖宮產173例,占52.7%;兩組比較,差異有統計學意義(χ2=58.70,P<0.01)。
2.3 胎盤情況和并發癥 見表2。瘢痕組的前置胎盤、胎盤粘連(植入)發生率均高于非瘢痕組,差別有統計學意義;而兩組的胎盤早剝發生率卻沒有統計學差別。瘢痕組的各項并發癥發生率均高于非瘢痕組,差別均有統計學意義。
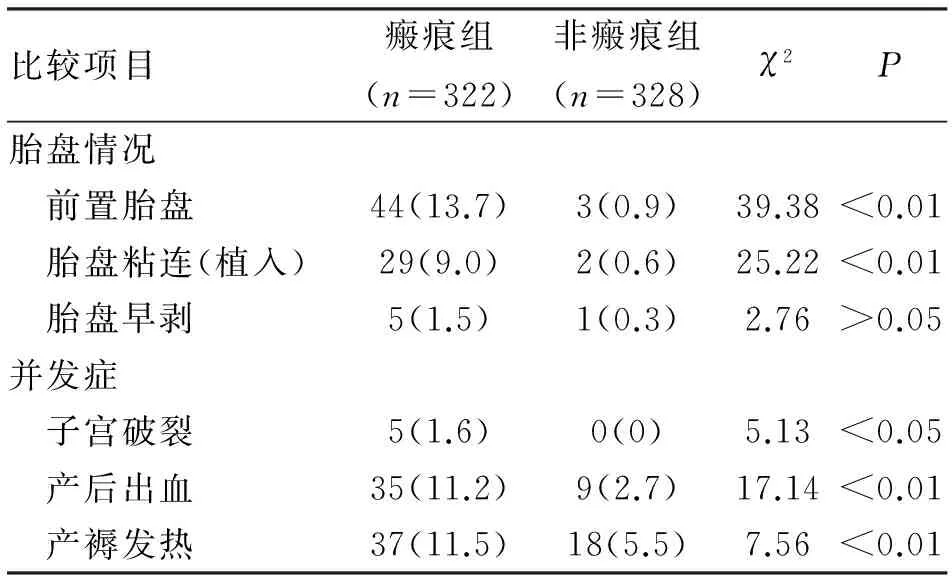
表2 兩組孕婦的胎盤情況及并發癥比較 (n;%)
3 討 論
目前,國內剖宮產率達40%以上,多數醫院為40%~60%,遠高于WHO提倡的15%的標準。剖宮產率的不斷上升使瘢痕子宮再次妊娠的人數也在不斷增加,基于擔心在陰道試產過程中子宮破裂進而危及生命,許多孕婦堅定地拒絕陰道試產,使瘢痕子宮再次妊娠剖宮產率居高不下。
本研究顯示,瘢痕子宮孕婦再次妊娠的分娩方式仍以剖宮產為主。文獻[3]指出,瘢痕子宮孕婦再次妊娠陰道試產的成功率可以達到80%以上,當然,試產的孕婦應是經過嚴格篩選,滿足試產條件的。當前臨床上首要關注的是孕婦的子宮瘢痕愈合情況。國外學者報道,超聲觀察642例剖宮產后再次妊娠孕婦孕37周左右的子宮下段厚度,提出子宮下段厚度與子宮破裂的危險性相關:子宮下段厚度小于3.5 mm的孕婦子宮破裂危險度為11.8%,而子宮下段厚度大于3.5 mm的孕婦子宮破裂危險度則明顯降低[4]。其次,前次剖宮產切口若為縱切口的孕婦再次妊娠子宮破裂率(1.0%~7.0%)遠高于前次剖宮產切口為橫口的患者(0.1%~1.5%)[5,6]。另外,相對頭盆不稱,宮頸成熟度,較好的醫療條件,能做到隨時急救、輸血及手術是應當被考慮的。對于胎兒大小的問題,目前國內外學者意見并不統一,國內學者認為,宮高+腹圍之和小于144 cm,超聲提示胎兒雙頂徑小于9.5 cm,估計胎兒體重小于3.5 kg可經陰道試產[7],但Nguyen等[8]認為,巨大胎兒并不增加子宮破裂和母兒不良圍生結局的危險性。
本研究表明,瘢痕組的前置胎盤、胎盤粘連(植入)的風險性明顯高于非瘢痕組。瘢痕組前置胎盤的發生與子宮內膜退行性變、炎性反應改變、再次妊娠時底蛻膜發育不全、血供不足使胎盤面積增大有關。此外,也有學者認為,瘢痕子宮的胎盤在妊娠時附著于子宮下段瘢痕處或宮頸口處,無法隨妊娠時間延長而向宮腔方向遷移,因而妊娠中期的胎盤前置狀態即可進展為前置胎盤[9]。瘢痕組再次妊娠發生胎盤粘連(植入)的原因,是因為原剖宮產處的瘢痕部位缺乏血管,低氧的環境促進了細胞滋養層增殖及胚胎著床,并延遲了細胞的分裂及分化,使滋養層細胞侵入瘢痕深處,導致胎盤異常附著于此[10]。前次剖宮產史的子宮下段菲薄,無法壓迫血竇止血,術中常可引起大出血,因而瘢痕子宮剖宮產率及術中大出血發生率增大[11]。值得一提的是,本研究有3例為前置胎盤合并胎盤植入引起的大出血而切除子宮。胎盤粘連(植入)是引起兇險型前置胎盤大出血的主要原因之一。兇險型前置胎盤的概念最早于1993年由國外學者提出,是指附著于既往子宮下段剖宮產瘢痕處的前置胎盤,伴或不伴胎盤植入[12]。有研究指出,β-HCG免疫活性的滋養細胞侵入子宮瘢痕處肌層導致胎盤植入[13]。但也有研究認為,剖宮產術中子宮肌層連續性中斷,損傷了子宮內膜基底層,瘢痕形成過程中產生與宮腔相通的微觀竇道;受精卵通過竇道侵入肌層瘢痕內種植,形成的妊娠囊四周完全被肌層和瘢痕的纖維組織包繞[14]。
本研究顯示,瘢痕組子宮破裂、產后出血率明顯高于非瘢痕組。這可能是由于瘢痕組的前置胎盤發生率也高于非瘢痕組。前置胎盤時胎盤附著位置低、肌纖維少、肌層薄、收縮力差、胎盤剝離面廣泛滲血,因而造成產后出血。瘢痕組產褥感染率高于非瘢痕組的可能原因是,一方面瘢痕組剖宮產率高于非瘢痕組,剖宮產產后的產褥發熱率是自然分娩的10~20倍[15];另一方面,瘢痕組的前置胎盤發生率高于非瘢痕組。已有研究證實,前置胎盤所致的反復陰道出血使剖宮產后的產褥發熱率升高,可能是因為生殖道原有的自然防御功能被破壞,陰道自凈作用減弱,感染概率明顯增高[16]。
總之,瘢痕子宮再次妊娠屬于高危妊娠,其妊娠并發癥及產褥期感染發生率都高于正常孕婦,因此應加強孕期保健和監測。瘢痕子宮再次妊娠的剖宮產率很高,在嚴格把握適應證和禁忌證的前提下可以陰道試產,但需嚴密監控產程進展。
[1] 豐有吉,沈 鏗. 婦產科學[M]. 2版. 北京:人民衛生出版社, 2010:207-212.
[2] 廖予妹,耿正惠. 中國剖宮產現狀及其遠期影響[J]. 中國實用婦科與產科雜志, 2010, 26(8):630-632.
[3] 楊洪波,李 晶, 陳杜平, 等. 剖宮產后再次妊娠的分娩方式探討[J]. 實用婦產科雜志, 2004, 20(5): 273-274.
[4] Rozenberg P, Goffinet F, Phillippe H J,etal. Ultrasonographic measurement of lower uterine segment to assess risk of defects of scarred uterus[J]. Lancet, 1996, 347( 8997) : 281-284.
[5] Martel M J, Mackinnon C J. Guidelines for vaginal birth after previous cesarean birth [J]. J Obstet Gynaecol Can, 2005, 27: 164-188.
[6] Chapman K, Meire H, Chapman R. The value of serial ultrasounds in the management of recurrent uterine scar rupture[J]. Br J Obstet Gynaecol, 1994, 101(6): 549-551.
[7] 申恒春. 剖宮產術后瘢痕子宮再次妊娠93例分娩方式探討[J]. 實用婦產科雜志, 2013, 29(3): 234-236.
[8] Nguyen T V, Dinh T V, Suresh M S,etal. Vaginal birth after cesarean section at the University of Texas[J]. J Reprod Med, 1992, 37(10): 880-882.
[9] 蔣學風, 羅 新. 剖宮產術后再妊娠前置胎盤的風險[J]. 實用婦產科雜志, 2009, 25(10): 586-587.
[10] Rosen T. Placenta accreta and cesarean scar pregnancy: overlooked costs of the rising cesarean section rate[J]. Clin Perinatol, 2008, 35: 519-529.
[11] 周曉莉, 郭秋瓊, 肖曉菲, 等. 前置胎盤的發病因素及其對妊娠結局的影響[J]. 中國婦幼保健, 2010, 25(12) : 1616-1617.
[12] Chattopadhyay S K, Kharif H, Sherbeeni M M. Placenta praevia and accrete after previous caesarean section[J]. Eur J Obstet Gynecol Reprod Biol, 1993,52(3):151-156.
[13] Seow K M, Cheng W C, Chuang J,etal. Methotrexate for cesareanscar pregnancy after in vitro fertilization and embryotransfer [J]. J Reprod Med, 2000,45(9):754-757.
[14] Fylstra D L. Ectopic pregnancy within a cesarean scar: a review [J]. Obstet Gynecol Surv, 2002,57(8):537-543.
[15] 吉 鵬, 劉海港, 戴 林, 等. 某三甲醫院剖宮產率調查與分析[J]. 現代醫院管理, 2014, 1(2): 56-58.
[16] 曹善珠. 剖宮產術后產褥感染相關因素分析[J]. 中國婦幼保健, 2011, 26(6): 834-835.
(2014-09-20收稿 2014-10-15修回)
(責任編輯 武建虎)
Influence of uterine scar pregnancy on ways of delivery and outcome
WANG Xin, FANG Jie, and SHANG Lixin.
Department of Obstetrics and Gynecology, Beijing Command General Hospital of PLA,Beijing 100700, China
Objective To study the influence of the uterine scar pregnancy on the ways of delivery and outcome. Methods A retrospective survey was conducted of the patients who had been admitted to the obestetrics department of this hospital, all of whom had been under rules of regular inspection and had given birth to baby in the same hospital. The total sample included 322 cases of uterine scar pregnancy as the observation group, and 328 patients without uterine scar pregnancy as the control group by random. Comparison was made between the two groups in the ways of delivery and outcome of pregnancy. Results The comparisons of average age, average week of delivery, mean gravidity, mean parity between the two groups did not show statistically significant differences. 261 cases (81.1%) underwent cesaran section in the observation group, 173 cases (52.7%) did so in the control group, with statistically significant difference between the two groups. The incidence rates of placenta praevia and adherent placenta/implantation in the observation group were 13.7% and 9.0%, whereas those the incidences in the control group were 0.9% and 0.6%, the differences were statistically significant (χ2= 39.38, 25.22,P<0.01). The incidence of hysterorrhexis and postpartum hemorrhage in the observation group was 1.6% and 10.9%, while those incidences in the control group was 0% and 2.7% in control group, the differences was statistically significant (χ2=5.13 andχ2=17.00,P<0.05). The incidence of puerperal fever in the observation group was 11.5% and that incidence in the control group was 5.5%, the difference was statistically significant (χ2=7.56,P<0.01). Conclusions The incidences of hysterorrhexis, postpartum hemorrhage, placenta praevia and adherent placenta/implantation in scarred uterus pregnancy is higher than those in the non-scarred uterus pregnancy. We advocate uterine still cesarean section deliveries for scar pregnant patients.
uterine scar pregnancy; the previous history of cesarean section;following pregnancy; factors; outcome
王 心,博士,副主任醫師,E-mail: wangxin@sina.com
100700,北京軍區總醫院婦產科
尚麗新,E-mail: 19932003@163.com
R714

