臨床護士用藥錯誤根因分析及安全管理
邢念鳳 王會麗
臨床護士用藥錯誤根因分析及安全管理
邢念鳳 王會麗
目的 探討臨床護士用藥錯誤的根本原因和安全管理措施。方法 應用根本原因分析方法回顧性地對51例用藥錯誤事件進行分析,從護理人員、系統、環境等方面查找失誤原因并制定改進措施。結果 實施根本原因分析法后,通過在系統及過程方面加強安全管理,用藥錯誤發生率低于實施前。結論 根本原因分析法在臨床護士用藥錯誤安全管理中起到關鍵性作用,提高了患者用藥安全。
用藥錯誤;根因分析;改進措施
根本原因分析作為一種質量管理模式,其核心是一種基于團體的、系統的、回顧性的不良事件分析方法,找出系統和流程中的風險和缺點并加以改善,從多角度、多層次提出針對性預防措施,預防同類不良事件的發生,以此改變傳統的質量管理只解決單一事件,治標不治本的缺點[1]。山東泰山醫學院附屬萊鋼醫院核定床位800張,2012年1月1日~2012年12月31日全院共上報護理不良事件117起,其中用藥錯誤51起,占43.58%,處于第一位。付華秀等[2]研究結果顯示,法律風險最大的不良事件類型為用藥錯誤。給藥錯誤在護理不良事件中占較大比例,是醫院管理者與護理管理者應關注的重要環節。本研究旨在對已經發生過的用藥錯誤進行根本原因分析并制定相應的改進措施。
1 資料與方法
1.1 一般資料 用藥錯誤是指合格藥品在臨床使用過程中出現的,任何可以防范的用藥不當。回顧本院2012年1月1日~2012年12月31日上報護理部的51起用藥錯誤不良事件,按照美國國家用藥差錯報告和預防協調委員會(NCC-MERP)用藥錯誤分級,全部為一般用藥錯誤,即發生了錯誤,但未造成傷害,或造成輕度或暫時性傷害。51起用藥錯誤發生環節中,執行過程錯誤(包括投藥錯誤、時間錯誤、速率錯誤、途徑錯誤、技術錯誤)29例,占56.86%,處理醫囑錯誤8例,占15.68%,配藥錯誤(包括濃度、劑量、劑型錯誤、使用保存不當的藥品或發生配伍禁忌)14例,占27.45%。
1.2 方法
1.2.1 組建RCA(root cause analysis,RCA) 小組RCA小組成員有護理部主任1名,內、外科科護士長各1名,重點科室,即心血管內科、重癥醫學科、腫瘤科、心胸外科質控員各1名,神經內科主治醫師1名,藥劑科高年資藥師1名。內科科護士長為組長。各成員先接受RCA知識的培訓。
1.2.2 信息收集 小組成員對每例用藥錯誤不良事件進行深入細致的調查,查看文字記錄、隨訪出院患者,詳細收集有關信息資料,包括錯誤發生的經過、發生的時段、患者狀況、藥物特征、環境因素、護理人員因素、工作流程等,采用“頭腦風暴法”,查找出近端原因并確定根本原因,制定出整改措施。
2 用藥錯誤原因分析魚骨圖
詳見圖1所示。
3 改進措施
3.1 完善制度、流程、應急預案,并加以落實 從2013年1月,由護理部牽頭重新修訂了查對制度、病房藥品管理制度、安全給藥管理制度、給藥流程及用藥錯誤應急預案,并應用PDCA循環模式,試行-培訓-考核-落實-修改-培訓-考核-落實,對新修訂的制度、流程、應急預案進行效果評價,使護士用藥時有法可依,有章可循。
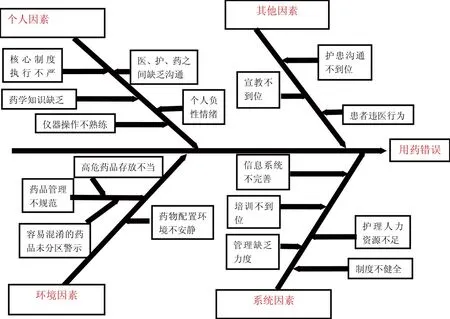
圖1 用藥錯誤原因分析魚骨圖
3.2 加強護士的藥理知識及急救生命支持類儀器設備的培訓 隨著新藥不斷問世,藥物種類繁多、作用機制日趨復雜,護士必須不斷提高臨床用藥能力。本院全部藥物使用說明已維護在各病區醫生工作站,要求護士平時注意查閱。根據各科不同需要,護士長制定藥物知識學習計劃,系統、專題性地進行培訓。特殊藥物的用法、配伍禁忌詳細登記在《藥物警示本》上,要求全員知曉。科室利用日常考核和定期考核相結合,采用現場提問、實際操作、理論考試等形式,檢驗培訓效果。
3.3 改變排班模式 本院床護比為1∶0.33,護理人力資源相對不足,護士工作量大,夜班輪轉頻繁,護士長期處于高風險、高壓力的狀態,易產生職業疲勞,造成巡視不及時、觀察不到位、查對不嚴格以及對患者詢問不耐煩等情況,從而產生用藥安全隱患。護士的工作熱情直接影響對患者的重視程度,護理人力資源的合理配備關系到醫院的醫療護理質量[3],但增加護理人員受到一定的條件限制。本院自今年1月份開始實行護理夜班、午班雙人值班,不同層次護理人員適當搭配,高年資護士為低年資護士把關,并建立了機動護士庫、護士有償志愿者服務,一定程度上緩解了護理人力資源不足的現狀。
3.4 嚴格落實核心制度,規范管理 護理核心制度是各項護理工作的標準和依據。有調查顯示,在形成的護理不良事件原因中未執行護理制度及常規的居前位[4]。
3.4.1 規范靜脈用藥 靜脈用藥提前1天擺好,必須經過白班、夜班2次查對。輸液執行單每天打印出2份,查對無誤后,一份放在治療室患者擺好的藥物前面,另一份懸掛在患者床頭,輸液前告知患者藥物的名稱和液體總數,護士在輸液和換瓶時簽執行時間、姓名,輸液完畢后讓患者確認簽名后收回,執行單在護士站保存3個月備查。
3.4.2 規范身份識別 執行操作前護士至少使用兩種以上方法識別患者,本院普遍采用的是姓名加年齡的方式,讓患者(或家人)陳述,輸液前再用PDA掃描輸液貼和腕帶上的條形碼,進行信息確認。避免在呼叫患者時部分老年患者、聽力下降的患者未聽清楚而隨意應答。有調查顯示,應用PDA能有效地減少用藥錯誤[5]。
3.4.3 規范口服藥管理 口服藥不采取集中發放,根據每個患者的吃飯時間隨機發藥,已發和未發的口服藥分開區域放置,護士發藥時備好溫水,到患者床前看著患者服下,不見患者不發藥,未發的藥在記事板上醒目標注,并做好交接班,服特殊藥物,如地高辛,也標注出來,提醒服用前測量心率。
3.5 加強病房藥品管理 對容易混淆的藥品:看似、聽似、包裝相似、一品雙規或多劑型的藥品分開存放,全院統一設立醒目的標示。麻醉、貴重、高危藥品實行加鎖專人管理,班班交接。本院尚未成立靜脈用藥配置中心,由治療護士管理病房藥品,每天核對數量,隨時檢查藥品質量,采用左進右出的管理方式,優先取用近效期藥品,防止藥品變質過期。藥品存放條件嚴格按照說明書要求,冰箱每天監測溫度、定期除霜,以免因存放不當影響藥效。
3.6 加強用藥知識宣教 患者不了解時間治療和滴速要求的重要性,導致隨意將調好的滴速(如硝酸甘油或甘露醇)加快或減慢,出現了不適或達不到治療效果。要求責任護士對用特殊藥物的患者加強巡視和宣教,告知藥物的正確使用方法及不良反應,質控小組成員隨時查看責任護士的巡視記錄,并鼓勵患者參與監督。
3.7 提升信息系統功能,加強醫、護、藥之間的溝通 本院于2012年9月份新上電子病歷,使用時間短,信息系統不夠完善,如果醫、護、藥間再缺乏溝通,就存在很大的用藥安全隱患。案例:電子醫囑上下的是果糖250mL靜脈滴注,此種劑量的藥房無藥,藥師就發了甘油果糖250mL,執行護士對藥物不熟悉又未向醫師問詢,導致用藥錯誤。要求電腦管理員及時更改、維護藥品信息,在系統中設定防火墻、默認信息、提示框等,避免無藥錄入。護士對有歧義的用藥醫囑及時詢問、核實清楚后打印出執行單(無特殊情況不手抄醫囑),并經2人核對,無誤后方可執行。
3.8 制定了不良事件無懲罰上報制度。目的是從經驗中學習,糾正工作系統中存在的問題或造成不良事件發生的環境條件,而對當事人不懲罰,因此本院上報的不良事件真實可靠。營造正確的無懲罰氛圍,提高護理不良事件暴露程度,可促進不良事件的良性轉歸[6]。
4 結果
實施安全管理措施后,本院(2013年1~12月)共上報用藥錯誤不良事件18例,均為一般錯誤,較實施前(2012年1~12月)下降了64.7%。
5 小結
按照傳統用藥安全文化,管理者往往將用藥錯誤單純歸咎于個人執行上的過錯與責任,這樣除增加出錯者恐懼心理外,無助于改善用藥安全。用藥錯誤的原因不是孤立的,其中有個人原因,更多的是系統流程上的原因。根本原因分析法從新的角度考慮導致用藥錯誤的根源,轉變了管理者的管理理念,從“過錯在個人”轉變為“過錯在系統”;從“人不應該出錯”轉變為“人是容易出錯的”[7],這種分析法有助于管理者理清事件的癥結點,從根源上徹底解決問題,減少類似不良事件的再次發生[8],從而改進工作程序,提升和完善系統,減少人犯錯誤的環境和機會,降低用藥錯誤發生率,營造一種永續的患者用藥安全環境。
[1] 錢援芳,徐東娥.根本原因分析法在住院患者非計劃性拔管管理中的應用[J].中華護理雜志,2012,47(11):979-980.
[2] 付華秀,古秀容,王婭麗.708例護理不良事件分析及法律風險初探[J].當代醫學,2010,16(18):123-125.
[3] 馮志仙,黃麗華,胡斌春.住院患者跌倒造成傷害的風險因素分析[J].中華護理雜志,2013,48(4):323-326.
[4] 李文娟,楊花蓉,高早瓊.神經內科護理不良事件原因分析及對策[J].護理研究,2013,27(3):849-851.
[5] 魏鳳玲,臨床護士用藥錯誤原因分析及管理措施[J].中國護理管理,2009,9(5):65-66.
[6] 伍彩紅,鄧仁麗,江智霞,等.護理不良事件的扁平化管理[J].護理研究,2012,26(12C):3421-3422.
[7] 喬艷,紀成蓮.根本原因分析法在護理不良事件中的應用[J].護理管理雜志,2010,10(10):747-748.
[8] 黃麗華,李麗娟,黃娟,等.根本原因分析法在預防老年患者跌倒中的應用[J].齊魯護理雜志,2014,20(3):100-101.
10.3969/j.issn.1009-4393.2014.22.005
山東 271126 山東泰山醫學院附屬萊鋼醫院 (邢念鳳 王會麗)

