不孕不育403例支原體感染及藥敏結果分析
周芳芳
(長江大學荊州臨床醫學院 荊州市中心醫院婦科,湖北 荊州 434020)
江濤
(長江大學荊州臨床醫學院 荊州市中心醫院檢驗科,湖北 荊州 434020)
近年來不孕不育癥的發病率呈上升趨勢,研究發現生殖系統支原體感染與不孕不育癥的發病有著密切關聯[1-2]。解脲脲原體(Ureaplasma urealyticum ,Uu)和人型支原體(Mycoplasma hominis ,Mh)為目前常見的造成泌尿生殖道感染的支原體類型。盡管治療支原體感染的新藥不斷面市,但是由于普遍存在的不合理用藥問題,導致支原體對各種藥物的耐藥率逐漸上升。我們對本院生殖中心不孕不育患者進行Uu和Mh的檢測和藥敏分析,以期指導臨床合理用藥和提高療效。
1 對象與方法
1.1 對象
研究對象為2011年1月到2013年1月來我院生殖中心接受檢查和治療的不孕不育患者共403例,其中女性267例,年齡24~37(28.27±3.12)歲;男性136例,年齡25~39(29.48±3.39)歲。女性病例排除生殖器官畸形、卵巢功能障礙、子宮內膜異位癥、染色體異常者,男性病例排除性功能障礙、精索靜脈曲張、無精癥者,均符合不孕不育癥診斷標準。
1.2 標本采集
男性病人禁欲3~7d后手淫法取精液于干燥消毒量杯內,女性病人用無菌拭子取宮頸分泌物置無菌管內立即送檢,已使用抗生素者收集樣本前5d停藥。
1.3 試劑與儀器
試劑為法國生物-梅里埃公司生產的Mycoplasma IST 2支原體培養鑒定及藥敏試劑盒,儀器為上海躍進醫療器械廠生產的PYX—DHS型恒溫培養箱。
1.4 檢測方法
嚴格按照試劑操作手冊要求進行。將試劑盒放置室溫平衡溫度后,將棉拭子或200μl液體標本放入肉湯(R1)中,混勻后,將肉湯倒入R2(凍干尿素-精氨酸肉湯)內,震蕩使之徹底溶解,在試條中的每個小杯中加入上述溶液55μl,然后在每個小杯中加入兩滴無菌礦物油,蓋好試條。放入(35±1)℃培養24h后觀察Uu培養結果,48h后觀察Mh培養結果。若鑒定及培養各微孔混濁且變紅表示有污染,應做其他檢查或重新試驗;培養及鑒定孔觀察顯示由黃變紅,提示有支原體生長。Uu培養孔 24h后變紅表示有Uu感染,Uu≥104ccu/ml;Mh培養孔48h后變紅表示有Mh感染,Mh≥104ccu/ml;上述2孔在48h均變紅提示Uu、Mh混合感染。觀察藥敏孔,若有變紅表現,提示Mh和(或)Uu生長,表示對此藥物有耐藥性;若觀察顯示藥敏感孔未變色,提示對此藥物敏感。
1.5 統計學分析
所有統計學處理均運用Excel軟件完成,不同性別間支原體感染率的比較采用χ2檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1 不同性別患者支原體感染情況
總標本數為403例,陽性標本數為109例,總陽性率為27.0%。其中女性患者的陽性率為31.0%,而男性患者陽性率為19.1%,女性患者的陽性率顯著高于男性患者(P<0.01);女性患者Uu陽性率為30.3%,顯著高于男性患者的17.6%(P<0.01)。不同性別患者支原體感染情況見表1。

表1 不同性別患者支原體感染情況
注:*與女性患者陽性率比較,P<0.01。
2.2 支原體陽性標本藥敏試驗結果
由于Mh單獨感染和Uu+Mh混合感染標本數有限,其藥敏結果在此暫不做分析,Uu對強力霉素和原始霉素最敏感,而對紅霉素耐藥性最嚴重,6種藥物的敏感性分析結果見表2。
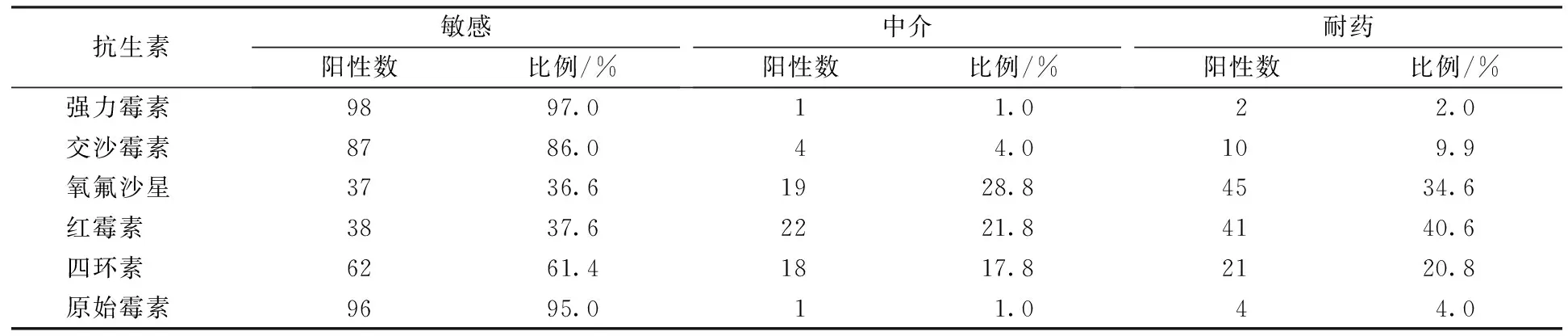
表2 Uu對6種藥物的敏感性分析
3 討論
支原體廣泛存在于自然界中,是一類無細胞壁的最小原核型微生物,能感染人類的支原體約10余種,其中Uu和Mh最為常見,常引起女性宮頸炎、子宮內膜炎、輸卵管炎等疾病而導致不孕[3],而在男性則可以引起前列腺炎,影響精子活動度、濃度、形態及DNA結構從而導致不育[4]。本研究中,不孕不育患者的支原體總感染率為27.0%,女性患者的支原體感染率顯著高于男性,可能與女性的生殖道結構更易受支原體感染有關。
由表2可看出,Uu的耐藥率最高為紅霉素(40.6%),其次為氧氟沙星(34.6%)、四環素(20.8%),與國內其它報道相似[5]。中介度最高為氧氟沙星(28.8%),其次為紅霉素(21.8%)、四環素(17.8%),但氧氟沙星具有細胞內濃度分布高的特點,所以其中介度可視為有效。另外據國內外的研究報道,左旋氧氟沙星的抗菌活性比氧氟沙星強兩倍,是目前比較理想的喹諾酮類抗支原體藥物[6]。常用抗Uu藥物中,敏感率由高到低依次為強力霉素>原始霉素>交沙霉素>四環素>紅霉素>氧氟沙星,原始霉素毒性較大。因此治療UU感染,在未做藥敏實驗的條件下,應首選強力霉素及交沙霉素。
支原體無細胞壁,所以抑制細胞壁合成的抗菌藥物如β-內酰胺類對支原體無作用,目前用于治療支原體感染的藥物其機制主要是阻礙支原體組蛋白合成或抑制核酸形成,如大環內酯類及喹諾酮類。以前對于支原體耐藥的機理研究比較少,隨著近年來支原體感染率及耐藥率的不斷上升,對于其耐藥機理的研究在不斷深入,可用于治療支原體感染的新藥也不斷出現,已有研究證明長期接觸低濃度藥物會使支原體產生耐藥性,其原因可能是由于低濃度藥物會誘導某些耐藥基因的點突變[7-8]。因此,對于支原體感染病人,應盡可能先進行藥敏實驗,然后選擇敏感藥物進行治療,并且治療過程用藥要足量,療程盡可能短,以避免低濃度藥物與支原體長期接觸而產生耐藥性。
[參考文獻]
[1]王芬,何文娟,周紅.不孕癥患者的解脲支原體和人型支原體感染率分析[J].中國婦產科臨床雜志,2012,13(1):59-60.
[2] 張勤勤,李娜.生殖道支原體、沙眼衣原體、加德納菌感染與男性不育的關系[J].放射免疫學雜志,2012,25(2):221-223.
[3] Gupta A,Gupta A,Gupta S,et al.Correlation of mycoplasma with unexplained infertility[J].Archives of Gynecology and Obstetrics,2009,280(6):981-985.
[4] Rybar R,Prinosilova P,Kopecka V,et al.The effcet of bacterial contamination of semen on sperm chmmatin integrity and standard semen parameters in men from infertile couples[J].Andrologia,2012,44 (Suppl 1):410-418.
[5] 何安華,李樹錦. 400例泌尿生殖道支原體感染狀況及藥敏分析[J].國際檢驗醫學雜志,2012,33(19):2406-2407.
[6] Ullmann U, Schubert S, krausse R.Comparative in-vitro activity of levofloxacin, other fluoroquinolones,doxycycline and erythromycin against Ureaplasma urealyticum and Mycoplasma hominis[J].J Antimicrob chemother, 1999, 43 (Suppl C):33-36.
[7] 張冉,吳移謀,向斌,等.喹諾酮類藥物誘導人型支原體耐藥機理研究[J].中華檢驗醫學雜志,2000,23(5):273-275.
[8] Bebear CM, Renaudin J, Charron A,et al.Mutations in the gyr A,par C,and par E genes associated with fluoroquinolone resistance in clinical isolates of Mycoplasma hominis[J].Antimicrob Agents Chemother,1999,43(4):954-956.

