針刺麻醉復合靶控輸注丙泊酚瑞芬太尼用于甲狀腺手術療效探討
劉淵泉
(湖北省襄陽市鐵路中心醫院,湖北襄陽441001)
甲狀腺疾病是臨床常見的外科疾病,以甲狀腺瘤、結節性甲狀腺腫最為常見。頸叢阻滯麻醉是甲狀腺手術中常用的麻醉方式,需要給予一定的鎮靜鎮痛藥物輔助麻醉,但常因劑量控制不佳導致術中鎮靜鎮痛效果不理想,劑量過大則可能引起呼吸抑制,對血流動力學指標影響較大,甚至發生中毒反應[1]。我院近年來將針刺麻醉復合靶控輸注丙泊酚瑞芬太尼用于甲狀腺手術中,取得了良好的麻醉效果,且對血流動力學影響不大,現報道如下。
1 臨床資料
1.1 一般資料 選取我院2009年8月—2012年10月收治的甲狀腺手術患者90例,ASAⅠ~Ⅱ級,均有手術適應證,且排除重要臟器功能不全、難以耐受手術及麻醉者,出血性疾病以及凝血功能障礙者,惡性腫瘤伴有廣泛淋巴結轉移者。按照麻醉方法不同分為2組:觀察組45例,男18例,女27例;年齡36~75(51.6±9.4)歲;體質量43~77(64.2±8.4)kg;甲狀腺疾病包括甲狀腺腺瘤18例,結節性甲狀腺腫15例,甲狀腺囊腫6例,低度惡性甲狀腺癌4例,其他2例。對照組45例,男16 例,女29例;年齡34~78(53.1±8.5)歲;體質量45~82(62.8±7.9)kg;甲狀腺疾病包括甲狀腺腺瘤15例,結節性甲狀腺腫17例,甲狀腺囊腫8例,低度惡性甲狀腺癌3例,其他2例。2組患者年齡、性別、體質量及疾病類型等均無顯著性差異(P均>0.05),具有可比性。
1.2 麻醉方法
1.2.1 對照組 采用頸叢阻滯麻醉三點法,在患者胸鎖乳突肌后緣距乳突尖1.5 cm及肌后緣中點處各做一標記,兩點連線中點做一標記,以上三點依次為2,4,6頸椎橫突尖位置,自各皮丘與皮膚垂直方向進針達2,4,6頸椎橫突,每點注藥(一次量用1%~1.2%利多卡因20~25 mL或2%利多卡因與0.5%丁哌卡因等量混合液20 mL,按需加用1∶20萬腎上腺素)2~4 mL,并注藥2 mL阻滯淺叢。阻滯成功后,術中追加氟哌利多芬太尼合劑。
1.2.2 觀察組 術前常規用1810G留置套管針行穿刺,建立靜脈通道。術前30 min用阿托品0.5 mg+苯巴比妥鈉0.1 g進行肌內注射。甲亢患者將阿托品改為東莨菪堿0.3 mg肌內注射。取雙側合谷、內關穴進行針刺,得氣后接G6805型電針麻儀。電流頻率為1~34 Hz,電流強度為0~34 mA,連續密波,誘導時間為15~20 min。同時靶控輸注丙泊酚瑞芬太尼,起始濃度分別為2 mg/L、1 mg/L。術中參考麻醉深度指數(CSI)對血漿靶控輸注濃度進行調整,直至手術結束。
1.3 觀察指標 ①各時點血流動力學變化:觀察并記錄麻醉開始前(t0)、插管時(t1)、手術中(t2)、拔管時(t3)、拔管后5 min(t4)、拔管后10 min(t5)時的平均動脈壓(MAP)、心率(HR)及血氧飽和度(S p(O2))指標。②麻醉蘇醒情況:觀察并記錄呼吸恢復時間、睜眼時間、清醒時間、拔管時間及蘇醒期躁動、咳嗽反射及steward蘇醒評分[2]。
1.4 統計學處理 數據采用SPSS 15.0軟件包進行處理,率的比較采用χ2檢驗,計量資料以均數±標準差(±s)表示,組間比較進行t檢驗,P<0.05為差異有統計學意義。
2 結 果
2.1 血流動力學比較 2組t0時點MAP、HR及Sp(O2)比較均無顯著性差異(P均>0.05),t1、t2、t3、t4時點對照組MAP、HR均較t0及同時點觀察組高(P均<0.05),S p(O2)于t1、t3時點較t0低(P均<0.05),觀察組各時點各項指標均無明顯變化(P均>0.05)。見表1。
表1 2組患者各時點血流動力學比較±s)
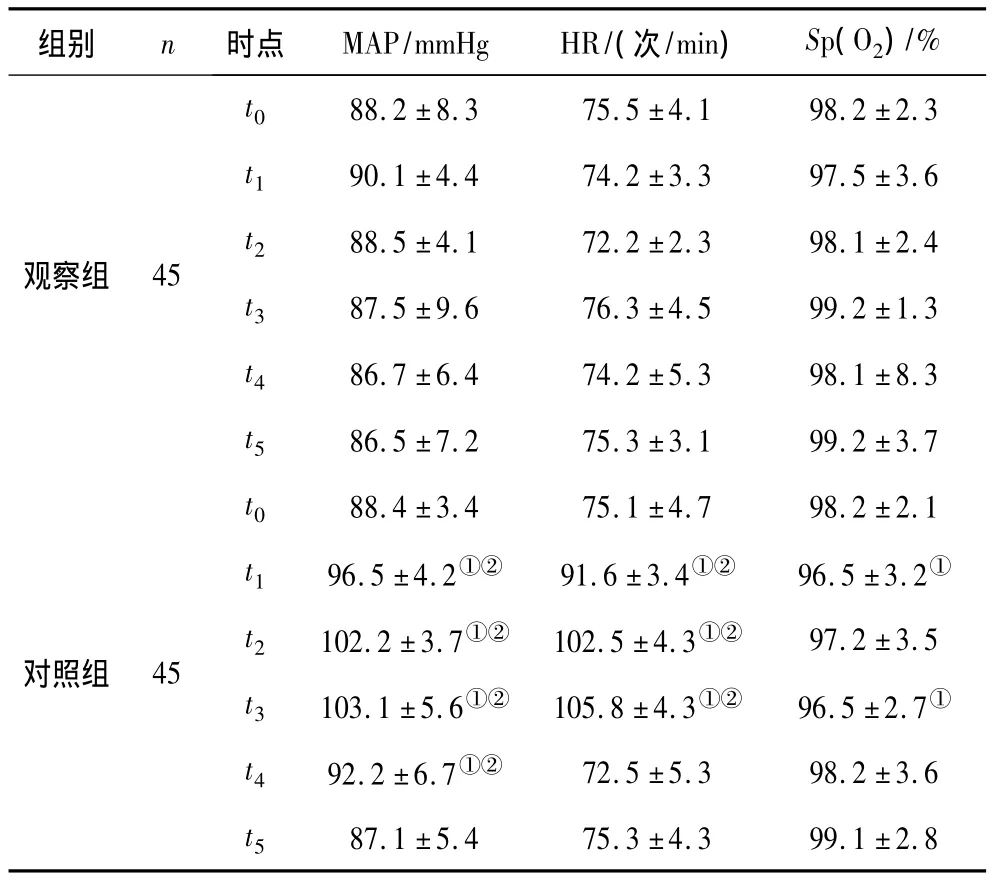
表1 2組患者各時點血流動力學比較±s)
注:①與t0時比較,P<0.05;②與同時點觀察組比較,P<0.05;1 mmHg=0.133 kPa。
觀察組 45 t1 90.1±4.4 74.2±3.3 97.5±3.6 t2 88.5±4.1 72.2±2.3 98.1±2.4 t3 87.5±9.6 76.3±4.5 99.2±1.3 t4 86.7±6.4 74.2±5.3 98.1±8.3 t586.5±7.2 75.3±3.1 99.2±3.7對照組 45 t0 88.4±3.4 75.1±4.7 98.2±2.1 t1 96.5±4.2①② 91.6±3.4①② 96.5±3.2①t2 102.2±3.7①② 102.5±4.3①② 97.2±3.5 t3 103.1±5.6①② 105.8±4.3①② 96.5±2.7①t4 92.2±6.7①② 72.5±5.3 98.2±3.6 t587.1±5.4 75.3±4.3 99.1±2.8
2.2 麻醉蘇醒情況比較 觀察組呼吸恢復時間、睜眼時間、清醒時間、拔管時間均顯著短于對照組(P均<0.01),steward蘇醒評分顯著高于對照組(P<0.01),麻醉不良反應發生率顯著低于對照組(P<0.01)。見表2。
3 討 論
甲狀腺手術在實施頸叢麻醉時由于頸叢位置較深,周圍關系復雜,麻醉中容易出現一系列并發癥,引起并發癥的重要原因是麻醉點位置選擇不當和用藥量過大等[3]。傳統應用的三點進針法雖能較好地阻滯頸叢神經,但也存在著定位困難、并發癥多、不良反應大等問題。同時可能因為麻醉操作不當或麻醉劑量不足而引起鎮痛鎮靜效果不理想,造成術中疼痛、躁動等,且對血流動力學指標影響較大,對于年老、體質較差等手術耐受性較差的患者來說增加了手術風險[4]。另外,術中增加輔助鎮靜鎮痛藥物時還可能引起呼吸抑制,而阻滯平面過廣、局麻藥物中毒等均為引起呼吸抑制的因素[5]。因此,在實施麻醉期間應嚴密觀察患者的呼吸變化,加強呼吸管理,以確保患者的手術安全。
針刺麻醉是古代針灸技術與現代麻醉理論結合的智慧結晶。臨床實踐證實,針刺麻醉對于頭頸部手術效果較好,其對甲狀腺功能的影響根據原有功能狀態、穴位的不同及性質和強度的不同而有所差異[6]。但總體來說其能夠發揮機體調整作用,使機體的功能恢復正常。針刺麻醉對生理功能擾亂較小,使用安全性高,可避免傳統麻醉藥物使用過程中固有的不良反應和可能發生的意外,可避免引起呼吸道感染和胃腸道功能紊亂,同時由于減少了局麻藥物的使用,使得患者術后清醒較快,麻醉后遺癥得到大大降低[7]。此外,應用該種方法可使患者在術中保持一定的頸部肌肉張力,有助于維持呼吸道通暢,也便于及時發現氣管軟化,防止發生氣管塌陷而導致的呼吸道梗阻。內關和合谷穴為針刺麻醉的常用穴位,前者屬于手厥陰心包經,具有鎮靜安神、鎮吐止嘔等作用;后者屬于手陽明大腸經,具有調節全身氣血、鎮痛鎮靜等效果。對兩個穴位同時進行針刺和電針刺激可以有效調節機體的陰陽平衡,改善中樞神經系統的亢進狀態,從而穩定術中患者因局麻藥物引起的血流動力學變化,控制血壓、心率、血氧飽和度等,提高了術中機體的內環境穩定性及手術麻醉的安全性[8]。一般來說,精神狀態穩定、對針刺感應好、自主神經系統相對抑制、基礎痛閾及針刺穴位后痛閾升高者,針刺麻醉效果較好。楊文榮等[9]將針刺麻醉用于成人甲狀腺癌根治術129例134次,其中6例同時進行雙側頸聯合根治術取得成功。選取耳針或體針,或將體針與耳針相結合,還有88例次選用鼻針穴位。針麻效果以體針加鼻針組為最佳,Ⅰ、Ⅱ級率可達85.7%,術前及術中加用適量的安定鎮痛藥(氟哌啶醇、杜冷丁)有利于加強針麻鎮痛效果。本研究觀察組聯合應用的靶控輸注技術(TCI)由于采用計算機系統自動給藥,可以保證麻醉藥物濃度的精確性,根據術中CSI數據變化及時調整麻醉藥物的濃度,因此具有給藥安全、起效快速、作用時間適宜、靶控濃度易控等優點。
本研究觀察組患者不同麻醉時間點的MAP、HR及S p(O2)水平均無明顯變化,顯示針刺麻醉與靶控輸注對患者的血流動力學影響不大。此外,觀察組呼吸恢復時間、睜眼時間、清醒時間、拔管時間均顯著短于對照組,麻醉不良反應發生率顯著低于對照組。顯示針刺麻醉與靶控輸注聯合應用于甲狀腺手術中,既保證了術中的麻醉效果,又避免了過深麻醉或麻醉藥物劑量過大引起的術后清醒延遲,提高了手術及麻醉的安全性,同時便于術中管理,為麻醉可控化提供了可能。
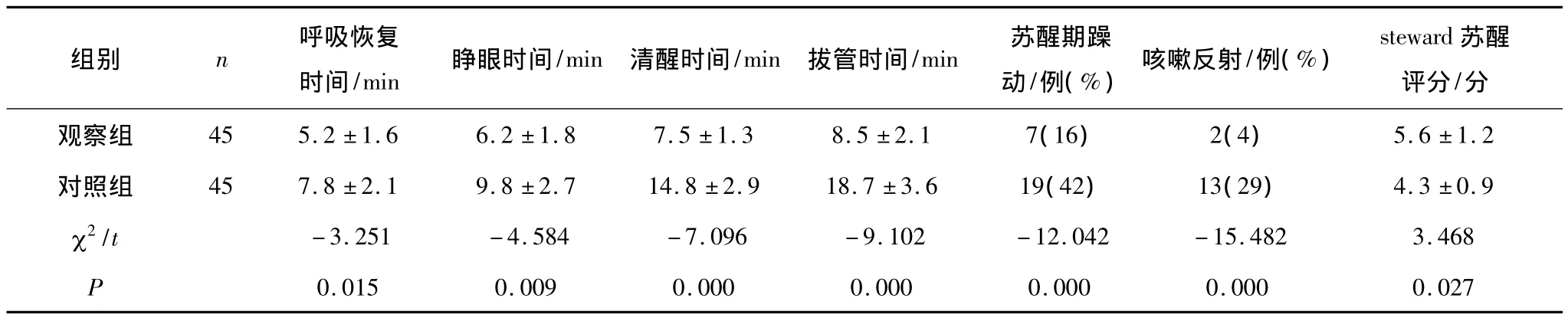
表2 2組患者麻醉蘇醒情況比較
[1]何之學,陳建慶.右美托咪定聯合頸叢神經阻滯在甲狀腺手術中的應用[J].現代中西醫結合雜志,2012,21(5):534-536
[2]易建平.瑞芬太尼聯合異丙酚用于甲狀腺切除手術麻醉的臨床分析[J].當代醫學,2013,19(9):82-83
[3]張云峰.不同麻醉方法對甲狀腺機能減退癥病人影響對比分析[J].中國衛生產業,2013,10(3):100-102
[4]吳春曉,張建華.烏拉地爾聯合利多卡因預防頸叢麻醉引起的心血管反應[J].現代中西醫結合雜志,2005,14(12):1596-1598
[5]趙偉,王鳳群.右美托咪定在頸叢阻滯下行甲狀腺手術的應用觀察[J].哈爾濱醫藥,2013,23(1):33-34
[6]閔屹華,朱余明.不同刺激參數下針藥復合麻醉對肺切除術患者NK細胞的影響[J].上海針灸雜志,2013,32(2):83-86
[7]林舜艷,尹正錄.針刺麻醉對老年患者腸癌切除術后認知功能障礙影響及其 S-100β蛋白的變化[J].中國針灸,2013,33(1):63-66
[8]呂海.針刺內關穴預防全身麻醉患者惡心嘔吐50例臨床觀察[J].內蒙古中醫藥,2012,31(16):23-25
[9]楊文榮,楊洪光.穴位注射芬氟合劑復合頸淺叢阻滯麻醉用于甲狀腺手術的臨床觀察[J].中國臨床藥理學與治療學,2011,16(7):827-830

