介入栓塞治療顱內動脈瘤56例臨床療效分析
沈健,陸斌,余紅(黔東南州人民醫院神經外科,貴州 凱里556000)
楊勇靈,顧貴業 ,楊昌艷 (黔東南州人民醫院神經外科,貴州 凱里556000)
在臨床上顱內動脈瘤非常常見,具有起病急、風險大的特點,發病率和死亡率極高,大多數的顱內動脈瘤患者的首發癥狀都為蛛網膜下腔出血,有時候患者還會出現不同程度的頭痛,嚴重者甚至會出血神經功能障礙或者意識喪失[1]。通過分析介入栓塞治療顱內動脈瘤臨床病例資料,探討其臨床治療效果。
1 對象與方法
1.1 對象
隨機選取2010年1月至2013年12月在我院治療顱內動脈瘤的56例患者,其中男性患者38例,女性患者18例,年齡40~72歲,平均年齡(63.5±6.4)歲。所有患者均符合“全國第4次腦血管病會議”制訂的診斷標準。56例患者中有25例患者神志清醒,有17例患者劇烈頭痛,有4例患者發生昏迷,所有患者的首發癥狀均表現為蛛網膜下腔出血。在DSA檢查中發現有椎底動脈瘤10例,有前交通動脈瘤16例,大腦中動脈瘤25例,后交通動脈瘤5例,其中動脈瘤體最大的直徑在0.2~1.8cm之間的患者18例,1.9~2.8cm之間的患者25例,超過2.8cm的患者13例。
1.2 方法
所有患者進行全身麻醉,麻醉成功后進行血管內的栓塞治療,通過皮膚穿刺股動脈,同時放入導管鞘和引導導管,在微導絲的引導下使微導管置入動脈瘤腔內,為了防止微導管或微導絲穿破動脈瘤壁的現象,我們在臨床上通常會選擇比動脈瘤頸大或電解脫鉑金彈簧圈,將其放入動脈瘤,三維電解脫鉑金彈簧圈可以纏繞在瘤體內,通過造影觀察栓塞效果,如果效果理想,則可以電解脫離,若栓塞不完全,可重新置入二維電解脫鉑金彈簧圈置入動脈瘤內,以造影觀察動脈瘤體栓塞完全結束。對于寬頸動脈瘤,根據不同的情況制定相應的措施,以動脈瘤頸體比為基礎,選擇球囊、支架輔助,達到最佳的栓塞效果。手術結束后,穿刺點或壓迫或縫合,保持制動24h,密切關注穿刺側足背動脈的搏動,患者的頭部僅僅可以輕微的活動,適當性控制低血壓4d左右。同時可以給予抗血小板聚集藥物[2]。
1.3 評價標準
以介入栓塞治療前后生命能力評分、神經功能缺損評分為標準[3]:生命能力評分滿分為100分,超過60分為優,有輕度功能障礙,患者生活基本可以自理;60~35分為良,有中度功能障礙,生活不能完全自理;低于35分為差,有重度功能障礙,生活不能自理。神經功能缺損評分標準按照美國國立衛生院制定的標準對治療前后進行評價[4]。
1.4 統計學分析
本試驗數據均采用SPSS17.0軟件進行統計分析,計量資料采用(±s)表示,采用t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 介入栓塞治療前后患者生命能力評分和神經功能缺損評分比較
經過觀察比較,所有患者介入栓塞治療后生命能力評分和神經功能缺損評分與治療前比較均有改善,效果明顯,差異均有統計學意義(P<0.05)。見表1。
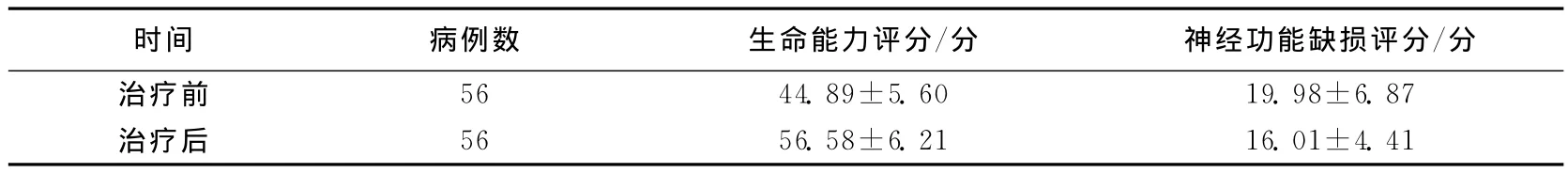
表1 介入栓塞治療前后患者生命能力評分和神經功能缺損評分
2.2 患者手術結束后的影像學檢查情況
手術結束后,觀察患者的填塞情況,56例患者中,出現動脈瘤部分填塞不完全6例,出現異位填塞1例,所有患者沒有并發癥的出現,也沒有出現死亡病例。
3 討論
腦動脈瘤一般常發生于后交通動脈或者是前交通動脈,發生的因素包括動脈粥樣硬化、糖尿病以及動脈肌層發育薄弱等。一旦動脈瘤發生破裂,就會引起蛛網膜下腔出血等,使患者產生頭痛、嘔吐、意識障礙等癥狀。采取血管內介入栓塞治療顱動脈瘤具有創傷小、患者痛苦小、安全性高、治療效果好等優點[5]。在手術過程中,我們要注意的是應根據血管路徑及動脈瘤的直徑對微導管進行合理的塑形,血管路徑短,無較大彎曲的血管通常可以選擇好操作的微導管。本次研究,結果顯示,所有患者介入栓塞治療后生命能力評分和神經功能缺損評分與治療前比較均有改善,效果明顯,差異均有統計學意義(P<0.05)。手術結束后,56例患者中,有6例患者出現動脈瘤部分填塞不完全,有1例患者出現異位填塞,所有患者沒有并發癥的出現,也沒有出現死亡情況。結合以上觀點,介入栓塞治療顱內動脈瘤,效果好,安全性高,是治療顱內動脈瘤的首選方法。
[1] 顧大群 .顱內動脈瘤血管內治療臨床研究 [D].廣州:南方醫科大學,2013.
[2] 黃靜,閆秀琴 .顱內動脈瘤介入栓塞治療的護理 [J].蚌埠醫學院學報,2013,18(8):1065-1067.
[3] 謝蘭軍,錢令濤,郭景鵬 .介入栓塞治療顱內動脈瘤37例臨床療效分析 [J].中外醫療,2009,18(34):6-7.
[4] 裴高油.108例顱內動脈瘤血管內介入栓塞臨床分析 [D].鄭州:鄭州大學,2012.
[5] 劉俊,周政,楊輝.267例顱內動脈瘤的介入栓塞治療 [A].中華醫學會、中華醫學會神經外科學分會.2011中華醫學會神經外科學學術會議論文匯編 [C].2011,18(5):1-2.

