住院兒童單獨使用萬古霉素或聯合哌拉西林/他唑巴坦治療后的腎毒性比較
高 璇 李 靜 李智平
(復旦大學附屬兒科醫院藥劑科 上海 201102)
住院兒童單獨使用萬古霉素或聯合哌拉西林/他唑巴坦治療后的腎毒性比較
高 璇 李 靜 李智平△
(復旦大學附屬兒科醫院藥劑科 上海 201102)
目的 探討哌拉西林/他唑巴坦(piperacillin-tazobactam,PLTZ)聯合應用萬古霉素(vancomycin,VAN)在兒童中是否會導致腎毒性的發生率增加,及其他可能增加腎毒性的混雜危險因素。方法 收集2004年1月1日至2014年12月31日之間在復旦大學附屬兒科醫院住院治療的250例患兒,采用單中心、回顧性隊列研究。治療前腎功能正常并接受至少48 h的VAN治療的患兒被納入分析。其中125例患兒接受至少48 h的PLTZ聯合VAN靜脈滴注(聯合組),余125例接受VAN治療(VAN組)。對肌酐和尿素氮等檢驗數據和主要結果進行單因素分析,評估聯合用藥的風險因素對治療后7天內腎毒性發病率的影響。其中,腎毒性的主要終點定義為血清肌酐濃度至少增長1.5倍。結果共有250例患兒納入研究,其中有125例同時接受至少48 h靜脈滴注PLTZ與VAN(聯合用藥組)治療,另外共有125例接受VAN和頭孢吡肟而不接受PLTZ治療(單純VAN組)。聯合用藥組腎毒性發生率為48.8%(61/125),單純VAN組為12.0%(15/125)。與單純VAN治療相比,PLTZ 與VAN聯合治療顯示腎毒性的發生率增加6.99倍(OR=6.99,95%CI=3.67~13.30,P=0.001)。結論VAN聯合PLTZ治療可以顯著增加患兒的腎毒性發生率。與成人的研究結果相比,兒童中聯用VAN與PLTZ可能存在更高的風險。
哌拉西林/他唑巴坦; 萬古霉素; 腎毒性; 急性腎損傷; 兒童
【Abstraet】 Objcetivc To determine whether the addition of piperacillin-tazobactam lead to an increased incidence of nephrotoxicity in children receiving vancomycin and to explore potential confounding factors that may increase the risk of vancomycin-induced nephrotoxicity. Mcthods A single-center,retrospective cohort study was carried out in Children's Hospital of Fudan University. Two hundred and fifty children hospitalized with normal baseline renal function between Jan.1,2004 and Dec.31,2014,who received a minimum of 48 hours of vancomycin for any indication were includedin the analysis.Of these patients,125 received aminimum of 48 hours of intravenous piperacillintazobactam concurrently with vancomycin(combination group);125 received vancomycin without piperacillin-tazobactam(vancomycin group).Single factor analysis was performed to assess the effect of the risk factors on the incidence of nephrotoxicity within the first 7 days of vancomycin treatment,based on creatinine and urea nitrogen level.The primary end point of nephrotoxicity was defined as a minimum 1.5 fold increase in serum creatinine concentration. Rcsults Nephrotoxicity developed in 15(12.0%)of 125 patients in the vancomycin group and in 61(48.8%)of 125 patients in the combination group(P=0.001).Patients with piperacillin-tazobactam added to vancomycin exhibited an increased incidence of nephrotoxicity,with an odds ratio of 6.99(OR=6.99,95%CI=3.67-13.30). Conelusions We observed an increased incidence of nephrotoxicity in vancomycin-treated patients who received concomitant piperacillin-tazobactam.Compared with adult,there may be a higher risk in children treated with vancomycin and piperacillin-tazobactam.
【Kcy words】 piperacillin-tazobactam; vancomycin; nephrotoxicity; acute kidney injury; child
兒童急性腎損傷(acute kidney injury,AKI)的住院患者如果病情繼續發展,可能會進一步提高腎臟疾病發病率和致死率[1]。通常繼發于藥物引起的腎毒性在臨床中較為常見,包括藥物導致的腎血流灌注不足[如血管緊張素轉換酶抑制劑,非類固醇抗炎藥(non-steroidal antiinflammatory drugs,NSAIDs)等],腎小管壞死(如氨基糖苷抗生素等),或藥物過敏后的腎臟炎性損傷(如NSAIDs,萘夫西林等)[2-3]。萬古霉素(vancomycin,VAN)是一種廣泛應用于靜脈內對抗革蘭陽性菌的抗生素,其適應證包括治療(但不限于)耐甲氧西林金黃色葡萄球菌(methicillin-resistant staphylococcus aureus,MRSA)感染[4]。隨著VAN作為治療MRSA的首選藥物而廣泛使用,對其不良反應的防治也越來越不容忽視[5],多數研究顯示其主要的不良反應是腎毒性[6-7],早先已有多項研究報道顯示VAN與腎毒性的發展相關聯[8-9]。VAN誘導的腎毒性的發病率通常為5%~35%,主要取決于研究人群和其他混雜的危險因素等[10]。隨著耐藥菌的不斷進展,VAN近年來經常與其他抗菌藥物聯合治療,其中就包括哌拉西林/他唑巴坦(piperacillintazobactam,PLTZ),主要是對于病因不明的中度至重度感染的初始經驗性治療或混合感染[11-12]。與VAN的情況相反,少有報道PLTZ與腎毒性的發展相關聯。根據我國批準的特治星(注射用哌拉西林鈉他唑巴坦鈉)的說明書,腎臟和泌尿系統異常中,血肌酐水平升高少見(1%~2%),間質性腎炎、腎功能衰竭為罕見(0.01%~0.1%),血尿素氮水平升高非常罕見(<0.01%)。
但是,最近國外研究發現在成年人中VAN和PLTZ聯用后可能誘發較高的腎毒性。2014年Pharmacotherapy雜志連發3篇研究[13-15]提示了其風險:VAN和PLTZ合用可能增加急性腎損傷的發生率。以上研究結果均顯示,靜脈聯合使用VAN和PLTZ,能導致患者發生急性腎損傷,兩者聯合應用后能顯著增加腎損傷的風險。然而,在兒童中VAN和PLTZ聯用的不良反應風險仍不清楚[16-18],其聯合應用在兒童特殊人群中的風險問題亟待解決。因此,本次回顧性調查的目的是判斷在加入PLTZ治療后用于接受靜脈VAN的患者是否會增加腎毒性的發生率,并與成人增加VAN相關的腎毒性的風險相比較。此研究目前在國內外尚屬首次,且樣本量大,研究結果將對臨床有相當的指導意義,對用藥指南的制定也將會有一定的幫助。
資料和方法
研究設計研究設計前復旦大學附屬兒科醫院倫理委員會對此單中心、回顧性隊列研究進行了審查,審查結果其研究行為符合復旦大學附屬兒科醫院倫理委員會機構審查委員會的要求,其具體倫理編號為(復兒倫審,2015J76號)。并且,本次研究已在世界衛生組織(WHO)中國臨床試驗注冊中心(www.chictr.org.cn)進行注冊,注冊號ChiCTR-OPC-15006125,項目名稱為“兒童住院患者單獨使用VAN與其聯合PLTZ治療后的腎毒性比較”。另外,研究的主要目的是比較正常基線內住院患兒中接受靜脈VAN或VAN聯合PLTZ治療后腎功能的變化及腎毒性的發生率。
納入排除標準與臨床評價指標研究納入條件包括于2004年1月1日至2014年12月30日之間在復旦大學附屬兒科醫院兒童重癥監護室(PICU)住院,年齡范圍在0~12歲,并接受最少48 h內靜脈注射VAN的治療患兒(男性或女性),數據記錄查詢通過電子記錄HIS系統數據庫結合病歷室基礎病歷識別查詢(圖1)。要求入選的每例患兒均檢出MRSA感染。細菌培養采用API系統進行細菌學鑒定,藥敏試驗采用K-B方法,藥敏試紙及瓊脂培養基均由中國藥品生物制品鑒定所提供。MASR的判定參照2004年美國臨床實驗室標準化委員會(NCCLS)的執行標準進行。納入患兒接受靜脈內PLTZ治療的同時接受VAN至少48 h(聯合治療組),或接受靜脈內頭孢吡肟治療而非PLTZ同時接受VAN治療至少48 h(單純VAN組),其中要求PLTZ是在開始VAN治療后48 h內啟動的。頭孢吡肟為第四代注射用頭孢菌素,腎毒性相對較小,因本文主要研究目的是VAN聯合PLTZ是否增加兒童腎毒性,故將VAN聯合頭孢吡肟定義為單純VAN組。

圖1 病例篩選流程圖Fig 1 Sehcmatie of thc serccning proecss of thc paticnt
納入研究的所有患兒治療藥物均使用標準劑量,其中VAN量為20 mg/kg,每12 h 1次;PLTZ劑量為哌拉西林100 mg/kg,他唑巴坦12.5 mg/kg,每8 h 1次;頭孢吡肟劑量為40 mg/kg,每12 h 1次靜脈滴注。研究還要求患兒在其住院期間有4個獨立的血清肌酐濃度值記錄,醫療記錄不全的患兒被排除在外。有潛在的腎功能障礙或最近的急性腎損傷史(定義為從入院到VAN治療開始之前,血清肌酐濃度至少增加1.5倍)也被排除在外。由于新生兒及早產兒生長發育條件尚不完全,情況特殊,故本研究排除新生兒和早產兒。另外,腎毒性的主要終點事件,參考相關文獻[14]將其定義為血清肌酐濃度至少增長1.5倍,即第7天的血清肌酐與第1天和第3天的均值相比超出50%(增長超過1.5倍)。
樣本量估算與統計學處理試驗樣本量估算流程:根據現有資料表明[13],在現有文獻的VAN的對照組(n=112)腎毒性發生的概率是0.125 (12.5%vs.34.8%),OR值是3.7,相關系數設定為0.8,同時定義POWER為80%。因此,按統計學零假設相關的Ⅰ類錯誤概率設定為0.05來估算,每組至少需要118名實驗對象。另外,還假設存在5%的變異率,因此我們最終擬定每個組需要約125例(共需要250例)。所有試驗結果由藥物的人群統計基線人口數據和臨床特征,均計算平均標準偏差(SD)。為了評價PLTZ和腎毒性之間的關系,PLTZ與腎毒性的發生率的相關性、比較采用了χ2檢驗和Fisher精確檢驗分析。以上所有方法均采用SPSS19.0統計軟件進行分析。正態分布的數據組問兩樣本均數比較用t檢驗,兩樣本率的比較用χ2檢驗。P<0.05為差異有統計學意義。
結 果
復旦大學附屬兒科醫院2004年1月1日至2014 年12月30日收治住院患兒,經篩選(圖1)的0~12歲接受最少48 h內靜脈注射VAN治療的患兒250例,其中同時接受VAN和PLTZ治療者125例。將患者按是否聯合使用PLTZ情況的不同分為兩組,單純VAN用藥組125例,聯合用藥組125例。兩組間年齡、性別構成、體重、感染部位等情況差異均無統計學意義(P>0.05)。另外,兩組患者基線肌酐值、尿素氮等差異無統計學意義(P>0.05),詳見表1。
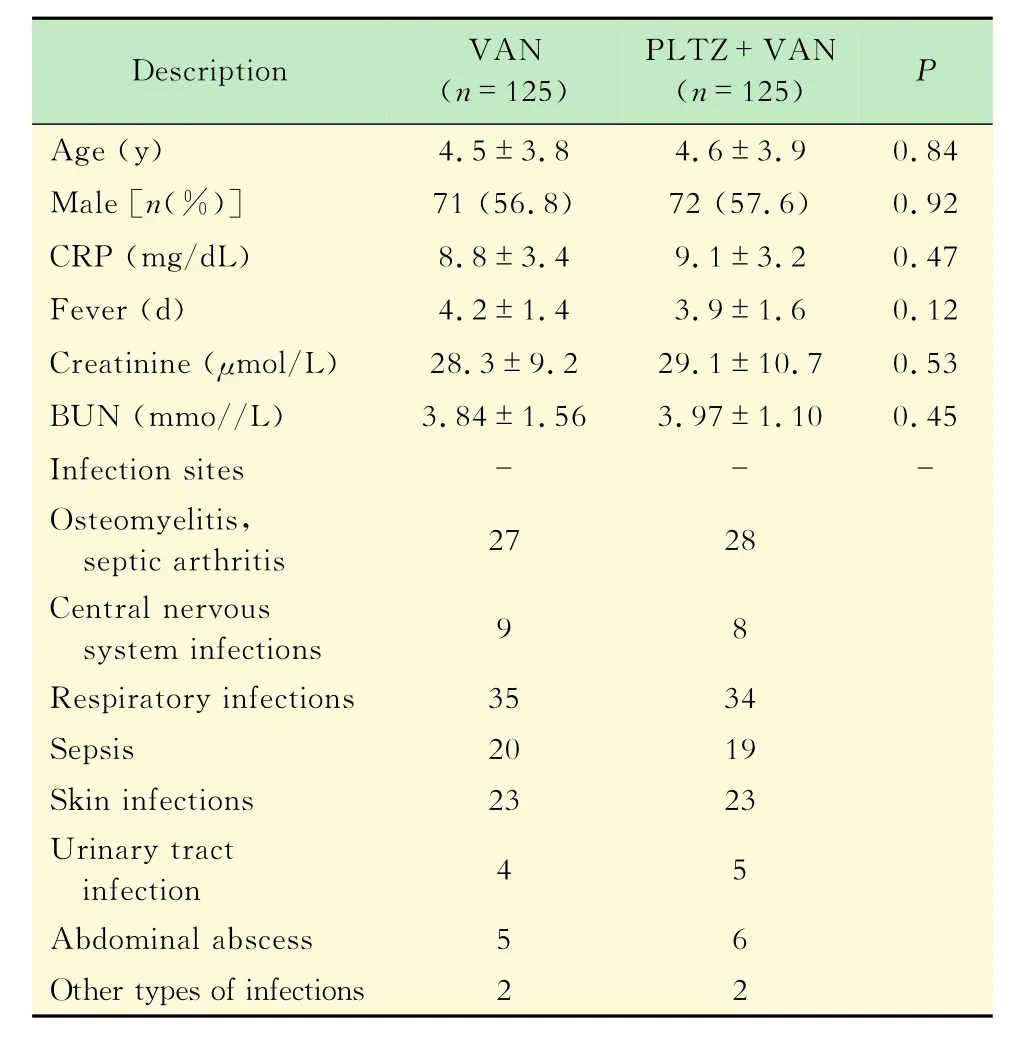
表1 治療前各組的基線水平值Tab 1 Charaetcristies of thc paticnts bcforc thc trcatmcnt
兩組患者入院治療前均常規檢測血清肌酐和尿素氮以作基線值,接受治療后第1、3、7天再分別采集血標本進行檢測。兩組患者的尿素氮在第l天無明顯差異(P>0.05),聯合用藥組與單純VAN組分別為的(3.86±2.55)mmol/L和(3.92±3.46)mmol/L。而至治療后第3天與第7天,聯合用藥組的檢驗結果分別為(4.47±3.62)mmol/L與(6.14 ±4.88)mmol/L,單純VAN組為(3.65±2.30)mmol/L與(4.60±2.22)mmol/L,兩組差異有顯著統計學意義(P=0.001,圖2B)。兩組患者接受治療后肌酐的升高情況有所差異,且于治療后第3天開始有統計學意義(P=0.002),聯合用藥組明顯大于單純VAN組(90.94±136.25 vs.37.98±34. 60);而治療后第7天這種差異更為顯著(229.44± 279.44 vs.31.30±23.38,P=0.001,圖2A)。

圖2 單純VAN與聯用治療后1~7天的腎功能比較Fig 2 Vaneomyein and adjunetivc thcrapy of 1-7 days aftcr thc rcnal funetion
另外,以肌酐值變化率觀察分析腎毒性的發生率。本文中腎毒性發生的定義為第7天血清肌酐濃度比基線值(第1天和第3天的均值)升高超過50%。聯合用藥組發生各種不良反應的患者例數為61例,單純VAN組為15例,兩組差異有顯著統計學意義(χ2=40.00,P=0.001),兩組間風險比為6.99,95%CI=3.67~13.30,見表2。

表2 第1~7天腎毒性發生結果比較Tab 2 Prcvalcnec of aeutc kidncy injury during 1-7 days
另外,肌酐值升高是腎毒性發生的臨床指標,達到升高1.5倍可能更能確定腎損傷。
討 論
VAN是一種糖肽類的抗生素,主要抗革蘭陽性細菌,包括MRSA等各類耐藥菌。最初使用VAN治療MRSA的劑量相對溫和,低劑量使其不利影響降低。但是,在過去的幾十年里,VAN的使用日劑量急劇增加。與20世紀80年代相比,1990年后VAN的劑量約增長了100倍,其主要原因是由于社區獲得性 MRSA感染的發病率不斷增加和肺炎鏈球菌的耐藥性不斷增強[19-21]。VAN主要是由腎小球濾過和某些活性管狀消除分泌,其毒性發生機制尚未完全明確,目前推測其毒性發生機制之一是VAN導致的氧化應激,補體介導的炎癥,并進一步導致腎小管累積性的壞死[22]。還有一些新研究發現VAN可能導致腎損的過敏反應,這與一種名為“肥大細胞”的免疫細胞有關[23]。此次研究顯示腎毒性的總發病率為12.0%(單純VAN組)與通常成人的VAN不良反應發生率(約0~17.0%)相似[24]。通常VAN的腎毒性隨劑量上升而增加,其危險因素包括:增加了治療的持續時間,總VAN的劑量超過4 g/d等[25-27]。但在本研究中,患兒的VAN用藥日劑量均較低,未發現VAN每天用量超過4g的情況。對于此次研究顯示的兒童群體(平均年齡4~5歲)腎毒性的發病率略高于成年人的原因,我們推測是低齡兒童腎臟系統尚未發育完全,較易受到外源性藥物因素的干擾。
PLTZ是一種β-內酰胺酶抑制劑組合的廣譜青霉素類抗生素[28-29]。近期越來越多的證據表明VAN和PLTZ聯合用藥可能進一步提升了VAN的腎毒性。Gomes等[13]通過回顧性配對隊列研究比較了VAN聯合PLTZ或頭孢吡肟治療過程中的AKI情況,該研究共評價了224例成年患者接受兩種抗生素聯合治療患者中的AKI,PLTZ與VAN組中的AKI發生率(34.8%)顯著高于頭孢吡肟與VAN組(12.5%)(P<0.0001)。Burgess等[14]通過單中心、回顧性隊列研究比較了聯合與不聯合使用PLTZ的住院患者中VAN誘發的腎毒性發生率,最終,VAN組99例患者中的8例(8.1%)和聯合治療組92例患者中的15例(16.3%)發生了腎毒性(P=0.041),OR值為2.48(P=0.032)。Meaney等[15]通過回顧性隊列研究考察成人125例內科患者中與VAN相關的腎毒性,該研究表明合并給予PLTZ則發生率高出5.36倍。因此,成人中VAN和PLTZ聯用可能增加AKI的發生風險。值得指出的是,兒童群體中的VAN和PLTZ聯用在此前文獻中均沒有進行比較,缺乏相關數據描述,這可能與國外兒童用藥群體較小,聯合用藥人數極少有關。在我國兒童住院患者的治療中,VAN和PLTZ通常聯合使用,以治療一些中度到重度的感染患者。在本研究中,我們觀察到VAN和PLTZ聯用,腎毒性發生率提升了約7倍,高于前期成人的研究結果,這提示在兒童中聯用VAN與PLTZ可能存在更高的風險。
因此,雖然VAN與PLTZ聯合用藥可以增強抗革蘭氏陰性和厭氧菌屬病原體的活性,但研究結果提示VAN與PLTZ聯用后腎毒性顯著增加,在臨床中應當盡量避免使用。但是,本研究也有一定的局限性,如尚未考慮其他的伴隨危險因素等,且由于本研究為單中心、回顧性研究,部分資料可能有疏漏,給結果的分析帶來一定偏倚。由于AKI的發病率和死亡率相關聯,我們在將來應該開展更大的前瞻性、隨機對照試驗證實,但開展此類風險性的臨床試驗同樣面臨兒科的倫理問題。業已證實VAN與PLTZ兩藥合用在成人中具有一定的腎毒性,從倫理角度來看,兒童的腎功能較成人更不完善,如仍然在兒童中開展相關的風險性測試,此類臨床試驗顯然醫學倫理上是不許可的。并且,兒童藥物臨床試驗的病例招募相對于成人研究更為艱難,通常病例數也更少。綜上所述,當前的研究表明VAN聯合PLTZ治療可以顯著增加患兒的腎毒性發生率。與成人的研究結果相比,兒童聯合用藥的風險更大。如果需要更好地理解哌拉西林聯用VAN引發AKI這一現象后的深層原因,可能需要更多和更深入的研究。
[1] Kangari G,Esteghamati M,Ghasemi K,et al.Predictive accuracy of urinary beta2-microglobulin for kidney injury in children with acute pyelonephritis[J].Iran J Kidney Dis,2015,9(1):19-24.
[2] Olowu WA.Acute kidney injury in children in Nigeria[J]. Clin Nephrol,2015,83(7 Suppl 1):70-74.
[3] Bucholz EM,Whitlock RP,Zappitelli M,et al.Cardiac biomarkers and acute kidney injury after cardiac surgery [J].Pediatrics,2015,135(4):e945-956.
[4] Ringenberg T,Robinson C,Meyers R,et al.Achievementof therapeutic vancomycin trough serum concentrations with empiric dosing in Neonatal Intensive Care Unit patients[J].Pediatr Infect Dis J,2015,34(7):742-747.
[5] 張海霞,彭翠英,楊智,等.新生兒213例萬古霉素血藥濃度與不良反應分析[J].中華實用兒科臨床雜志,2014,29 (10):786-788.
[6] Ragab AR,Al-Mazroua MK,Al-Harony MA.Incidence and predisposing factors of vancomycin-induced nephrotoxicity in children[J].Infect Dis Ther,2013,2 (1):37-46.
[7] Gomez DS,Campos EV,de Azevedo RP,et al. Individualised vancomycin doses for paediatric burn patients to achieve PK/PD targets[J].Burns,2013,39 (3):445-450.
[8] Elyasi S,Khalili H,Dashti-Khavidaki S,et al. Vancomycin-induced nephrotoxicity:mechanism,incidence,risk factors and special populations.A literature review[J].Eur J Clin Pharmacol,2012,68(9):1243 -1255.
[9] Chen DW,Hsu YH,Liao JY,et al.Sustainable release of vancomycin,gentamicin and lidocaine from novel electrospun sandwich-structured PLGA/collagen nanofibrous membranes[J].Int J Pharm,2012,430(1-2):335-341.
[10] Stidham T,Reiter PD,Ford DM,et al.Successful utilization of high-flux hemodialysis for treatment of vancomycin toxicity in a child[J].Case Rep Pediatr,2011,2011:678724.
[11] Zheng H,Truong J,Carroll F,et al.Do formulation differences between the reference listed drug and generic Piperacillin-Tazobactam impact reconstitution?[J]. Antimicrob Agents Chemother,2015,59(3):1767-1769.
[12] Yang H,Zhang C,Zhou Q,et al.Clinical outcomes with alternative dosing strategies for piperacillin/tazobactam:a systematic review and meta-analysis[J].PLoS One,2015,10(1):e0116769.
[13] Gomes DM,Smotherman C,Birch A,et al.Comparison of acute kidney injury during treatment with vancomycin in combination with piperacillin-tazobactam or cefepime[J]. Pharmacotherapy,2014,34(7):662-669.
[14] Burgess LD,Drew RH.Comparison of the incidence of vancomycin-induced nephrotoxicity in hospitalized patients with and without concomitant piperacillin-tazobactam[J]. Pharmacotherapy,2014,34(7):670-676.
[15] Meaney CJ,Hynicka LM,Tsoukleris MG.Vancomycinassociated nephrotoxicity in adult medicine patients:incidence,outcomes,and risk factors[J].Pharmacotherapy,2014,34(7):653-661.
[16] Moenster RP,Linneman TW,Finnegan PM,et al.Acute renal failure associated with vancomycin and beta-lactams for the treatment of osteomyelitis in diabetics:piperacillintazobactam as compared with cefepime[J].Clin Microbiol Infect,2014,20(6):O384-389.
[17] Dilworth TJ,Sliwinski J,Ryan K,et al.Evaluation of vancomycin in combination with piperacillin-tazobactam or oxacillin against clinical methicillin-resistant Staphylococcus aureus Isolates and vancomycin-intermediate S. aureus isolates in vitro[J].Antimicrob Agents Chemother,2014,58(2):1028-1033.
[18] Dilworth TJ,Leonard SN,Vilay AM,et al.Vancomycin and piperacillin-tazobactam against methicillin-resistant Staphylococcus aureus and vancomycin-intermediate Staphylococcus aureus in an in vitro pharmacokinetic/ pharmacodynamic model[J].Clin Ther,2014,36(10):1334-1344.
[19] Shenoy ES,Paras ML,Noubary F,et al.Natural history of colonization with methicillin-resistant Staphylococcus aureus(MRSA)and vancomycin-resistant Enterococcus (VRE):a systematic review[J].BMC Infect Dis,2014,14:177.
[20] Fullmer A,McCue D,Feng C.Retrospective review of vancomycin-induced nephrotoxicity in patients with leukemia[J].J Oncol Pharm Pract,2014,20(6):403 -408.
[21] Ng K,Mabasa VH,Chow I,et al.Systematic review of efficacy,pharmacokinetics,and administration of intraventricular vancomycin in adults[J].Neurocrit Care,2014,20(1):158-171.
[22] Drouet M,Chai F,Barthelemy C,et al.Influence of vancomycin infusion methods on endothelial cell toxicity [J].Antimicrob Agents Chemother,2015,59(2):930 -934.
[23] Mc Neil BD,Pundir P,Meeker S,et al.Identification of a mast-cell-specific receptor crucial for pseudo-allergic drug reactions[J].Nature,2015,519(7542):237-241.
[24] Bailie GR,Neal D.Vancomycin ototoxicity and nephrotoxicity.A review[J].Med Toxicol Adverse Drug Exp,1988,3(5):376-386.
[25] Mergenhagen KA,Borton AR.Vancomycin nephrotoxicity:a review[J].J Pharm Pract,2014,27(6):545-553.
[26] Hal SJ,Paterson DL,Lodise TP.Systematic review and meta-analysis of vancomycin-induced nephrotoxicity associated with dosing schedules that maintain troughs between 15 and 20 milligrams per liter[J].Antimicrob Agents Chemother,2013,57(2):734-744.
[27] Elyasi S,Khalili H,Hatamkhani S,et al.Prevention of vancomycin induced nephrotoxicity:a review of preclinical data[J].Eur J Clin Pharmacol,2013,69(4):747-754.
[28] Cies JJ,Jain J,Kuti JL.Population pharmacokinetics of the piperacillin component of piperacillin/tazobactam in pediatric oncology patients with fever and neutropenia[J]. Pediatr Blood Cancer,2015,62(3):477-482.
[29] Lemieux P,Gregoire JP,Thibeault R,et al.Higher risk of neutropenia associated with piperacillin-tazobactam compared with ticarcillin-clavulanate in children[J].Clin Infect Dis,2015,60(2):203-207.
Comparison of thc ineidcnec of vaneomyein-induecd ncphrotoxieity in hospitalizcd ehildrcn with or without eoneomitant pipcraeillin-tazobaetam
GAO Xuan,LI Jing,LI Zhi-ping△
(Department of Pharmacy,Children's Hospital,Fudan University,Shanghai 201102,China)
R 956
A
10.3969/j.issn.1672-8467.2015.06.009
2015-03-28;編輯:王蔚)
國家自然科學基金面上項目(81370776)
△Corresponding author E-mail:zplifudan@yeah.net
*This work was supportcd by thc Gcncral Program of National Natural Seicnec Foundation of China(81370776).

