早期吞咽功能評估及綜合康復治療對卒中相關性肺炎的預防作用分析
萬玉鴻,李繼珍
(1. 江蘇省常州市武進區奔牛人民醫院,江蘇 常州 213131;2. 江蘇省蘇州九龍醫院,江蘇 蘇州 215028)
早期吞咽功能評估及綜合康復治療對卒中相關性肺炎的預防作用分析
萬玉鴻1,李繼珍2
(1. 江蘇省常州市武進區奔牛人民醫院,江蘇 常州 213131;2. 江蘇省蘇州九龍醫院,江蘇 蘇州 215028)
目的探討早期吞咽功能評估及綜合康復治療對卒中相關性肺炎(SAP)的預防作用。方法將156例腦卒中伴吞咽功能障礙者隨機分為治療組和對照組各78例,對照組給予神經內科常規治療和護理,并進行常規健康宣教,在評估吞咽功能后,僅對完全不能進食者給予鼻飼飲食。治療組在對照組治療和護理的基礎上,依據吞咽功能分級給予綜合康復治療,包括基礎訓練、攝食訓練以及經皮電刺激治療。比較2組吞咽功能和生活質量改善、細菌清除情況以及SAP發生率。結果治療組干預后吞咽功能1,2級的比例顯著高于對照組,4,5級的比例顯著低于對照組(P均<0.05)。干預后治療組SSA評分及SWAL-QOL評分的改善幅度顯著大于對照組(P均<0.05)。干預后治療組病原菌清除率、部分清除率均顯著高于對照組(P均<0.05),未清除率則顯著低于對照組(P<0.05)。住院4周內和出院后隨訪3個月內,治療組SAP發生率均顯著低于對照組(P<0.05)。結論對腦卒中患者進行早期吞咽功能評估,并據此實施綜合康復治療,可以在改善吞咽功能的同時,顯著降低SAP的發生率,提高生活質量,改善預后。
吞咽障礙;康復治療;腦卒中;卒中相關性肺炎
吞咽功能障礙是腦卒中患者最為常見的并發癥之一,研究發現,有30%~70%的腦卒中患者合并有不同程度的吞咽功能障礙[1],臨床上如果不能給予早期診斷和干預,則極易引發誤吸,從而繼發卒中相關性肺炎(SAP),另外還可導致營養不良、脫水等嚴重后果,影響患者的神經功能康復,降低生活質量,給患者及家庭帶來沉重的負擔。其中,SAP是急性腦卒中患者最為常見的并發癥,是導致病情惡化、預后不良、病死率升高的重要因素。研究證實,腦卒中合并吞咽功能障礙者如不能接受正確的干預,SAP的發生率可達40%~50%[2]。為此,本研究對腦卒中患者進行早期吞咽功能評估,并依據評估結果采取適當的干預措施,以探索其在SAP預防中的應用價值。現將研究結果報道如下。
1 臨床資料
1.1一般資料 選擇蘇州九龍醫院2013年3月—2014年12月收治的腦卒中伴吞咽功能障礙患者156例。均符合全國第四屆腦血管病學術會議修訂的診斷標準[3];臨床癥狀、頭顱CT或MRI檢查結果均證實為腦出血或腦梗死;病程≤72h;采用洼田飲水試驗評估吞咽功能,結果為可疑或異常,即存在或可能存在吞咽功能障礙;患者和家屬知情同意,并能良好配合檢查和康復訓練。排除合并有意識障礙、精神失常等不能配合檢查和康復訓練者;合并有嚴重肝、腎功能障礙和血液病等者;既往或本次入院合并有其他可影響吞咽功能的疾病,如食管腫瘤、顱腦損傷、重癥肌無力等者。156例患者中男85例,女71例;年齡58~80(62.54±8.33)歲;發病類型:腦梗死103例、腦出血53例;合并癥:高血壓105例、糖尿病87例;洼田飲水試驗分級:1級0例、2級34例、3級45例、4級51例、5級26例。將上述患者隨機分為治療組和對照組各78例,2組患者性別、年齡、發病類型、合并癥、吞咽障礙程度等比較差異無統計學意義(P均>0.05),具有可比性。
1.2方法 對照組給予神經內科常規治療和護理,并進行常規健康宣教,在評估吞咽功能后,僅對完全不能進食者給予鼻飼飲食。治療組在對照組治療和護理的基礎上,依據吞咽功能分級給予綜合康復治療,包括基礎訓練、攝食訓練以及經皮電刺激治療。
1.2.1基礎訓練 ①頰肌訓練:由專業的醫護人員指導患者做吸吮、鼓腮動作,維持5s,再做將口腔內空氣快速地在左右面頰轉移(類似漱口)的作用,重復8~10次,以訓練頰部肌肉和口輪匝肌;②下頜運動訓練:示意患者將口張開至最大程度,維持5s,然后放松,反復10次左右,再將下頜向左右兩邊移動,每邊維持5s后放松,反復10次左右;③舌肌訓練:醫護人員立于患者右側,示意患者主動進行舌部的伸縮、左右擺動以及舌背抬高等運動,再使用壓舌板給予阻力進行舌部對抗運動,無法進行舌部主動運動的患者需由醫護人員協助進行被動運動;④屏氣發聲訓練:示意患者盡力吸氣,然后屏氣1~2s,接著盡力發出“哈”“卡”等聲音;⑤空吞咽訓練:使用冰凍后的棉棒反復刺激患者軟腭、舌根、咽后壁等部位,并示意其做吞咽動作,以刺激咽反射;⑥呼吸咳嗽訓練:示意患者進行深吸氣—憋氣—咳出的連貫動作,需用力咳嗽,以助于建立相關防御反射更好地排出氣管內異物。基礎訓練需進行3~4次/d,一般在餐前進行,10~20min/次,以4周為1個療程。
1.2.2攝食訓練 對于洼田飲水試驗2,3級的患者以攝食和體位訓練為主,4,5級的患者應盡早給予鼻飼飲食,并進行基礎訓練,當患者產生一定吞咽能力后再進行攝食訓練。首先是體位訓練:依據患者一般情況示意其坐起或將床頭抬高約45°,頭部稍向前屈使得食管向前彎曲成約60°,進餐后應維持坐位15min左右,以減少食物反流和誤吸;無法坐起者示意其取健側臥位,將患側肩部墊起,使食物因重力作用而集中于健側口腔,以防止食物從口中流出,減少鼻腔反流以及誤吸。攝食量訓練:進食前應先進行口腔清潔,攝食量從3~4mL開始,酌情增加至10~20mL,進食結束后也應進行口腔清潔。也可在進食后囑患者飲用少量含碳酸鹽的飲料,有利于誘發吞咽反射,并去除咽部殘留食物。
1.2.3經皮電刺激治療 采用吞咽障礙治療儀對患者進行電刺激,電流強度以患者能耐受并引出吞咽動作為最佳,進行電刺激的同時需患者配合做吞咽動作,治療時間為30min/次,1次/d,共治療4周。
1.3觀察指標
1.3.1吞咽功能和生活質量改善情況 干預前及干預4周后分別采用洼田飲水試驗[4]、標準吞咽功能評估法(SSA)[5]和吞咽障礙特異性生活質量量表(SWAL-QOL)[6-7]評價2組患者吞咽功能和生活質量的改善情況。
1.3.2細菌清除情況 2組均于干預前及干預4周后取呼吸道深部痰液進行痰培養,比較細菌清除情況。
1.3.3SAP發生率 統計2組入院治療4周內SAP的發生率,并在出院后隨訪3個月,統計新發SAP的發生率。SAP的診斷標準參考文獻[8]。
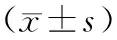
2 結 果
2.1干預前后洼田飲水試驗結果比較 干預前2組吞咽功能分級比較差異無統計學意義(P>0.05),干預后均較干預前有不同程度的改善(P<0.05),但治療組干預后吞咽功能1,2級的比例顯著高于對照組,4,5級的比例顯著低于對照組(P均<0.05)。見表1。

表1 2組干預前后洼田飲水試驗結果比較 例(%)
注:①與干預前比較,P<0.05;②與對照組比較,P<0.05。
2.2干預前后SSA評分及SWAL-QOL評分比較 干預前2組SSA評分及SWAL-QOL評分比較差異無統計學意義(P均>0.05),干預后均較干預前顯著改善(P均<0.05),治療組改善幅度顯著大于對照組(P均<0.05)。

表2 2組干預前后SSA評分及SWAL-QOL評分比較
注:①與干預前比較,P<0.05;②與對照組比較,P<0.05。
2.3干預前后痰培養結果 干預后治療組病原菌清除率、部分清除率均顯著高于對照組(P<0.05),未清除率則顯著低于對照組(P<0.05)。見表3。

表3 2組干預前后痰培養結果比較 株(%)
注:①與對照組比較,P<0.05。
2.4SAP發生率 住院4周內和出院后隨訪3個月內,治療組SAP的發生率均顯著低于對照組(P<0.05)。見表4。

表4 2組SAP發生率比較 例(%)
注:①與對照組比較,P<0.05。
3 討 論
吞咽障礙可由多種疾病引起,如腦卒中、帕金森病、口咽部和食管局部病變等,其中腦卒中是最為常見的疾病。腦卒中后發生吞咽功能障礙的原因為真性延髓性麻痹或假性延髓性麻痹,前者由舌咽神經、迷走神經和舌下神經的核性或核下性損害所導致,主要發生于攝食-吞咽的準備期和口腔期,以咀嚼能力和食塊移送困難為特征;后者則由雙側皮質腦干束損害而引起,主要發生于咽部期,以吞咽反射障礙為特征,臨床上以后者居多。
腦卒中后4周內是患者恢復的最佳時期,一般情況下,患病初期,患者的吞咽功能尚存,肌肉群失用性萎縮的情況并不十分嚴重,此時采取相應的措施可使吞咽功能得以恢復,但是如果不能早期診斷吞咽障礙并采取正確的干預措施,則極易導致患者誤吸,繼發SAP,延長住院時間,并影響其預后,使生活質量得不到改善。研究表明,85%以上的腦卒中后吞咽功能障礙患者可以在積極的康復治療下得以減輕或恢復正常[9],但如果錯過最佳時間,則有可能終身鼻飼進食。
對腦卒中后患者吞咽功能的評估是進行有效康復治療的前提。目前臨床上有兩大類方法,一類是專業的醫護人員通過病史詢問、體格檢查以及各種量表進行評估,另一類則是采用專業的儀器進行評估。但是儀器的評估對醫護人員的專業水平、醫院的醫療條件以及患者的體力有嚴格要求,還不能廣泛應用于國內各個醫院,有的檢查還需要進行X射線照射,且在吞咽食物中加入了鋇劑等其他介質,不一定能反應患者真實的吞咽情況,因此一些專家認為專業的床旁評估更為可靠且便捷。本研究中采用的是洼田飲水試驗法、標準吞咽功能評估法(SSA),前者是由日本學者洼田俊夫提出的方法,分級明確清楚,操作簡單,利于選擇有治療適應證的患者,后者首先由Ellul等[5]報道,評定內容全面,由易到難,操作同樣便捷,兩者聯合應用可更為直觀且完善地進行吞咽功能評估。
通過有針對性的、反復多次的康復訓練可激發中樞神經系統重組和代償能力,以建立起新的運動投射區,恢復機體原有的運動功能,從而幫助吞咽肌力的盡快恢復,改善吞咽功能。因此,本研究選擇了綜合康復治療方案,依據吞咽功能分級給予患者有針對性的基礎訓練、攝食訓練,并采用吞咽治療儀進行輔助治療,結果顯示,與常規康復治療相比,其在吞咽功能的恢復以及減少SAP發生方面均有明顯的優勢。其中,唇、舌、頰肌等的按摩和運動可提高肌肉的運動能力,從而改善口腔和咽部的吞咽功能,還可通過這種肌肉的協調性訓練來防止肌肉群失用性萎縮;冰凍棉棒刺激則可有效激發吞咽反射;屏氣發聲訓練則可以通過聲帶內收來改善聲帶閉鎖功能;呼吸咳嗽訓練則有助于排除異物,防止SAP的發生。攝食訓練是一項專業性很強的工作,對于進食體位、進食方法、進食量等都有嚴格的要求,正確的攝食訓練可使鼻飼飲食的患者盡早拔除鼻飼管,不需要鼻飼者可以保證營養供給,并降低反流、誤吸的風險。吞咽治療儀是近年來較為常用的治療方法,它可以通過脈沖電流,刺激吞咽肌群的收縮,間接刺激舌咽中樞,使得機體吞咽反射弧得到重建,最終改善患者的吞咽功能。
目前,康復醫學強調“生物-心理-社會”的新醫學模式,因此對于療效的評價更加重視對生活質量的改善情況[10],本研究中筆者還采用了SWAL-QOL對腦卒中后吞咽障礙患者的生理、心理及社會功能等方面加以評估。結果顯示,治療組SWAL-QOL評分的改善幅度顯著大于對照組,說明綜合康復訓練可以明顯改善生活質量。
另外,腦卒中患者口腔、鼻腔內可能混有大量細菌分泌物,吞咽障礙使得這些分泌物不能被咽下而直接流入氣管、支氣管,這也是引發SAP的重要因素之一,本研究結果顯示,干預后治療組病原菌清除率、部分清除率均顯著高于對照組,說明綜合康復治療在顯著改善吞咽功能后,可以有效清除呼吸道內的細菌,降低了SAP的風險。
綜上所述,對腦卒中患者進行早期吞咽功能評估,并據此實施綜合康復治療,可以在改善吞咽功能的同時顯著降低SAP的發生率,提高生活質量,改善預后,這一方案在腦卒中患者的整體康復過程中起著積極而重要的作用。
[1] 王愛麗,徐正梅. 舒適護理對126例急性腦卒中后吞咽障礙患者吞咽功能恢復的影響[J]. 重慶醫學,2014,43(16):2105-2106
[2] 鄺景云,彭偉英,李美瓊,等. 吞咽障礙篩查對降低急性腦卒中患者吸入性肺炎的作用[J]. 護理學雜志,2011,26(9):25-27
[3] 全國第四屆腦血管病學術會議. 各類腦血管疾病診斷要點[J]. 中華神經科雜志,1996,29(6):379-381
[4] 王擁軍. 卒中單元[M]. 北京:科學技術出版社,2004:153-158
[5]EllulJ,BarerD.OnbehalfofESDB/COSTARcollaborativedysphagiastudy.InterobserverreliabilityofaStandardizedSwallowingAssessment(SSA)[J].CerebrovascDis,1996,6(Suppl2):152-158
[6]McHorneyCA,BrickerDE,KramerAE,etal.TheSWAL-QOLoutcomestoolfororopharyngealdysphagiainadults:I.Conceptualfoundationanditemdevelopment[J].Dysphagia,2000,15(3):115-121
[7]McHorneyCA,BrickerDE,RobbinsJ,etal.TheSWAL-QOLoutcomestoolfororopharyngealdysphagiainadults:II.Itemreductionandpreliminaryscaling[J].Dysphagia,2000,15(3):122-133
[8] 卒中相關性肺炎診治中國專家共識組. 卒中相關性肺炎診治中國專家共識[J]. 中華內科雜志,2010,49(12):1075-1078
[9] 姚盂英,許愛國,張慶憲,等. 吞咽康復治療對腦卒中相關性肺炎的影響[J]. 中華物理醫學與康復雜志,2012,34(5):376-378
[10] 李麗,吳冬云. 卒中后吞咽障礙綜合康復對卒中相關性肺炎發生率的影響[J]. 中國醫師進修雜志,2014,37(4):65-67
10.3969/j.issn.1008-8849.2015.28.030
R563.1
B
1008-8849(2015)28-3154-03
2015-02-10

