腹腔鏡手術治療子宮內膜異位癥療效觀察
張如星
(北京市房山區第一醫院,北京 102400)
腹腔鏡手術治療子宮內膜異位癥療效觀察
張如星
(北京市房山區第一醫院,北京 102400)
目的探討腹腔鏡手術治療子宮內膜異位癥的臨床效果。方法將子宮內膜異位癥患者152例隨機分成腹腔鏡組以及開腹組,每組76例。腹腔鏡組均采用氣管插管全身麻醉,結合患者年齡、生育要求及術中情況實施手術。開腹組行常規手術。比較2組手術效果。結果腹腔鏡組患者手術時間明顯短于開腹組(P<0.05),術中出血量、輸液量均明顯少于開腹組(P<0.05),術后開始活動時間、肛門排氣時間以及住院時間均明顯短于開腹組(P均<0.05),術后并發癥發生率明顯低于開腹組(P<0.05);2組臨床癥狀、月經改變率以及疾病復發率比較差異均無統計學意義(P均>0.05)。結論腹腔鏡手術治療子宮內膜異位癥具有創傷小、術后恢復快、患者圍術期并發癥少等特點,具有良好的臨床應用價值。
子宮內膜異位癥;腹腔鏡;開腹手術;并發癥
子宮內膜異位癥是指具有生長功能的子宮內膜組織(間質或者腺體)種植在宮體肌層、子宮腔被覆內膜以外的其他部位,導致不孕、盆腔疼痛以及盆腔包塊等現象的疾患[1]。在我國,育齡婦女患病率在10%以上,其發病高峰年齡在30~40歲,病灶多位于腹壁切口(剖宮產術后)、盆腔腹膜、子宮后壁、子宮直腸窩、卵巢,臨床主要分型為深部浸潤型、腹膜型、卵巢囊腫型。目前對此病發病的機制有多種說法,其中被普遍認可的是子宮內膜種植學說。此外,子宮內膜異位癥的發病機制還有環境因素、遺傳因素、免疫功能改變等。子宮內膜異位癥完全依靠藥物不可能治愈,多需釆用手術治療。其治療原則主要是清除病灶,最大限度地復原患者的盆腔解剖和生理功能。目前由于腔鏡器械的不斷發展以及患者對于手術微創的要求,使得腹腔鏡手術越來越普遍[2]。2013年1月—2014年10月本院應用腹腔鏡治療子宮內膜異位癥患者76例,效果較好,現報道如下。
1 臨床資料
1.1一般資料 選擇上述時期我院婦產科收治的子宮內膜異位癥患者152例,年齡23~34(29.3±4.3)歲;單側卵巢子宮內膜異位囊腫102例,雙側卵巢囊腫合并深部異位結節40例,單純有子宮內膜異位結節10例。患者均經超聲等明確診斷為子宮內膜異位囊腫合并盆腔痛或者不孕癥;年齡18~40歲;既往無輸卵管、卵巢手術史以及使用藥物治療病史;無子宮內膜異位癥手術史。排除術前或術中存在凝血功能改變,發生難以控制和處理的出血者;既往存在心肌梗死、嚴重冠心病、肝腎功能不全無法耐受麻醉者;術中發現合并其他器官疾病如惡性腫瘤者;腹腔鏡術中由于大出血、手術困難等因素中轉開腹手術者;存在除卵巢子宮內膜異位囊腫之外的其他卵巢囊腫者;與患者和家屬交代研究內容,實驗對象不同意加入實驗者;合并造血、免疫或內分泌系統疾患者;合并子宮腺肌病或直徑≥4 cm 子宮平滑肌瘤者;盆腔外子宮內膜異位癥(如會陰、腹壁等部位)者。將患者隨機分成腹腔鏡組以及開腹組,每組76例,2組患者年齡、既往病史等比較差異無統計學意義(P均>0.05),具有可比性。
1.2方法 腹腔鏡組均采用氣管插管全身麻醉,患者麻醉成功后取頭低腳高位,建立上肢靜脈通路誘導前常規以20 mL/min速度靜脈輸注6%羥乙基淀粉(130/0.4),入室后常規監測ECG、BP、Sp(O2)、pET(CO2),麻醉誘導依次注入咪達唑侖、依托咪酯、芬太尼以及阿曲庫銨,給氧去氮后進行氣管內插管,于臍孔上緣穿刺建立人工氣腹,氣腹壓力控制在12~15 mmHg(1 mmHg=0.133 kPa),觀察盆腹腔,無明顯異常、無腸管粘連時,在腹腔鏡引導下分別于左右下腹部擠與髂前上棘連線中外1/3處穿刺,分別置入Trocar;如果盆腔粘連嚴重,可增加一個操作孔。術中先常規檢查子宮、附件,明確異位病灶大小、位置,與周圍臟器關系,鏡下觀察腸管表面、大網膜、腹膜、肝臟有無異位灶,松解卵巢與盆腔周圍組織的粘連,游離輸卵管周圍粘連,恢復卵巢、輸卵管正常的解剖關系。對宮骶韌帶周圍及盆底腹膜處表淺新鮮子宮內膜異位灶,用雙極電凝治療達到減滅病灶的目的。根據術中情況進行輸卵管成形術,年輕患者特別是有生育要求的要盡量保留雙側附件以及子宮,至少保留部分卵巢組織,若粘連嚴重可切除一側卵巢。開腹組采用腰硬聯合麻醉和/或全身麻醉,剖腹探查盆腔,視盆腔具體情況電灼異位灶,處理深部浸潤病灶,剔除卵巢子宮內膜異位囊腫,恢復卵巢及輸卵管的正常解剖位置,松解盆腔粘連,術區充分止血,對于要求生育者要實施輸卵管通液檢查。患者術后常規予以補液、預防感染等治療,出院前復查血常規、婦科超聲檢查,術后行常規病理檢查用來排除腫物惡變情況。
1.3觀察指標 觀察2組手術時間、術中出血量、術中輸液量、術后開始活動時間、肛門排氣時間、術后最高體溫、總住院時間、術后臨床相關并發癥發生情況、臨床癥狀改善情況、術后近期內月經改變率及疾病復發率。
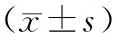
2 結 果
2.1組術中情況比較 腹腔鏡組手術時間明顯短于開腹組(P<0.05),術中出血量、術中輸液量明顯少于開腹組(P均<0.05)。見表1。
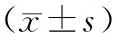
表1 2組術中情況比較
注:①與開腹組比較,P<0.05。
2.22組術后情況比較 腹腔鏡組術后開始活動時間、肛門排氣時間以及住院時間均短于開腹組(P均<0.05),2組術后平均體溫比較差異無統計學意義(P>0.05)。見表2。

表2 2組術后情況比較
注:①與開腹組比較,P<0.05。
2.32組術后并發癥發生情況比較 腹腔鏡組術后并發癥發生率明顯低于開腹組(P<0.05)。見表3。
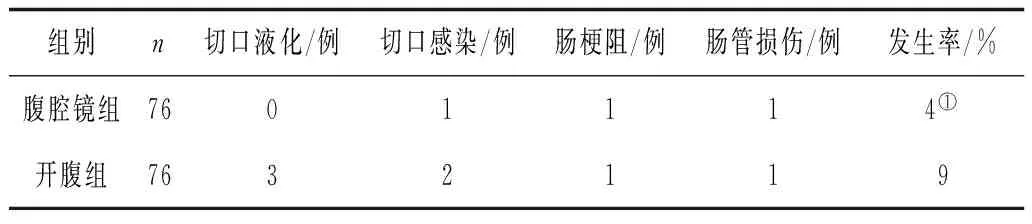
表3 2組術后并發癥發生情況比較
注:①與開腹組比較,P<0.05。
2.42組術后臨床癥狀改善情況比較 2組臨床癥狀緩解率比較差異無統計學意義(P>0.05)。見表4。

表4 2組術后臨床癥狀緩解情況比較 例(%)
2.52組月經改變及復發情況比較 2組月經改變率及復發率比較差異均無統計學意義(P均>0.05)。見表5。

表5 2組月經改變及復發情況比較 例(%)
3 討 論
子宮內膜異位癥是我國育齡期婦女常見的婦科疾病,具有患病時間長、患者臨床癥狀多樣、疼痛難忍以及經量改變等特點,而且容易引起不孕、不育,嚴重影響患者生活質量[3]。其機制研究一直是各科學者研究的熱點,目前仍未明確,主要有體腔上皮化生學說、誘導學說以及“在位內膜決定論”等理論。目前被認可并廣泛應用于臨床分型有四種:AGGL最新推出的表格評分系統、EFI分型、盆腔深部浸潤性子宮內膜異位癥分型以及rAFS分期[4]。但是由于異位內膜組織具有一定侵襲力,既能直接種植于盆腔內生長,又可通過血液或淋巴系統向遠處播散,導致臨床對于子宮內膜異位癥的治療效果不理想[5]。
異位內膜可產生前列腺素,同樣異位的內膜可以刺激腹膜的巨噬細胞加速前列腺素表達,前列腺素可提高芳香化酶活性,而雌激素又可間接使前列腺素合成增多,從而增加了組織局部雌激素、前列腺素的濃度[6]。前列腺素可以增加體內性代謝產物堆積,骨盆末梢神經的痛閾降低。同樣可以刺激子宮,引起子宮發生缺氧缺血改變,高濃度的前列腺素能使子宮螺旋小動脈收縮,引起使子宮血流量下降,腫瘤細胞因子也可通過刺激前列素合成酶的增加前列腺素的產生[7]。此外一些研究顯示肝素結合細胞因子、脂質載體蛋白、骨保護素、妊娠相關血漿蛋白A、TNF-ɑ、IL-6、IL-8等與子宮內膜異位癥患者臨床出現的疼痛相關[8]。
目前臨床對于子宮內膜異位癥的治療主要有藥物治療(西藥和中草藥)、手術治療等[9]。諾雷得、孕三稀酮、丹那唑等可以抑制異位內膜周期性增殖,臨床可以緩解癥狀,從而達到減輕疼痛、短期內抑制異位灶的目的,但是療效有待進一步提高。目前手術是主要的治療方法,手術治療原則是盡可能清除病灶,保留有生育意愿患者的生育功能,特別是注意恢復盆腹腔組織結構的正常解剖、生理環境,促進、改善生育功能,提高術后妊娠率,減少術后患者復發,而且要根據患者的具體情況、病變程度、個人要求、年齡、心理和生理需求來綜合選擇治療方法,即個體化治療[10]。手術方式有開腹手術和腹腔鏡手術兩種,開腹手術切口長,手術創傷大,由于損傷了腹壁神經、腹腔臟器、腹膜、肌肉,手術后疼痛劇烈,術后易發生盆腔粘連[11],或者使原來盆腔子宮內膜異位癥所致的盆腔粘連加重,而腹腔鏡手術創傷較少。本研究結果顯示,腹腔鏡組手術時間短于開腹組,術中出血量、輸液量少于開腹組,患者術后開始活動時間、肛門排氣時間以及住院時間均短于開腹組。
在臨床實際應用中,筆者認為進行腹腔鏡手術時應注意:①腹腔鏡設備優良程度、手術醫生的熟練程度、圍術期的處理以及助手的配合都是能否應用腹腔鏡治療的主要影響因素,所以要嚴格掌握腹腔鏡手術的適應證,此外要加強手術操作的學習和訓練,做到熟能生巧,積累豐富的臨床經驗;②探查時要按照一定的順序仔細觀察,防止遺漏病變部位,完全松解盆腔粘連,恢復卵巢、輸卵管正常的解剖關系,恢復子宮正常位置,并疏通輸卵管遠端梗阻[12];③由于根治性手術手術范圍較廣,效果優于其他術式,但是僅僅適用于病情較嚴重,保守性手術失敗以及年齡偏大患者,而且手術后要防止更年期綜合征出現;④卵巢囊腫剝除術需要電凝、電切組織時要盡量保留組織,盡可能地減少正常卵巢組織的丟失,注意雙極電凝時局部溫度過高導致卵巢組織過度凝固[13];⑤腹腔鏡手術對于位于腹膜下的深部浸潤病灶觀察判斷其深度及范圍較困難,行腹腔鏡探查時要仔細檢查,發現雙側附件區增厚、宮骶韌帶增粗等情況要特別注意子宮內膜異位癥的存在。
綜上所述,腹腔鏡治療子宮內膜異位癥可以明顯緩解患者臨床癥狀,也降低了短期再次手術的風險,具有良好的臨床應用價值。本研究中存在樣本量較小,缺乏關于手術對卵巢儲備功能影響以及患者術后生活質量的研究,期待有更深入的研究來實現其更有效、更簡單的治療辦法。
[1] 李焱,張震宇,劉崇東. 子宮內膜異位癥合并不孕患者腹腔鏡術后藥物治療妊娠結局分析[J]. 實用婦產科雜志,2015,31(1): 53-56
[2] 李慶芬,佟玉濤. 腹腔鏡診治盆腔子宮內膜異位癥及不孕癥療效觀察[J]. 現代中西醫結合雜志,2013,22(8):825-827
[3] 趙文龍,張信美. 促性腺激素釋放激素激動劑治療腹腔鏡下保守手術后中重度子宮內膜異位癥效果觀察[J]. 中國現代醫生,2014,52(13):68-70;73
[4] 王彧,范可心. 腹腔鏡手術與開腹手術治療子宮內膜異位癥性不孕的療效比較[J]. 中國婦幼保健,2014,29(4):630-632
[5] 郭祥翠,王倩青,宋艷品. 腹腔鏡保守手術聯合戈舍瑞林治療Ⅲ/Ⅳ期子宮內膜異位癥療效分析[J]. 中國婦幼保健,2014,29(3):468-470
[6] 汪賽萍,方小青. 歐萍曲普瑞林聯合腹腔鏡治療輕度子宮內膜異位癥合并不孕療效觀察[J]. 中國藥師,2014,17(6):995-997
[7] 李培源. 腹腔鏡與開腹手術治療卵巢子宮內膜異位囊腫的治療效果比較[J]. 微創醫學,2014,9(1):121-122
[8] 溫彥靜,王彥花,王秀平,等. 子宮內膜異位癥不孕患者血清IL-6及TNF-α水平變化研究[J]. 現代中西醫結合雜志,2014,23(14):1542-1544
[9] 李杏杏,萬貴平. 中藥治療子宮內膜異位癥作用機制的研究進展[J]. 現代中西醫結合雜志,2015,24(2):210-213
[10] 王洋,馬彩虹,喬杰,等. 子宮內膜異位癥合并內膜息肉宮、腹腔鏡聯合手術后的自然妊娠結局[J]. 中國微創外科雜志,2014,14(3): 207-211
[11] 王曉菊. 腹腔鏡與開腹手術治療卵巢子宮內膜異位囊腫的對比研究[J]. 中國藥物與臨床,2014,14(3):360-361
[12] 蒲玉華. 腹腔鏡手術治療子宮內膜異位癥不孕效果分析[J]. 中國醫藥,2014,9(5):716-718
[13] 付文愛. 腹腔鏡和開腹手術治療卵巢子宮內膜異位囊腫的效果對比分析[J]. 中國當代醫藥,2014,21(20):56-57;60
10.3969/j.issn.1008-8849.2015.32.018
R711.71
B
1008-8849(2015)32-3585-03
2015-02-12

