雙側髂內動脈球囊阻斷在12例兇險型前置胎盤的臨床應用
李科珍,楊奕梅,孫 宇,宋 英
(昆明市婦幼保健院 產科,云南 昆明 650031)
兇險型前置胎盤(pernicious placenta previa,PPP)的概念在1993年由Chattopadhyay等[1]于歐洲婦產科及生殖生物學雜志首次提出,其定義為:既往剖宮產史孕婦,此次妊娠為前置胎盤且胎盤附著于前壁子宮瘢痕處,伴或不伴有胎盤植入。近年來,隨著剖宮產率的上升,兇險型前置胎盤的發生率也相應上升,其主要表現為高胎盤植入率及產后大出血率,可導致產婦子宮切除甚至死亡,直接威脅著母嬰安全。隨著放射血管介入治療在婦產科的廣泛應用,經導管動脈栓塞術為治療難治性產后出血,開辟了一條新的途徑,為挽救產婦生命,保全子宮,改善患者生活質量作出了里程碑式的貢獻。本院自2012年采用雙側髂內動脈臨時性球囊置入術,治療兇險型前置胎盤12例,均取得了良好效果,現分析報道如下。
資料與方法 一、一般資料 2012年11月-2014年6月我院產科收治兇險型前置胎盤患者12例,患者年齡23~38歲,平均年齡29.3歲,孕周32~39周,平均孕周為35+4周,均有一次剖宮產史。
二、方法 1.術前準備:⑴術前對兇險型前置胎盤孕婦進行全面評估,包括B超及磁共振判斷胎盤位置,進一步了解胎盤植入的狀況,確定子宮切口位置。提示膀胱植入可能者,剖宮產術前行膀胱鏡檢查,視情況放置輸尿管支架。其他圍手術期管理包括:多學科(產科、新生兒科、婦科、泌尿外科、介入科、輸血科、麻醉科等)術前及術中會診。⑵充分的病情告知。⑶準備充足血源。⑷中心靜脈置管。
2.本研究中6例患者因考慮胎盤植入嚴重,對周圍臟器損傷,有可能切除子宮,術前放入輸尿管支架。12例剖宮產均采用雙側髂內動脈臨時性球囊阻斷術,剖宮產即刻髂內動脈栓塞治療8例,4例術前做好切除子宮準備,故未做栓塞。5例患者切除子宮。介入方法:介入科醫師自股動脈將帶球囊導管插至髂內動脈前干備用。麻醉成功后,產科醫生切開子宮取出胎兒時同時給予充液阻斷髂內血流,球囊注液后,分別給予雙側球囊導管造影管內注入預先準備好的明膠海綿懸濁液,阻斷髂內動脈,結合局部縫扎、宮腔填塞等進行止血。雙側髂內動脈栓塞術主要阻斷子宮動脈血流,因植入嚴重,做子宮切除術,術中行子宮動脈結扎,故不做髂內動脈栓塞。
3.術后護理 按剖宮產及產后出血常規護理;雙側髂內動脈臨時性球囊置入術或雙側髂內動脈栓塞術者,術后置管處加壓包扎12h,雙下肢制動24h;觀察足背動脈搏動及雙足皮溫;預防及監測相應并發癥的發生。
結 果 本組12例分娩前均經彩超診斷前置胎盤并附著于剖宮產瘢痕處。入院后均行剖宮產結束妊娠,術前均大量備血。6例術前放入輸尿管支架。12例均采用放射性介入治療,術中發現中央型胎盤10例,邊緣型2例。胎盤植入4例。其中5例患者切除子宮,7例保留子宮,4例宮腔填塞紗條。術中出血量500~4800ml,平均2041ml。9例發生產后出血,8例輸血。有一例雙側髂內動脈栓塞+宮腔填塞紗條保守治療無效,二次開腹行子宮全切術。新生兒出生體重1750~3000g,平均體重2600g,新生兒輕度窒息1例,無孕產婦及新生兒死亡。具體資料見附表。
討 論 一、兇險型前置胎盤發生胎盤植入的病因:病因尚不清楚,一般認為蛻膜發育不良及過度的滋養細胞侵襲是其發生的原因,可能與胎盤絨毛組織侵襲能力與蛻膜組織之間的平衡失調有關。剖宮產可致子宮內膜受損、切口處瘢痕愈合不良。再次妊娠時,因子宮瘢痕處組織結構改變使蛻膜發育不良,胎盤絨毛容易植入子宮肌層。有關文獻報道[2,3],有1次剖宮產史發生率為14%~24%,有2次剖宮產史為23%~40%,有3次剖宮產史為35%~50%,甚至有部分胎盤植入膀胱。對植入性兇險型前置胎盤處理較為棘手,即使歐美發達國家也強調及時將患者轉至綜合實力強,具備高素質醫療團隊及高水平NICU的醫療中心治療。
二、兇險型前置胎盤的診斷:產前診斷主要依靠彩色超聲多普勒。對既往有剖宮產史孕28周后彩超發現前置胎盤附著于剖宮史疤痕處即可診斷,一經診斷,即要明確是否有胎盤植入。胎盤植入彩色多普勒超聲圖像特征:胎盤后間隙消失,胎盤中血竇豐富,血流湍急累及肌層。胎盤種植后的血管直接位于胎盤之下,部分區域子宮肌層缺失甚至完全中斷[4]。彩超在我國已經得到廣泛應用,因其技術可靠,價格實惠,已經成為兇險型前置胎盤的首選診斷方法。而MRI由于其儀器復雜、費用昂貴、檢查所需時間長,臨床并未廣泛用于兇險型前置胎盤的診斷。對于少數彩超確診有困難的病例,可選擇MRI進行補充。兇險型前置胎盤患者大多數表現為孕中晚期無痛性陰道出血,是否伴有胎盤植入無特異性臨床表現。故對該病的臨床判斷,臨床經驗與警惕性非常重要。對于既往有剖宮產病史,尤其多次剖宮產病史,孕中晚期無痛性陰道出血的患者應警惕植入性兇險型前置胎盤的可能。
三、兇險型前置胎盤的處理:文獻報道,前置胎盤胎伴胎盤植入患者,圍產期子宮切除率為66%[1]。本院12例中5例行子宮切除可見其對孕婦的危害性,平均陰道出血量約為2041ml。植入性兇險型前置胎盤均采用剖宮產終止妊娠,原則上最好是擇期手術,盡量避免急診手術。術中可能出現的嚴重出血及并發癥需備充足的血源及多個科室的協助。近年來采用放射介入治療,一定程度上減少了產后出血量及子宮切除率。介入導管下行盆腔血管栓塞術越來越多應用于產科大出血。且栓塞劑選擇為明膠海綿懸濁液,此栓塞劑為短期栓塞劑,自栓塞起第3日開始吸收,最長為90d內完全吸收,血管重新復通,恢復對子宮的血供和卵巢動脈側支循環,不影響今后的生育功能[5]。但即使有介入治療手段,對大面積穿透性植入胎盤也不宜保留子宮,術中出血多,應及時果斷切除子宮[6]。
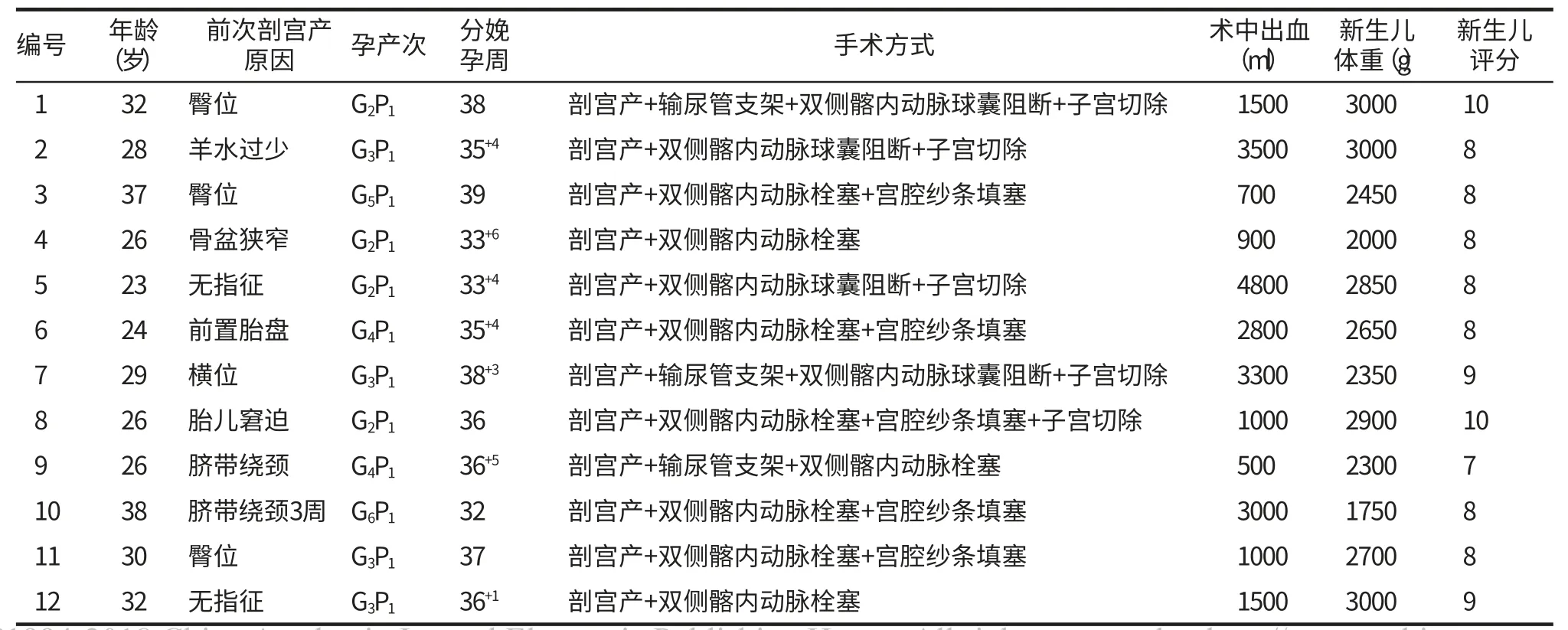
附表 12例兇險型前置胎盤患者的臨床資料
總之,雙側髂內動脈球囊阻斷聯合剖宮產即刻動脈栓塞治療,為兇險型前置胎盤合并胎盤植入患者最大限度的減少出血并保全子宮提供了一種安全的新選擇。同時提高產科質量,嚴格掌握剖宮產指征,降低剖宮產率,可從源頭上減少兇險型前置胎盤的發生。
[1]CHATTOPADHYAY SK,KHARIF H,SHERBEENI MM.Placenta previa and accreta after previous caesarean section[J].Eur J Obstet Gynecol Reprod Biol,1993,52(3):151-156.
[2]MILLERDA,CHOLLETJA,GOODWINTM.Clinical risk factors for placenta previa-placenta accreta[J].Am JObstet Gynecol,1997,177(1):210-214.
[3]鄭美云.剖宮產次數與前置胎盤、胎盤植入相關因素分析[J].中國臨床醫學,2003,10(3):299-300.
[4]劉興會,姚強.兇險型前置胎盤的診斷及處理[J].中國實用婦科與產科雜志,2011,27(002):85-89.
[5]GALA G,CHABROTP,CASSAGNES L,et al.Menses recovery and fertility after artery embolization for PPH:a single-center retrospective observational study[J].Eur Radiol,2009,19(2):481-487.
[6]戴建榮,陶建英,侯順玉.孕晚期股動脈預置管動脈栓塞治療兇險型前置胎盤合并胎盤植入4例[J].實用婦產科雜志,2011,27(5):388-390.

