BAL聯合NIPPV治療COPD合并Ⅱ型呼吸衰竭臨床觀察*
劉海春,王海波,王振青,武 棟
(河北省張家口市傳染病醫院呼吸科,河北 張家口 075000)
COPD是呼吸系統常見疾病,多發生于老年患者,病情發展至后期常合并II型呼吸衰竭,是患者病情加重及死亡的重要原因[1]。COPD的主要病理生理學特征改變表現為慢性持續性氣道炎癥和不完全可逆性氣流受限,病情嚴重時,可導致肺功能喪失,對患者的健康及生活質量影響嚴重[2]。傳統的保守治療療效不佳,有創機械通氣療效較好,但對患者損傷大、并發癥多,在臨床應用受到一定程度限制[3]。有研究表明,BAL聯合NIPPV可迅速緩解COPD合并II型呼吸衰竭患者的臨床癥狀,提高PaO2,緩解氣道阻塞,改善通氣,療效顯著[4]。筆者為觀察 BAL聯合 NIPPV對COPD合并II型呼吸衰竭的治療效果,選取我院2011年1月至2013年1月間收治的COPD合并II型呼吸衰竭的患者,給予BAL聯合NIPPV治療,取得良好療效,結果報道如下。
1 資料與方法
1.1 臨床資料:選取我中心2011年1月至2013年1月間出診送到同一家醫院且收治的COPD合并II型呼吸衰竭的患者86例,其中男66例,女20例,年齡56-82歲,平均(64.5±3.9)歲,COPD 病程6-17 年,平均(13.9±4.4)年。所有患者診斷均符合中華醫學會《慢性阻塞性肺疾病診治指南的》[5]診斷標準,II型呼吸衰竭診斷標準[6]:血氣指標 7.20<pH<7.45,PaCO2>50mmH,低氧合并高碳酸血癥(呼酸代償或失代償),經無創正壓通氣治療2h后,血氣指標無明顯改善。排除呼吸停止需氣管插管患者,排除煩躁、譫妄,氣道、面部畸形、嚴重的心律失常及肝腎功能衰竭患者。
1.2 方法:106例患者隨機分為觀察組與對照組,各53例,兩組患者均給予內科常規綜合治療,包括抗廣譜抗生素應用,支氣管擴張劑、祛痰劑、糖皮質激素及營養支持及糾正水電解質、正酸堿紊亂等治療。觀察組在常規治療的基礎上,采用BAL聯合NIPPV治療,本組患者根據患者耐受程度,30min調整吸氣壓,每次增加 2cmH2O,呼氣壓作為呼氣末正壓,初始從4cmH2O開始,可很根據患者氧合狀況調節。本組患者在在保證氧合的同時,采用FUJINON EB-270S電子支氣管鏡及配套附件進行BAL治療,灌洗前肌注654-2,用2%利多卡因局部射流霧化麻醉,灌洗液采用25-30℃的生理鹽水,每段灌洗約3-5mL,總量限制在100mL,灌洗后立即將灌洗液吸出,治療過程中監測血氧飽和度,SaO2>90%可以進行灌洗,<70%停止治療,并給予無創通氣,待SaO2恢復,根據需要再次治療。從首次調節呼吸機后開始監測血氣及血液動力學指標變化,分別于2h、4h、8h、24h采集血氣標本,了解血氣指標變化。
1.3 觀察標準:對比兩組患者心率、平均動脈壓、APACHE II評分、血氣指標變化及不良反應發生情況。
1.4 統計學處理:本研究資料采用SPSS13.0軟件進行分析,計量資料采用均數±標準差(±s)表示,組間比較采用t檢驗,計數資料以百分率表示,采用秩和檢驗,P<0.05為有差異有統計學意義。
2 結果
2.1 兩組患者心率、平均動脈壓、APACHE I評分比較:兩組患者各時間點心率、平均動脈壓比較無統計學差異(P>0.05),兩組患者治療 12h、24h后 APACHE II評分均較治療前顯著下降,治療前后比較差異有統計學意義(P<0.05);觀察組治療 12h、24h后,APACHE II評分下降幅度較對照組更為顯著,組間比較差異有統計學意義(P<0.05),結果見表1。

表1 兩組患者心率、呼吸、平均動脈壓、APACHE II評分比較
2.2 兩組患者治療后各時間點血氣指標比較:觀察組患者治療4h后pH值顯著升高,且較對照組更為顯著(P<0.05),PaCO2降低亦較對照組更為明顯,組間比較差異有統計學意義(P<0.05);觀察組患者治療24h、48h后,PaO2較對照組顯著升高,組間比較差異有統計學意義(P<0.05),結果見表2。
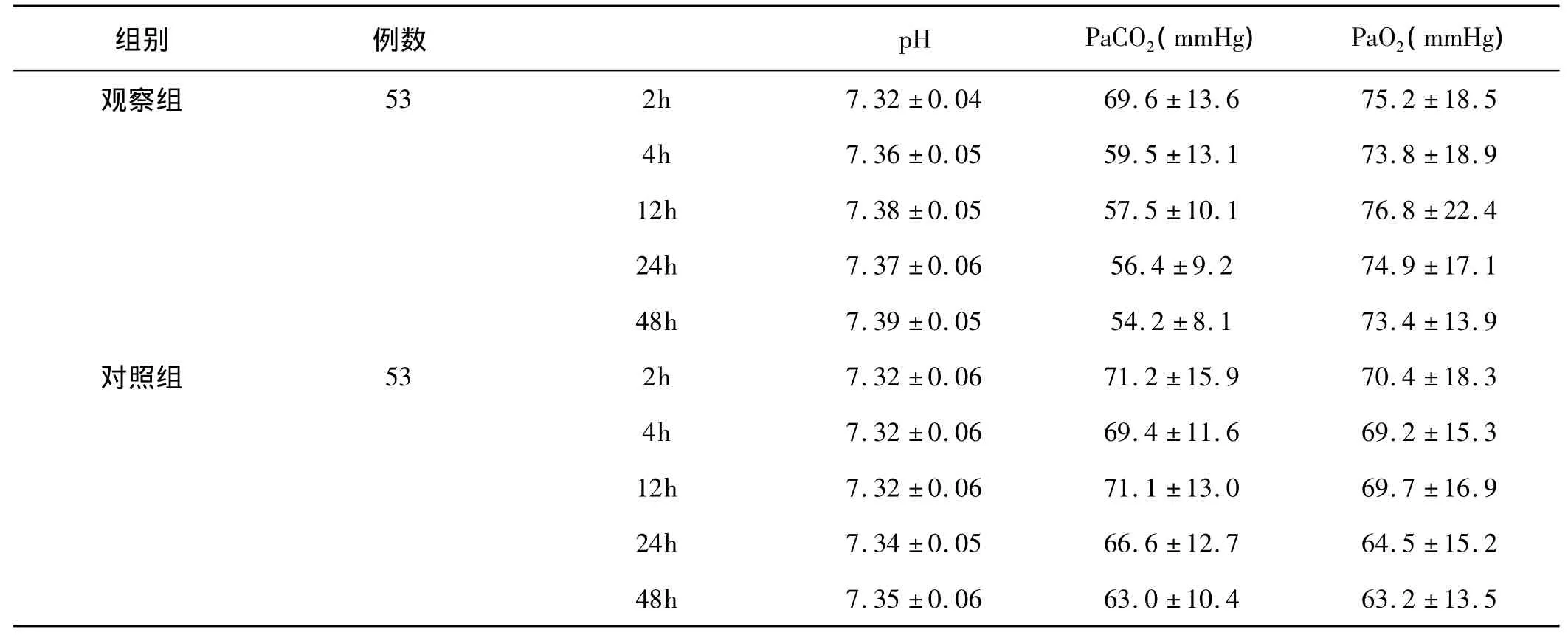
表2 兩組患者治療后各時間點血氣指標變化比較
2.3 不良反應:觀察組患者腹脹2例,口鼻干燥2例,瞼結膜炎2例,心律失常4例,不良反應發生數為10例(18.7%);對照組患者發生腹脹10例,口鼻干燥8例,瞼結膜炎12例,心律失常4例,不良反應發生例數為34例(64.2%);觀察組不良反應發生率低于對照組,組間比較差異有統計學意義(P<0.05)。
3 討論
COPD是呼吸系統多發病,隨著病情進展,患者通氣功能障礙加重,最終可導致呼吸衰竭發生,其中以Ⅱ型呼吸衰竭最為多見[7]。患者多表現為通氣功能減低、低氧血癥及CO2潴留,如不及時治療,易導致多臟器功能障礙,危及患者生命[8]。傳統保守藥物治療效果欠佳,搶救時多需要機械通氣治療。有創機械通氣療效確切,但因治療過程中需建立人工氣道,對患者創傷較大,并發癥多,且易造成呼吸機依賴,臨床應用受到一定限制[9]。
有研究表明,NIPPV具有無創、患者耐受性好、并發癥少等優點,已經廣泛應用于COPD合并呼吸衰竭的治療。NIPPV作用機制主要是在吸氣時給予壓力支持,從而克服氣道高阻力,降低CO2產生量,且在呼氣時又能給予對抗內源性呼氣末正壓的呼氣末正壓,以改變小氣道壓點前移位置,起到擴張支氣管作用,減少呼吸做功,改善患者通氣和通氣血流比例。有研究認為[10],氣道分泌物多少是 NIPPV治療成敗的獨立影響因素。因NIPPV不需建立人工氣道,無法有效引流呼吸道分泌物,易導致部分患者形成痰栓堵塞氣道導致NIPPV治療失敗。BAL是采用無菌加溫的生理鹽水,經纖維支氣管鏡鏡下反復灌洗,對病灶部位可直視觀察,并通過灌洗使痰栓軟化,并直接吸引出,有利于迅速、準確清理支氣管內分泌物,去除呼吸道阻塞,改善通氣。因此,BAL聯合NIPPV治療COPD合并II型呼吸衰竭更具優勢。本研究中,筆者采用BAL聯合NIPPV對COPD合并II型呼吸衰竭患者進行治療,結果顯示,觀察組患者治療4h后pH值顯著升高,且較對照組升高顯著,PaCO2、PaO2改善均較對照組更為顯著(P<0.05)。且觀察組患者治療后APACHE II評分下降幅度較對照組明顯,且不良反應發生率顯著低于對照組,證明BAL聯合NIPPV治療COPD合并II型呼吸衰竭,可以迅速促進CO2排出,提高患者PaO2,改善患者通氣,且同時還可以降低氣管插管率,減少無創正壓通氣的不良反應。
[1] 李正興,蔣國強.無創正壓通氣治療COPD并呼吸衰竭的臨床療效[J].當代醫學,2013,19(5):11-12.
[2] 賈琦,徐慧,趙琳娜.無創正壓通氣在老年慢性肺疾病合并急性衰竭中的作用[J].心肺血管病雜志,2012,31(6):687-689.
[3] 趙亞麗,鐘鳴,周妍.不同呼吸模式無創通氣治療COPD合并Ⅱ型呼吸衰竭的療效觀察[J].中國醫刊,2010,45(8):43-44.
[4] Osman LM,Ayres JG,Garden C,et al.A randomised trial of home energy efficiency improvement in the homes of elderly COPD patients[J].Eur Respir,2010,35(2):303-309.
[5] 黃滔,李臣.無創正壓通氣聯合舒利迭治療COPD急性加重期療效觀察[J].臨床肺科雜志,2011,16(4):509-511.
[6] Young J,Donahue M,Farquhar M,et al.Attitudes to using opioids to treat dyspnea in advanced COPD:A qualitative study of family physicians and respiratory therapists[J].Can Fam Physician,2012,58(7):e401-407.
[7] 劉培俊,何先弟,吳曉飛.肺保護性通氣治療急性呼吸窘迫綜合征的進展[J].中華全科醫學,2014,12(1):117-119
[8] 林志國.無創正壓通氣治療慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭患者的療效[J].中國老年學雜志,2012,32(3):621-622.
[9] 楊異,唐映華,銀聯立,等.3個項目在呼吸衰竭危重程度及預后中的診斷價值[J].檢驗醫學與臨床,2013,10(9):1130-1131.
[10] 黃勉.BiPAP呼吸機治療慢性阻塞性肺疾病急性加重期合并Ⅱ型呼吸衰竭的臨床觀察[J].臨床和實驗醫學,2013,12(21):1748-1750.

