甲基潑尼松龍聯合地塞米松治療急性脊髓炎的臨床療效觀察*
毛元潮 曹銘華 江順福
急性脊髓炎是指非特異性感染后引發脊髓急性進行性炎性脫髓鞘病變或壞死,導致急性橫貫性脊髓損害,臨床表現為脊髓損害節段以下的肢體癱瘓、感覺功能減退、膀胱直腸功能障礙,給患者和家屬造成嚴重的心理和經濟負擔[1-2]。臨床治療以快速緩解肢體運動能力及括約肌功能為主,傳統治療應用地塞米松靜脈注射,藥物見效慢、療效差且副作用大,隨著現代醫學技術的快速發展,甲基潑尼松龍沖擊治療在臨床應用廣泛[3-5]。本研究通過探討甲基潑尼松龍聯合地塞米松治療急性脊髓炎的臨床療效,旨在為促進患者快速恢復、提高治療效率提供理論依據。
1 資料與方法
1.1 一般資料 選擇2014年1月-2015年1月在本院接受治療的急性脊髓炎患者140例,隨機平均分成研究組和對照組,每組各70例。其中研究組男37例,女33例;年齡22~67歲,平均(38.42±1.02)歲;發病到確診時間為2~6 d,平均(3.01±0.44)d。對照組男36例,女34例;年齡20~68歲,平均(39.37±1.05)歲;發病到確診時間為1~6 d,平均(2.93±0.48)d。經脊髓MRI顯示病變位置為頸髓65例,胸髓48例,頸胸髓均受累27例。所有患者均符合急性脊髓炎的臨床診斷標準,均有上呼吸道或消化道感染史,發病迅速,出現脊髓橫貫性癥狀,病灶在頸髓者表現為四肢癱瘓,腦脊液檢查早期多正常或輕度細胞增高,晚期或有蛋白增高。排除腦組織、視神經或周圍神經損害患者,排除由代謝性、血管性、壓迫性或放射性等因素引起脊髓炎患者,同時排除合并糖尿病、高血壓等不宜使用激素治療的患者。兩組的性別、年齡、病情等一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法 兩組患者入院后均給予B族維生素、活血化瘀類藥物、脫水類藥物等,達到促進神經功能恢復的目的,同時及時應用質子泵抑制劑、鈣制劑、鉀制劑等藥物預防激素治療中的不良反應[6-7]。在治療過程中可根據患者身體條件適當給予抗生素預防和治療泌尿系感染、呼吸道感染等,對于嚴重呼吸困難患者應及時給予氣管切開并保持呼吸道通暢;對于尿潴留患者,應留置導尿管,每3小時開放1次,并用0.1%呋喃西林或3%硼酸液徹底清潔沖洗膀胱2次/d[8]。在治療過程中還應給予胃黏膜保護劑,減少對胃黏膜損傷,同時護理人員應加強護理,鼓勵和指導患者進行早期康復訓練,防止壓瘡等并發癥的發生[9]。(1)對照組:應用甲基潑尼松龍治療,將1000 mg甲基潑尼松龍(美國輝瑞制藥有限公司,國藥準字H20130303,規格:500 mg/支),加入9%葡萄糖500 mL,靜脈緩慢注射,注射3 d后甲基潑尼松龍藥量減半[10]。減至60 mg時可改為口服醋酸潑尼松片(萬邦德制藥集團股份有限公司,國藥準字H13022228,規格:5 mg/片),2片/次,6次/d,減少4片/周,緩慢減量至患者好轉停藥為止[11]。(2)研究組:在對照組治療基礎上結合地塞米松治療,給患者行腰椎穿刺術,鞘內注射5 mg地塞米松(天津金耀藥業有限公司,國藥準字:H12020514,規格:5 mg/支),每3~5天注射1次,5 mg/次[12]。兩組的治療時間均為21 d。
1.3 觀察指標 比較兩組的肌力改善2級時間、下地行走時間、括約肌功能恢復時間;記錄治療前后運動功能、感知功能、痛覺、觸覺ASIA評分;并統計治療有效率、不良反應率及并發癥率。
1.4 療效判定標準 應用美國脊髓損傷學會制定的ASIA評分標準進行運動功能、感知功能、觸覺、痛覺進行評分。痊愈:治療后癱瘓患者能獨立行走,大小便功能完全恢復;顯效:癱瘓患者恢復到持物行走,大小便功能基本正常;有效:經治療后患者肌力和膀胱功能有好轉,但仍不能行走或自行小便;無效:治療后無行動無變化,甚至加重[13]。治療有效率=(痊愈例數+顯效例數+有效例數)/總例數×100%。
1.5 統計學處理 使用SPSS 16.0軟件進行統計學處理,計量資料采用(s)表示,比較采用t檢驗,計數資料采用 字2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組的肌力改善2級時間、下地行走時間、括約肌功能恢復時間比較 研究組的肌力改善2級時間、下地行走時間、括約肌功能恢復時間均短于對照組,兩組比較差異均有統計學意義(P<0.05),見表1。
表1 兩組的肌力改善2級時間、下地行走時間、括約肌功能恢復時間比較(s) d

表1 兩組的肌力改善2級時間、下地行走時間、括約肌功能恢復時間比較(s) d
*與對照組比較,P<0.05
?
2.2 兩組治療前后的運動功能、感知功能、痛覺、觸覺ASIA評分比較 治療后,研究組的運動功能評分、感知功能評分、痛覺評分、觸覺評分均顯著優于對照組,兩組比較差異均有統計學意義(P<0.05),見表2。
2.3 兩組的治療有效率、不良反應發生率及并發癥發生率比較 研究組的治療有效率為94.29%,顯著優于對照組的78.57%,兩組比較差異有統計學意義(P<0.05)。兩組的不良反應發生率、并發癥發生率比較差異無統計學意義(P>0.05),見表3。
表2 兩組治療前后的運動功能、感知功能、痛覺、觸覺ASIA評分比較(s) 分
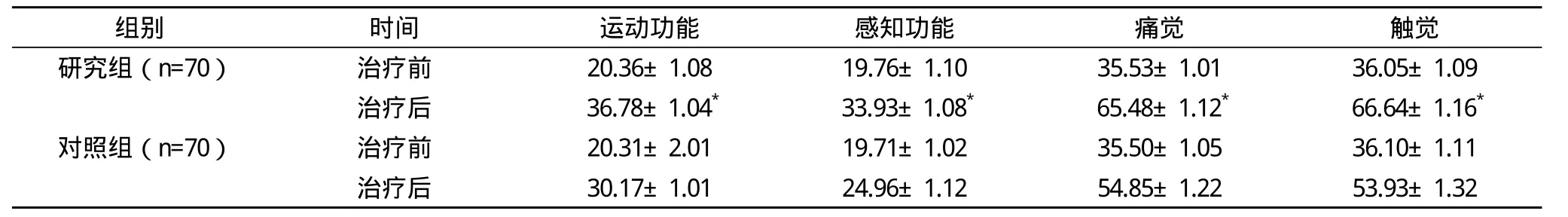
表2 兩組治療前后的運動功能、感知功能、痛覺、觸覺ASIA評分比較(s) 分
*與對照組比較,P<0.05
?

表3 兩組的治療有效率、不良反應發生率及并發癥發生率比較 例(%)
3 討論
急性脊髓炎各種非特異性感染后引發自身免疫炎癥反應,病理改變主要表現為淋巴細胞和漿細胞為主的炎性細胞浸潤,髓鞘腫脹、脫失及軸索變性[14-15]。目前臨床發病率較低,但是疾病在各年齡段均可發病,且脊髓病變導致患者下肢體無力、膀胱直腸功能障礙,嚴重降低患者的生活質量甚至威脅患者生命安全[16-17]。現階段對急性脊髓炎的病因研究尚無明確定論,因此臨床治療無針對性特效藥物,患者預后差且致殘率高[8]。現階段的主要治療方法是在保護腦神經的基礎上給予對癥治療,以提高神經功能及肢體運動能力的恢復[18]。
地塞米松與甲基潑尼松龍均為糖皮質激素類藥物,地塞米松治療時間較長,神經功能缺損恢復慢,肢體癱瘓或膀胱直腸功能障礙等后遺癥較多,治療效果較差[19-20]。甲基潑尼松龍是人工合成的中效糖皮質激素,具有起效快,直接作用于靶細胞發揮抗炎、免疫抑制、并發癥少等優點,同時藥物有效濃度高,能有效減輕脊髓水腫,抑制脂質過氧化反應,促進神經功能恢復[21-22]。本研究通過探討甲基潑尼松龍聯合地塞米松治療急性脊髓炎的臨床療效,結果表明研究組的肌力改善2級時間、下地行走時間、括約肌功能恢復時間均短于對照組,兩組比較差異均有統計學意義(P<0.05),表明聯合用藥能快速促進神經功能恢復。研究組治療后的運動功能、感知功能、痛覺、觸覺評分均顯著優于對照組,兩組比較差異均有統計學意義(P<0.05),表明藥物聯合可以顯著提高神經功能恢復效果。同時研究組的治療有效率為94.29%顯著優于對照組的78.57%,兩組比較差異有統計學意義(P<0.05)。
綜上所述甲基潑尼松龍聯合地塞米松治療急性脊髓炎可以顯著快速促進神經功能恢復并提高治療有效率,是一種安全高效的治療方式,值得臨床推廣應用。
[1]雷晶,馬建華,張洋.甲基強的松龍治療急性脊髓炎臨床療效評價[J].新疆醫學,2011,41(9):12-14.
[2]謝均.72例急性脊髓炎患者的臨床特征及甲基潑尼松龍治療效果分析[J].海峽藥學,2012,24(4):205-207.
[3]趙麗春.急性脊髓炎的臨床特征和激素治療效果觀察[J].中國醫藥指南,2013,11(30):141-143.
[4] Jeffery D R,Mandler R N,Davis L E.Transverse myelitis.Retrospective analysis of 33 cases, with differentiation of cases associated with multiple sclerosis and parainfectious events[J].Archives of Neurology,2013,50(5):532-535.
[5] Scotti G, Gerevini S.Diagnosis and differential diagnosis of acute transverse myelopathy.The role of neuroradiological investigations and review of the literature[J].Neurol Sci,2011,22(2):S69-73.
[6]張軼凡.甲潑尼龍聯合免疫球蛋白治療58例急性脊髓炎的臨床觀察[J].中國傷殘醫學,2013,21(12):160-161.
[7]孫光明.甲潑尼龍輔助治療急性脊髓炎的臨床效果分析[J].中國實用醫藥,2014,9(22):168-169.
[8] Souverein P C,Berard A,Van Staa T P,et al.Use of oral glucocorticoids and risk of cardiovascular and cerebrovascular disease in a population based case-control study[J].Heart,2012,90(8):859-865.
[9] Pavlou E,Gkampeta A,Kouskouras K,et al.Idiopathic acute transverse myelitis:complete recovery after intravenous immunoglobulin[J].Hippokratia,2012,16(3):283-285.
[10]周玉林.鞘內注入大劑量地塞米松治療急性脊髓炎療效觀察[J].中國實用神經疾病雜志,2011,14(19):84.
[11]張偉娟,陳朝進.甲潑尼龍沖擊療法輔治急性脊髓炎的療效分析[J].臨床合理用藥雜志,2013,6(7):65.
[12] Kovacs B,Lafferty T L,Brent L H,et al.Transverse myelopathy in systemic lupus erythematosus: an analysis of 14 cases and review of the literature[J].Annals of the Rheumatic Diseases,2011,59(2):120-124.
[13]麥建暉.甲基強的松龍沖擊治療急性脊髓炎的療效觀察[J].中國醫學工程,2013,12(3):87.
[14] Melikyan G,Abdelrahman M H,Suoza A D,et al.Transverse myelitis associated with anti-Ro (SSA) autoantibodies: a record of two cases[J].Case Rep Rheumatol,2012,13(4):57-58.
[15]張麗,張平.大劑量甲基潑尼松龍沖擊治療急性脊髓炎15例療效觀察[J].山西醫藥雜志,2003,32(5):500-501.
[16] Awad A,Stü ve O.Idiopathic transverse myelitis and neuromyelitis optica: clinical profiles,pathophysiology and therapeutic choices[J].Curr Neuropharmacol,2011,9(3):417-428.
[17]王加璐,張朝東.急性脊髓炎激素治療的早期療效分析[J].中風與神經疾病雜志,2010,27(3):253-256.
[18]杜磊,郭雪冰,張小寧.63例急性脊髓炎臨床特征與激素治療療效分析[J].新疆醫科大學學報,2010,33(7):806-808.
[19]孫偉,馮洪山.大劑量甲基強的松龍治療急性脊髓炎的臨床觀察[J].醫學信息:上旬刊,2008,21(9):1606-1607.
[20]趙志斌,李鳳昌.大劑量甲基強松龍合用丙種球蛋白治療急性脊髓炎臨床分析[J].中國實用醫藥,2010,5(8):136-137.
[21]朱蘊光,劉玉珍.大劑量甲基強的松龍治療急性脊髓炎的臨床觀察[J].臨床醫學,2007,27(8):37-38.
[22]王海濤,楊明娟,劉徳先.丙種球蛋白與甲基強的松龍聯合短程治療急性脊髓炎療效分析[J].醫學理論與實踐,2009,22(6):658-659.

