傷口分泌物中分離的1084株病原菌種類及耐藥性研究
何宇佳,蔡敏琪,陸慧梅,李漢章,孟 鋮,農樹紅
隨著交通事故和意外事件的頻發,各種有創的損傷增加。而傷口直接暴露未行及時有效的處理,增加了創口混合感染機會,給臨床治療增加難度。本研究對我院近兩年來的傷口分泌物標本進行回顧性分析,以了解本地區傷口分泌物細菌譜的構成和耐藥情況,為臨床醫生對傷口感染的處置用藥提供依據。
1 材料與方法
1.1 標本來源 收集本院各臨床科室2012年1月~2014年9月送檢的傷口分泌物標本進行檢測,同一患者不同部位檢出同一種細菌只統計第1次檢測結果。
1.2 儀器與試劑 采用黑馬Bact-IST微生物藥敏分析系統(珠海黑馬生物有限公司),生化藥敏鑒定板由珠海市迪尓生物工程有限公司提供;藥敏紙片由杭州天和生物有限公司提供;質控菌株大腸桿菌(ATCC25922)、銅綠假單胞(ATCC25923)、金黃色葡萄球菌(ATCC27853)由云南省臨床檢驗中心提供。
1.3 方法 標本留取、接種和鑒定按照《全國臨床檢驗操作規程》[1]執行。采用迪爾公司生產的細菌鑒定及藥敏檢測系統進行細菌鑒定及藥敏試驗。超廣譜內酰胺酶(ESBLs)和耐甲氧西林金黃色葡萄球菌(MRSA)根據CLSI推薦的雙紙片協同法進行判定。
2 結果
2.1 傷口分泌物標本檢測結果 2012年1月~2014年9月收到臨床送檢傷口分泌物標本1817份,其中陽性標本 1017 份(56.0%,1017/1817)。在1017份陽性標本中,共分離出病原菌1087株,其中947份樣本為單一感染 (93.1%),70份為混合感染(6.9%)。從表1可見,送檢傷口分泌物標本主要來自創傷顯微外科和骨關節外科。
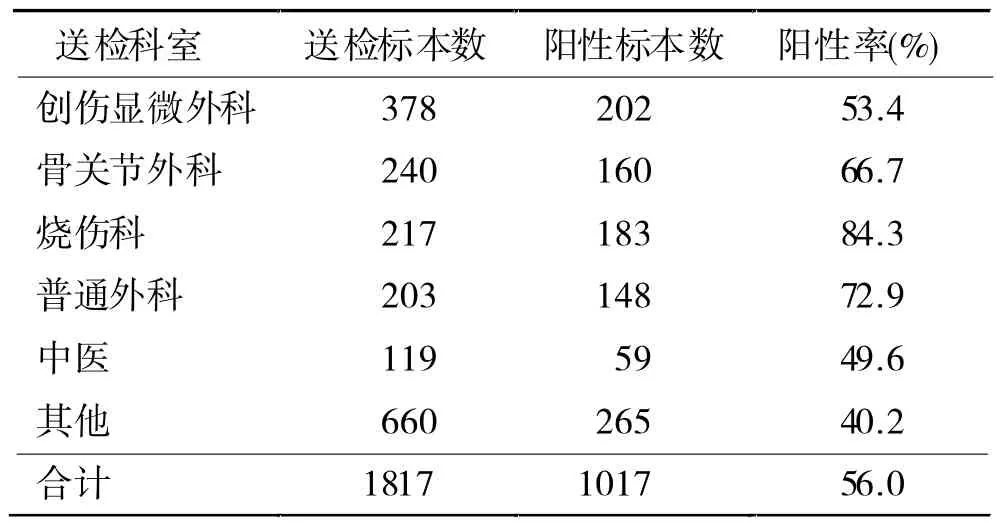
表1 各科室送檢傷口分泌物標本及陽性率分布(n=1817)
2.2 檢測陽性病原菌分布 病原菌的分布主要以大腸埃希菌、金黃色葡萄球菌、鮑曼不動桿菌、肺炎克雷伯菌為主(表2)。在243株大腸埃希菌中,共檢出產ESBLs的大腸埃希菌152株,陽性率為62.2%;檢出耐加氧西林的金黃色葡萄球菌 (MRSA)38株,陽性率為 20.5%。
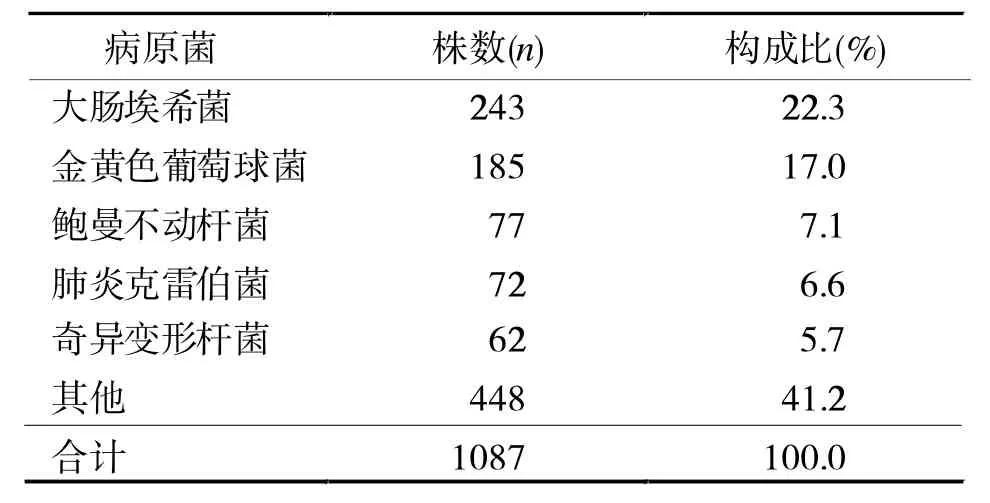
表2 1087株病原菌的分布
2.3 藥敏試驗結果 碳青霉烯類和頭霉素類對大腸埃希菌有較高的敏感性;美羅培南、頭孢西丁、頭孢唑林等對不產酶的金黃色葡萄球菌有較好的敏感性,而對產酶的金黃色葡萄球菌敏感性較低;鮑曼不動桿菌對諾氟沙星100%耐藥。見表3。
3 討論
本研究結果顯示,1817份傷口分泌物標本檢出1017份陽性標本,陽性率56%,略高于其他報道[2],這與我院嚴格要求醫師送檢合格標本有關。從1017份陽性標本中,分離出病原菌1087株,其中單一感染(93.1%,947/1017),混合感染(6.9%,70/1017),與北京積水潭醫院毛路等[3]的報道結果不同。本地主要傷口感染細菌譜以大腸埃希菌、金黃色葡萄球菌和鮑曼不動桿菌為主,與芮勇宇等[4]報道的有所不同,這可能與地域和各地使用抗生素的習慣不同有關。
近幾年來,合理使用抗生素的相關文件陸續出臺,國家也加大了對不合理使用抗生素的懲治力度,但仍有許多醫院不夠重視抗生素的合理使用,這使得多重耐藥及產酶株的細菌在逐年增加[5]。據本次調查我院產酶株的細菌也占有較高的比例,而最多的是產ESBLs的大腸埃希菌和產MRSA的金黃色葡萄球菌,這兩種產酶的細菌對青霉素類、頭孢菌素類、單環β-內酰胺類(氨曲南)抗生素均耐藥,這就減少了臨床醫生對傷口分泌物感染患者的用藥選擇,加大了治療難度。本次調查未檢出對糖肽類耐藥葡萄球菌。非發酵菌中的鮑曼不動桿菌對美滿霉素、多粘菌素B、替卡西林/棒酸耐藥率較低,對諾氟沙星、復方新諾明、環丙沙星、慶大霉素耐藥率較高 (90%以上)。結合本研究結果和文獻報道[6],可以看出陰性桿菌產酶的情況在我國較為突出[7]。
本次調查發現,傷口分泌物標本主要來自創傷顯微外科、骨關節外科、燒傷科等,以上科室的大部分患者存在創面直接暴露(如開放性骨折和大面積燒傷患者)在外的情況,加大了創面感染或混合感染的機會,增加了治療難度。由于抗生素的廣泛使用和產酶株逐年增加,使得傷口感染的患者長治不愈,生活質量下降。因此,醫生在為患者診治時,應及時留取病原學標本,并根據藥敏結果合理使用抗菌藥物。希望本研究能為我院和本地區的臨床醫生對此類感染患者的臨床用藥提供參考。
[1]葉應嫵,王毓三,申子瑜,等.全國臨床檢驗操作規程[M].3版.南京:東南大學出版社,2006:743-744.
[2]常改鳳,劉曉芳,陳燦鋒,等.4260例患者傷口分泌物主要病原菌實驗室分析[J].中國熱帶醫學,2011,11(8):975-976.
[3]毛璐,王東華,馬健平,等.81例創傷后感染患者的分泌物細菌分布分析及藥物治療[J].中國熱帶醫 學,2013,48(7):1497-1499.
[4]芮勇宇,蔡貞.1569株傷口分泌物中分離病原菌種類及耐藥性分析[J].檢驗醫學與臨床,2013,10(12):1500-1503.
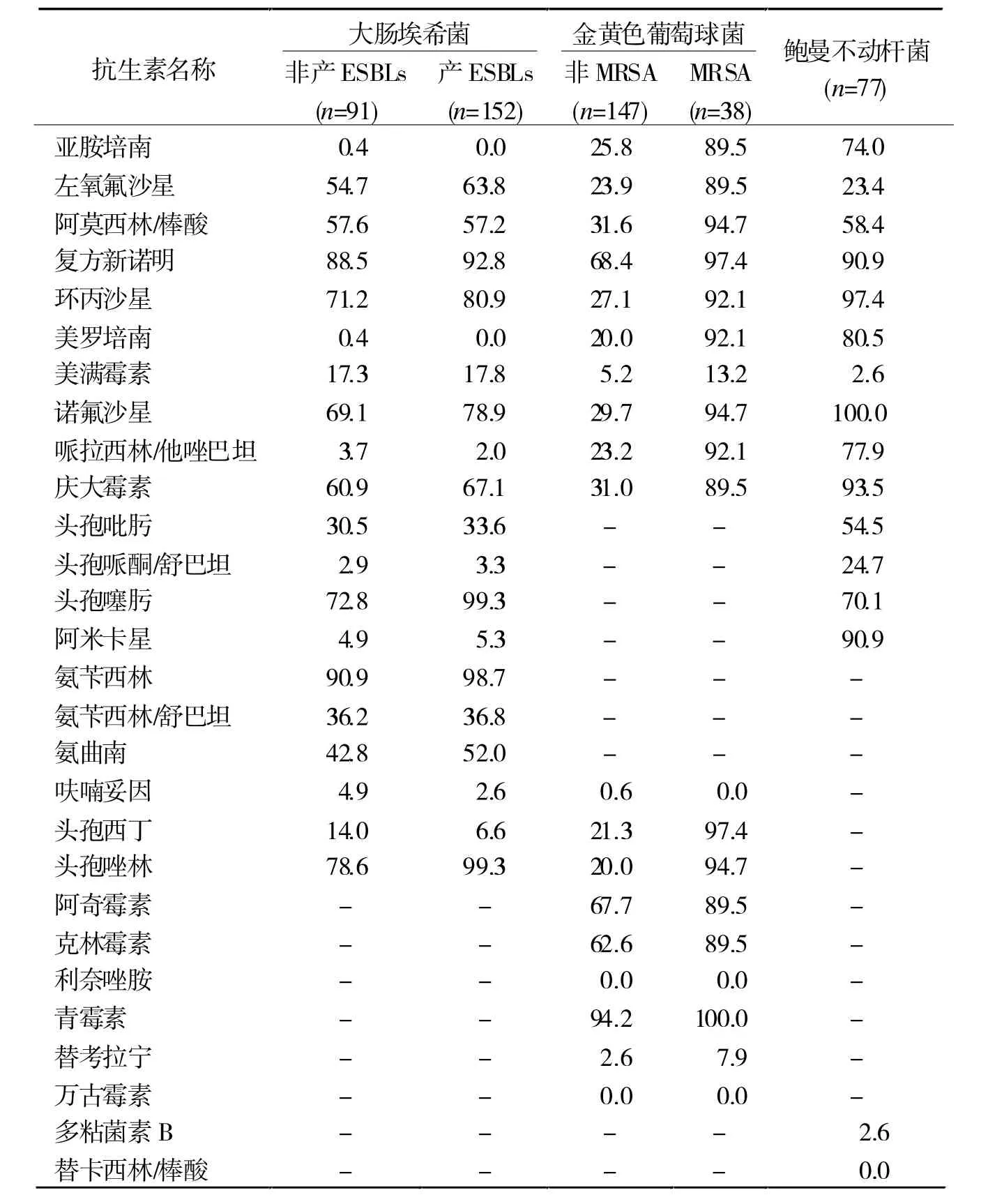
表3 主要病原菌耐藥率藥敏試驗結果(%)
[5]羅艷萍,張秀菊,張雅萍,等.產超廣譜β-內酰胺酶肺炎克雷伯菌和大腸埃希菌的分布及其耐藥性研究[J].中華醫藥感染學雜志,2006,16(1):101-104.
[6]何宇佳,易富,許凱,等.紅河州2011~2013年泌尿系感染患者分離大腸埃希菌的耐藥性分析[J].西南國防醫藥,2014,24(10):1119-1121.
[7]肖永紅,李蘭娟.2011年度衛生部全國細菌耐藥監測(Mohnarin)報告[M].天津:天津科學技術出版社,2013:12.

