院前急救中重度急性有機磷農藥中毒的臨床效果分析
付艷華 婁飛
急性有機磷農藥中毒是急診科常見急危重癥之一,此類患者多系自殺或農民噴農藥時誤吸所致,患者中毒之后常伴有多臟器功能障礙,嚴重者會導致死亡。所以,合理、有效的臨床救治顯得極為重要[1]。在臨床常規救治中,當發生急性有機磷農藥中毒后,大部分會由家屬或朋友送入醫院進行救治,不給予針對性院前救治措施。針對中重度急性有機磷農藥中毒患者,極易在短時間內合并嚴重臟器功能障礙,搶救時機極為重要[2]。如何幫助中重度急性有機磷農藥中毒患者爭取急救時機,改善急救質量,提高預后質量,已經成為臨床亟待解決的難點問題。筆者旨在通過將院前急救措施納入中重度急性有機磷農藥中毒患者的救治中,以提高臨床搶救效率,現將詳細情況介紹如下。
1 資料與方法
1.1 一般資料 選取本院2012年1月-2014年3月收治的52例中重度急性有機磷農藥中毒患者,本研究所納入所有患者均符合急診科常見疾病診斷標準[3]。根據救治方式的不同將所有患者分為觀察組30例和對照組22例,對照組患者由家屬直接送入院救治;觀察組患者給予院前急救指導和院前急救。對照組22例患者中,男7例,女15例;平均年齡(44.1±19.4)歲;昏迷程度:輕度5例、中度13例、重度4例;14例為口服有機磷自殺而送醫搶救,8例患者為在耕種時噴灑有機磷農藥而中毒;觀察組30例患者中,男11例,女19例;平均年齡(44.3±20.1)歲;昏迷程度:輕度6例、中度17例、重度7例;21例為口服有機磷自殺而送醫搶救,9例患者為在耕種時噴灑有機磷農藥而中毒。兩組患者的性別、年齡、昏迷程度及致病原因等一般資料比較差異均無統計學意義(P>0.05),具有可比性。
1.2 方法 對照組患者由家屬或朋友直接送入院救治,未給予任何院前急救措施;觀察組患者給予院前急救指導和院前急救,具體內容如下所示:在急診科值班醫師接到急救電話后,首先,對患者急性有機磷中毒的基本情況進行了解,包括中毒原因以及中毒劑量等內容,再根據所獲取信息簡單對家屬進行自救指導;完成自救指導后,立即出動急救車輛,并攜帶有機磷中毒相關急救器械和藥品,包括:洗胃機、吸引管等常用設備;急救車輛出發后,值班醫師再與家屬取得聯系,利用路途的時間再次了解患者病情變化,并根據患者情況給予更為仔細的急救指導[4-5],例如:囑咐家屬幫助中毒患者脫去被毒物污染的衣物、處理農藥瓶子以防自殺患者再次吞藥以及給予催吐指導等;值班醫師隨120車到達現場后,應立即對患者進行檢查,并對患者中毒情況進行緊急評估,檢查內容包括:檢查患者瞳孔變化、呼吸循環功能等,根據中毒類型以及程度的不同立即實施急救措施;針對口服農藥自殺的中毒患者,利用120車上的洗胃機給予洗胃處理,在實施洗胃的過程中,正確的搶救方式應該是:首先抽取胃內食物,再注入洗胃液400 mL左右,洗胃后,應該以注入多少就回抽多少為原則,避免回抽量不對等而誘發其他合并癥狀,另外一點,給患者實施洗胃的過程中,值班醫師應該不斷幫助患者變化體位,以提高洗胃效果[6-7]。與此同時,實施洗胃的同事幫助患者建立靜脈通道,并給予利尿劑、導瀉劑等藥物,并給予阿托品、碘解磷定、吸氧等,實現快速阿托品化;針對誤吸農藥中毒患者,因為中毒途徑的區別,給予藥物治療。完成上述院前急救措施后,轉運入院繼續治療,在轉運途仔細觀察患者病情改變,入院后做好交接,記錄院前救治相關情況。
1.3 觀察指標 對比兩組患者治療的一般情況、并發癥發生情況及臨床療效。治療的一般情況包括ICU住院時間,阿托品、碘解磷定使用量。并發癥發生情況包括呼吸衰竭發生率、中間綜合征發生率等。搶救效率情況包括癥狀消失時間、阿托品化時間以及ChE恢復時間。臨床療效包括入院前死亡例數、痊愈例數以及入院后死亡例數。
1.4 統計學處理 采用SPSS 17.0軟件對所得數據進行統計分析,計量資料用(x-±s)表示,比較采用t檢驗,計數資料以率(%)表示,比較采用 字2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者治療一般情況比較 觀察組患者經院前急救后的ICU住院時間明顯短于對照組,阿托品使用量、碘解磷定使用量均明顯少于對照組,差異均有統計學意義(P<0.05),見表1。
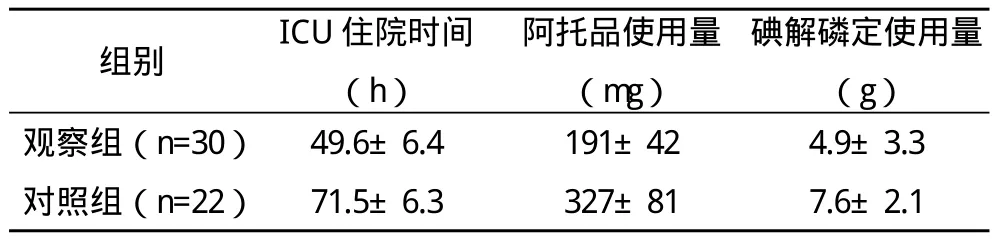
表1 兩組患者治療一般情況比較(x-±s)
2.2 兩組患者并發癥發生情況比較 觀察組呼吸衰竭發生率6.7%明顯低于對照組的50.0%,并發癥發生率13.3%明顯低于對照組的63.6%,差異均有統計學意義(P<0.05);而兩組患者的中間綜合征發生率比較差異無統計學意義(P>0.05),見表2。

表2 兩組患者并發癥發生情況比較 例(%)
2.3 兩組患者搶救效率相關情況比較 觀察組患者經院前急救措施后的癥狀消失平均時間、阿托品化時間、ChE恢復時間均明顯短于對照組,差異均有統計學意義(P<0.05),見表3。
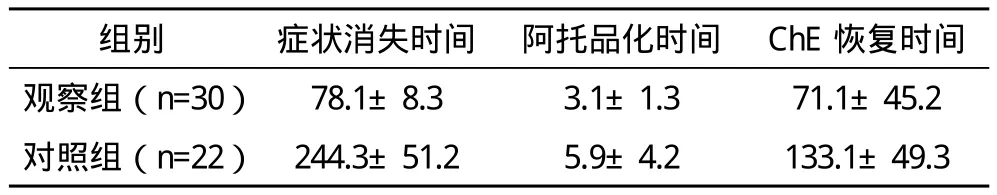
表3 兩組患者搶救效率相關情況比較(x-±s) min
2.4 兩組患者臨床療效比較 觀察組患者經院前急救后的總死亡率13.3%明顯低于對照組的40.9%,差異有統計學意義(P<0.05),見表4。
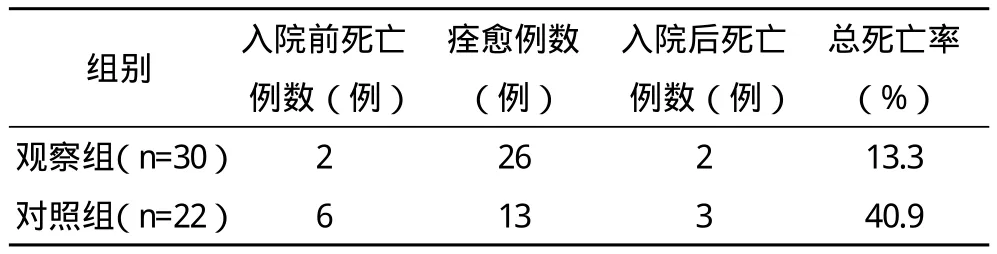
表4 兩組患者臨床療效比較
3 討論
雖然我國近年來經濟發展迅速,但是從長遠來看,我國在很長一段時間內都是一個農業占據重要地位的國家。由于我國農民數量基數較大,且文化水平整體偏低,導致在耕作過程中使用農藥時,往往因為麻痹大意而導致急性農藥中毒事件發生[8-9]。相關研究報告指出,近年來,我國急性農藥中毒事件在呈明顯上升趨勢,每年有大約有5~7萬人發生中重度農藥中毒,病死率高達10%[10]。在臨床治療中,院前急救是急救醫療服務體系的重要內容,可在傳統搶救模式上,進行搶救程序的改良,最大限度地縮短危重患者“無治療期”,降低農藥對機體的損害,從而提高臨床搶救質量,改善患者預后生存質量。相關研究指出,針對中重度農藥中毒患者,實施院前搶救措施具有顯著意義,通過相關措施的實施,可以幫助中重度農藥中毒患者在中毒初期清醒時進行催吐,在第一時間將胃內大量毒物排除,最大限度地減少胃吸收有機磷農藥,減輕中毒濃度;在進行催吐的同時,還可以通過家屬或周邊人的幫忙,將患者污染衣物盡早脫去,并可以將其轉移到通風處,最大限度地減少皮膚污染可能性,減少體表皮膚年末或者呼吸道對毒物的吸收;在運送醫院途中,還可以反復洗胃操作,針對心臟驟停或休克患者可給與心肺復蘇等操作,減少患者并發癥發生,減少對患者多臟器、多系統產生不可逆性損害,提高患者搶救質量,改善其預后質量[11-12]。
相關研究指出,全世界每年有數百萬人發生急性有機磷農藥中毒,并且有10%~15%左右的患者死于有機磷農藥中毒,而死亡原因多與當地醫療急救水平有直接關系[13]。從病理學角度出發,有機磷毒物在進入患者體內后會迅速與體內的膽堿酯酶結合,生成磷酰化膽堿酯酶,從而破壞乙酰膽堿功能,致使膽堿能神經遞質大量積聚,最終導致神經功能紊亂[14]。并且這一病理機制發生速度極快,如果救治不及時,患者會因為神經功能紊亂、呼吸功能障礙而導致死亡[15]。相關研究指出,針對中重度有機磷農藥中毒患者,給予院前急救措施有助于提高臨床療效,可以有效幫助患者提高搶救效率,從而減少合并癥發生,提高患者預后生存質量[12]。
而在實際院前急救過程中,最重要的是區分中毒途徑,因為不同的中毒途徑所采取急救方式不同,在臨床急救中,應先辨明中毒途徑,再根據其中毒途徑的不同實施不同的院前急救措施,以減少錯誤急救方式而給患者帶來額外負擔。在實際中毒過程中,有機磷農藥一般通過以下三種途徑進入人體內,第一種:經口進入,多見于小孩誤服或者是輕生者主動口服;第二種:經皮膚及黏膜等進入患者體內,多見于酷暑時,農民噴灑農藥時有機磷落到皮膚上,由于出汗、有機磷農藥多為脂溶性物質等原因,極易通過皮膚及黏膜吸收進入患者體內,從而發生中毒癥狀;第三種,多見于經呼吸道進入患者體內,例如農藥散落,或者農田內農藥成分過高,造成空氣中有機磷達到一定程度,身處這一類環境內會隨著患者呼吸進入體內[15]。所以,在臨床救治中也要注意加以區分,如果口服毒物后中毒患者,多在10 min~2 h內發病,由于攝入量過大,所以實施院前救治時一定要注意時間和用藥方案,并給予洗胃處理。而如果是通過皮膚吸收或者呼吸道吸收發生的中毒,一般會在患者接觸有機磷農藥后數小時至6 d內發病,因此,在實施院前急救過程中要注意藥物的選擇和呼吸機等設備的使用。
本組研究表1顯示,觀察組患者經院前急救后,其ICU住院時間(49.6±6.4)h明顯短于(71.5±6.3)h,阿托品使用量(191±42)mg和碘解磷定使用量(4.9±3.3)g均明顯少于對照組的(327±81)mg以及(7.6±2.1)g,差異均有統計學意義(P<0.05)。說明經院前急救后,可以明顯縮短搶救藥物的使用,降低重點監護的幾率,為患者臨床搶救提供良好基礎;表2數據顯示,觀察組呼吸衰竭發生率6.7%明顯低于對照組的50.0%,并發癥發生率13.3%明顯低于對照組的63.6%,差異均有統計學意義(P<0.05);而兩組患者的中間綜合征發生率比較差異無統計學意義(P>0.05)。觀察組并發癥發生率更低,這與實施院前搶救后,患者機能遭受損害明顯降低,可獲取充足搶救時間有直接關系;表3數據顯示,觀察組患者經院前急救措施后,其癥狀消失平均時間為(78.1±8.3)min、阿托品化時間為(3.1±1.3)min、ChE恢復時間為(71.1±45.2)min,均明顯短于對照組的(244.3±51.2)min、(5.9±4.2)min、(133.1±49.3)min,差異均有統計學意義(P<0.05)。觀察組癥經院前急救后,在獲取充足搶救時間的基礎上,其癥狀消失更快且阿托品等藥物的使用更為適當,有利于患者恢復;表4數據顯示,觀察組患者經院前急救后,其入院前死亡例數為2例、入院后死亡例數為2例,總死亡率為13.3%,明顯低于對照組的6例、3例以及40.9%,差異有統計學意義(P<0.05)。說明通過實施院前急救可有效提高搶救效率,可在膽堿酯酶老化前給予碘解磷定等藥物,減少臟器功能衰竭,提高臨床療效,與相關文獻[15]的結論基本吻合。
綜上所述,院前急救應用于中重度急性有機磷農藥中毒患者中,可有效提高搶救效率,改善臨床療效,減少死亡例數,值得臨床加深研究和推廣應用。
[1]陸再英,鐘南山.內科學[M].第7版.北京:人民衛生出版社,2008:928.
[2]王承輝.急性有機磷農藥中毒治療新進展[J].右江民族醫學院學報,2009,31(3):494-495.
[3]凌永體,李天資,李錦忠,等.留置胃管反復洗胃在急性重癥有機磷農藥中毒救治中的應用研究[J].右江醫學,2008,36(1):28-29.
[4]黃毅忠.口服藥物中毒患者呼吸衰竭的急救體會[J].右江醫學,2008,36(6):707-708.
[5]陳延周,王斌.氣管插管胃鏡明視下洗胃在急性重度有機磷農藥中毒中的效果觀察[J].中外醫學研究,2011,9(23):1-3.
[6]顧行軍.緊急氣管插管聯合切開洗胃搶救重癥有機磷中毒體會[J].中國醫藥指南,2011,9(35):77-78.
[7]吳謀豪.院前急救對重度急性有機磷農藥中毒患者預后的研究[J].當代醫學,2010,16(15):77-78.
[8]馬香蕊,梁欣,尤紅,等.反復洗胃聯合胃腸負壓引流搶救有機磷中毒臨床觀察[J].河北醫藥,2011,33(4):589-590.
[9]張萬超,余華,左松,等.氣管插管后洗胃搶救急性中毒昏迷患者31例臨床分析[J].臨床和實驗醫學雜志,2010,9(19):1483.
[10]范小勇.丁酰膽堿酯酶活性評估院前急性有機磷農藥中毒患者病情及預后的應用研究[J].重慶醫學,2014,43(30):4028-4029,4033.
[11]馬群華,姜曉芬,付建云.急性有機磷農藥中毒的流行病學及早期院前急救調查分析[J].華西醫學,2008,23(14):36-37.
[12]再努熱木·艾則孜,帕爾哈提·塔衣爾.院前急救對重度急性有機磷農藥中毒患者預后的影響[J].醫學信息,2013,26(17):50-51.
[13]張偉先,黃少娜.急性有機磷農藥中毒68例臨床搶救體會[J].中國醫學創新,2012,9(21):115-116.
[14]張祥標.院前急救中重度急性有機磷農藥中毒的臨床效果分析[J].中國民族民間醫藥,2013,19(10):100.
[15]王春光,鄒美玲.院前急救對中重度急性有機磷農藥中毒患者的預后影響[J].醫學信息(上旬刊),2010,23(7):2144-2145.

