長(zhǎng)時(shí)血壓變異性與腦白質(zhì)疏松的相關(guān)性研究
王晏雯,劉小利,王俊俊,鄭超波,李雅國(guó)
長(zhǎng)時(shí)血壓變異性與腦白質(zhì)疏松的相關(guān)性研究
王晏雯,劉小利,王俊俊,鄭超波,李雅國(guó)
目的探討長(zhǎng)時(shí)血壓變異性(BPV)與腦白質(zhì)疏松(LA)的關(guān)系。方法收集2011年6月-2013年6月于浙江醫(yī)院神經(jīng)內(nèi)科就診患者209例,每月隨診測(cè)血壓1次,隨訪12個(gè)月,MRI采集患者腦白質(zhì)病變圖像并依據(jù)Fazekas量表分為L(zhǎng)A 0–3級(jí),比較LA組與非LA組以及LA組內(nèi)各級(jí)之間的一般資料、長(zhǎng)時(shí)血壓及變異性指標(biāo)并進(jìn)行相關(guān)回歸分析。結(jié)果LA組138例,非LA組71例,兩組患者年齡、高血壓病、卒中史之間的差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。LA組收縮壓最大值、長(zhǎng)時(shí)平均血壓、血壓標(biāo)準(zhǔn)差(SD)、血壓變異系數(shù)(CV)及獨(dú)立于均值的血壓變異系數(shù)(VIM)均高于非LA組。LA組內(nèi)各級(jí)比較,收縮壓最大值差異有統(tǒng)計(jì)學(xué)意義(P<0.05),LA 3級(jí)患者的長(zhǎng)時(shí)平均收縮壓以及長(zhǎng)時(shí)血壓SD、CV和VIM高于LA 1級(jí)患者(P<0.05)。多因素分析顯示,長(zhǎng)時(shí)平均舒張壓(OR=1.048,95% CI 1.028~1.067)、收縮壓SD(OR=1.064,95% CI 1.001~1.131)、CV(OR=1.086,95% CI 1.002~1.177)、VIM(OR=1.060,95% CI 1.001~1.122)和舒張壓SD(OR=1.111,95% CI 1.000~1.233)、CV(OR=1.091,95% CI 1.001~1.190)與LA獨(dú)立相關(guān)(P<0.05)。結(jié)論長(zhǎng)時(shí)平均舒張壓與長(zhǎng)時(shí)BPV與LA密切相關(guān)。
血壓變異性;腦白質(zhì)疏松;血壓
腦白質(zhì)疏松(leukoaraiosis,LA)又稱腦白質(zhì)病變(white matter lesions,WML)或白質(zhì)高密度(white matter hyperintensities,WMH),由Hachinski等[1]于1987年首先提出,是指腦室周圍或皮質(zhì)下區(qū)(半卵圓中心)彌漫性非特異性白質(zhì)損害,是腦小血管病的一種類型。LA增加腦卒中的不良預(yù)后,并與認(rèn)知功能下降、運(yùn)動(dòng)障礙、情緒改變等密切相關(guān)[2-4],因此日益受到關(guān)注。多數(shù)研究證實(shí),年齡、高血壓是LA最主要的危險(xiǎn)因素[5]。其中,血壓變異性(blood pressure variability,BPV)與靶器官損害的相關(guān)性近年來(lái)備受關(guān)注[6]。目前BPV與LA的相關(guān)性仍不明確,臨床上多局限于無(wú)創(chuàng)24h動(dòng)態(tài)血壓監(jiān)測(cè)評(píng)估短時(shí)血壓變異性,尚缺乏長(zhǎng)時(shí)血壓變異性與LA相關(guān)性的臨床研究資料。本研究旨在分析腦白質(zhì)疏松患者長(zhǎng)時(shí)血壓變異性的特點(diǎn),以期探討長(zhǎng)時(shí)血壓變異性與腦白質(zhì)疏松的相關(guān)性。
1 資料與方法
1.1 研究對(duì)象 連續(xù)收集2011年6月-2013年6月在浙江醫(yī)院神經(jīng)內(nèi)科門診就診或住院、同時(shí)進(jìn)行頭部磁共振檢查的患者。納入標(biāo)準(zhǔn):參照Hachinski提出的診斷標(biāo)準(zhǔn)[7]:①M(fèi)RI:腦室周圍及半卵圓中心腦白質(zhì)區(qū)域(皮質(zhì)下區(qū))斑片狀或彌漫性融合的T2加權(quán)像高信號(hào)改變,在T1加權(quán)像呈等信號(hào)或低信號(hào),液體反轉(zhuǎn)恢復(fù)序列(FLair)為高信號(hào),邊緣模糊呈月暈狀;一般無(wú)腦室周圍白質(zhì)明顯萎縮,無(wú)雙側(cè)腦室擴(kuò)大;少見基底節(jié)、丘腦、腦干梗死灶;②臨床表現(xiàn):可有或無(wú)認(rèn)知功能障礙和下肢功能障礙;③存在WML危險(xiǎn)因素:如血壓異常、糖尿病、心臟疾患、高脂血癥;④征得患者及家屬的同意,能夠配合檢查并完成隨訪。排除標(biāo)準(zhǔn):①M(fèi)RI顯示任何一側(cè)大腦中動(dòng)脈供血區(qū)1/3以上腦梗死;②腦出血;③腦積水;④其他原因造成的白質(zhì)病變(如中毒、腦炎、特異性腦白質(zhì)疾病、多發(fā)性硬化、結(jié)節(jié)病、放射性腦病、Alzheimer病,一氧化碳中毒等白質(zhì)變性疾病)。
1.2 研究方法
1.2.1 一般資料收集 記錄入選者的年齡、性別,采集吸煙史、飲酒史、高血壓病史、腦卒中病史等。入選者禁食≥12h,于次日清晨空腹抽取靜脈血測(cè)定血脂、血糖、肝腎功能等血生化指標(biāo)。
1.2.2 腦白質(zhì)病變圖像采集及評(píng)價(jià) 采用Philips Achieva 3.0T超導(dǎo)型MRI掃描儀行軸位掃描,層厚6mm,層距1mm。T1WI:TR 2000ms,TE 20ms;T2WI:TR 3000ms,TE 80 ms;Flair:TR 11 000ms,TE 120ms。采用Fazekas量表,對(duì)LA的部位和病損程度進(jìn)行評(píng)估,對(duì)腦室旁和深部白質(zhì)病變分別評(píng)分,兩部分的分?jǐn)?shù)相加計(jì)算總分(最低0分,最高6分)。根據(jù)評(píng)分結(jié)果將腦白質(zhì)病變的嚴(yán)重程度分為4個(gè)等級(jí)[8]。0級(jí):無(wú)病變;1級(jí)(輕度):局灶損害;2級(jí)(中度):早期融合病灶;3級(jí)(重度):彌漫性融合病灶。Fazekas量表由經(jīng)過(guò)培訓(xùn)的神經(jīng)科醫(yī)師、放射科醫(yī)師各1名分別單獨(dú)評(píng)分,取其均值作為最終白質(zhì)高信號(hào)評(píng)分。
1.2.3 長(zhǎng)時(shí)血壓測(cè)定及BPV指標(biāo) 入組病例每月隨訪1次,共隨訪12個(gè)月。每次隨診由臨床醫(yī)生采用水銀柱血壓計(jì)測(cè)量患者靜息狀態(tài)下坐位上肢血壓。長(zhǎng)時(shí)隨診間血壓及變異性量化指標(biāo)包括:長(zhǎng)時(shí)隨診間血壓的平均血壓(Mean)、最大值(Max)、標(biāo)準(zhǔn)差(SD)、變異系數(shù)(CV,CV=100×SD/Mean)。計(jì)算變異性指標(biāo)與Mean的Pearson相關(guān)系數(shù),相關(guān)者轉(zhuǎn)化為獨(dú)立于均數(shù)的變異性指標(biāo),即獨(dú)立于均值的血壓變異系數(shù)(variation independent of mean,VIM),VIM=SD/XMean(X值是通過(guò)計(jì)算變異系數(shù)變化曲線與平均血壓變化曲線的擬合程度而得到)。
1.3 統(tǒng)計(jì)學(xué)處理 采用SPSS17.0軟件進(jìn)行統(tǒng)計(jì)學(xué)處理。計(jì)量資料以表示,組間比較采用t檢驗(yàn);計(jì)數(shù)資料以頻數(shù)或百分率表示,組間比較采用卡方檢驗(yàn)。相關(guān)性分析采用Pearson積矩相關(guān)系數(shù)分析。采用多因素非條件logistic回歸分析腦白質(zhì)病變的獨(dú)立危險(xiǎn)因素。P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié) 果
2.1 臨床基線資料 共納入病例209例,男145例,女64例,年齡43~86(62.6±12.4)歲。依據(jù)有無(wú)WML分為L(zhǎng)A組(n=138)與非LA組(n=71),兩組間年齡、高血壓病和卒中史差異有統(tǒng)計(jì)學(xué)意義(P<0.05),性別、糖尿病、高脂血癥、冠心病、吸煙史、飲酒史、空腹血糖、總膽固醇、甘油三酯、高密度脂蛋白及低密度脂蛋白等的差異均無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05,表1)。
2.2 長(zhǎng)時(shí)血壓及其變異性比較 對(duì)LA組與非LA組的血壓及其變異性指標(biāo)進(jìn)行比較,結(jié)果,顯示LA患者有更高的收縮壓Max、平均血壓及更大的血壓變異性,兩組比較差異有統(tǒng)計(jì)學(xué)意義(P<0.05,表2)。LA 1級(jí)、2級(jí)、3級(jí)之間比較,收縮壓Max差異有統(tǒng)計(jì)學(xué)意義(P<0.05),舒張壓Max及VIM差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。與LA 1級(jí)患者比較,LA 2級(jí)患者的收縮壓CV增加(P<0.05),但收縮壓VIM差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。LA組1級(jí)和3級(jí)比較,收縮壓及其變異性指標(biāo)和舒張壓Mean、SD、CV均有顯著性差異(P<0.05)。LA 3級(jí)組收縮壓Max、SD、CV、VIM和舒張壓SD均較LA 2級(jí)組升高,差異有統(tǒng)計(jì)學(xué)意義(P<0.05,表2)。
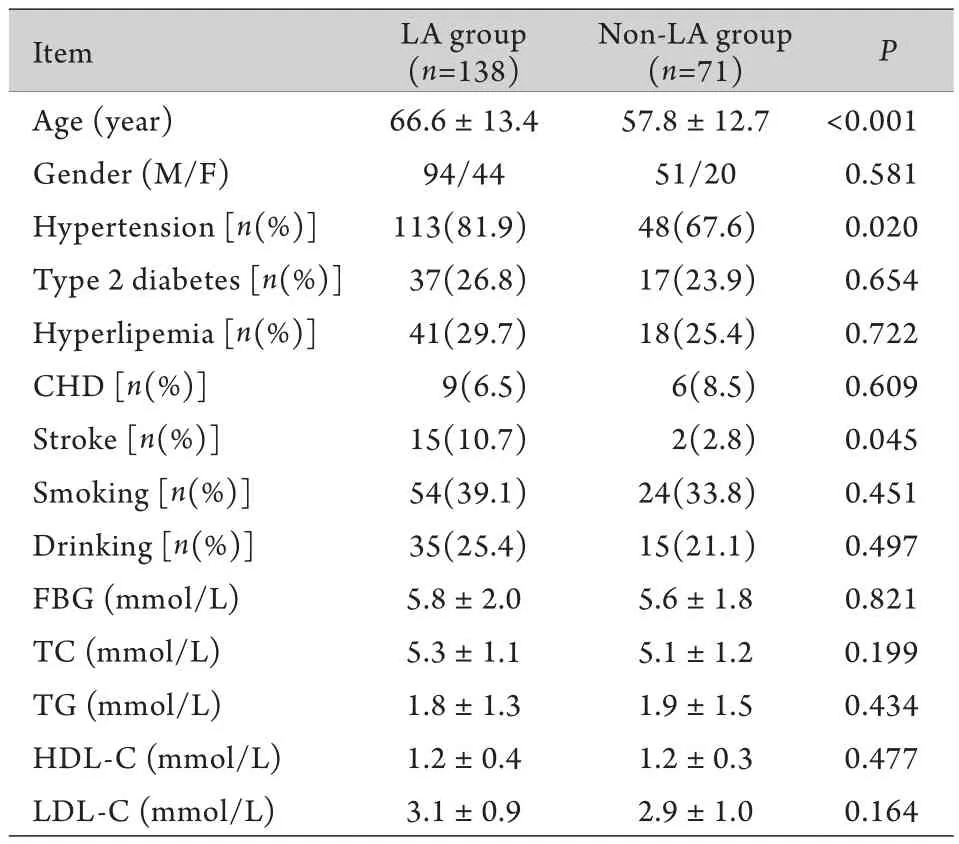
表1 LA組與非LA組基本參數(shù)比較Tab.1 Baseline data of the LA group and non-LA group

表2 各組長(zhǎng)時(shí)血壓參數(shù)和血壓變異性指標(biāo)的比較Tab.2 The long-term blood pressure and blood pressure variability of different groups
2.3 長(zhǎng)時(shí)血壓變異性與腦白質(zhì)疏松的相關(guān)性 以 LA分級(jí)為因變量,以年齡、性別、吸煙、飲酒、既往史(卒中、高血壓、糖尿病、高脂血癥、冠心病)、血壓最大值、平均收縮壓、平均舒張壓、收縮壓和舒張壓變異性指標(biāo)為自變量進(jìn)行線性逐步回歸分析,分析結(jié)果顯示:收縮壓的SD、CV、VIM和舒張壓的Mean、SD、CV是LA的獨(dú)立危險(xiǎn)因素(P<0.05,表3)。
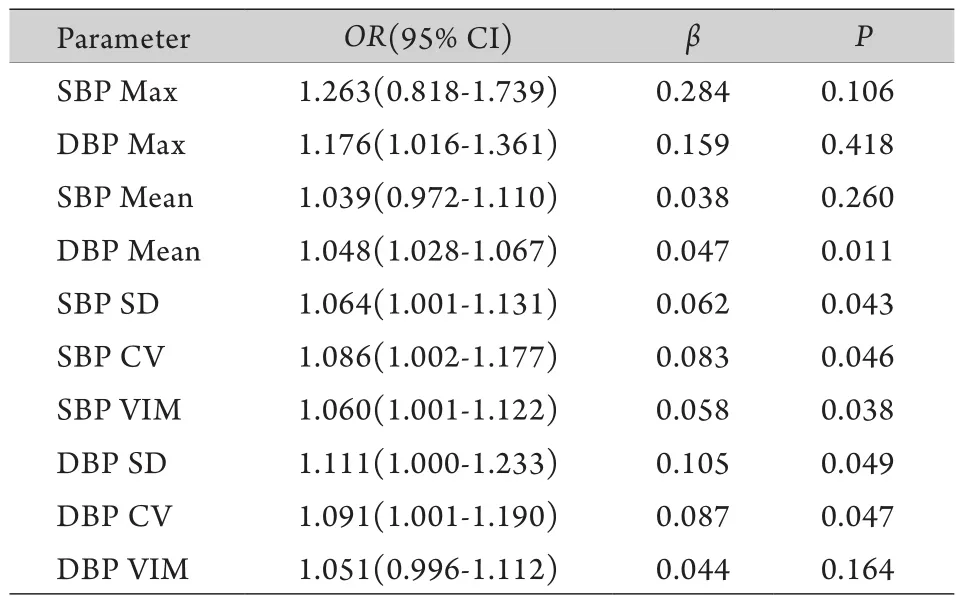
表3 LA患者血壓變異性的logistic回歸分析Tab.3 Logistic regression for LA and blood pressure variability
3 討 論
LA發(fā)病機(jī)制尚不清楚,有證據(jù)提示LA可能代表著穿支終末動(dòng)脈的小動(dòng)脈硬化導(dǎo)致的缺血性損傷[9]。近年來(lái)對(duì)中年人群動(dòng)脈粥樣硬化臨床轉(zhuǎn)歸的成功預(yù)防使越來(lái)越多的老年人群暴露于小動(dòng)脈硬化臨床結(jié)局不良的危險(xiǎn)之中。隨著社會(huì)老齡化和影像學(xué)技術(shù)的發(fā)展,LA的檢出率亦逐漸增高。基于人群的研究證據(jù)表明,LA與卒中[10]、認(rèn)知功能減退、癡呆[11]的風(fēng)險(xiǎn)增高有關(guān),甚至有學(xué)者認(rèn)為L(zhǎng)A是卒中整個(gè)病程的一種中間表現(xiàn)。2010年歐洲高血壓學(xué)會(huì)(European Society of Hypertension,ESH)提出LA獨(dú)立于高血壓、既往腦卒中病史、心臟病及糖尿病成為老年人死亡的獨(dú)立危險(xiǎn)因素。目前已報(bào)道的腦白質(zhì)疏松相關(guān)因素主要有年齡、高血壓、糖尿病、高同型半光氨酸血癥、頸動(dòng)脈內(nèi)膜增厚、內(nèi)皮功能障礙等。本研究亦發(fā)現(xiàn)在諸多血管因素中,年齡、高血壓、卒中史與LA的發(fā)生相關(guān)。尤其是年齡因素,LA組明顯高于非LA組。有文獻(xiàn)報(bào)道,年齡每增加10歲,LA發(fā)病率增加2~3倍,到80歲以后發(fā)病率幾乎達(dá)到100%[12]。研究顯示LA的發(fā)生率與嚴(yán)重程度均與年齡相關(guān),并認(rèn)為在所有LA的危險(xiǎn)因素中年齡與白質(zhì)異常程度相關(guān)性最為密切,提示LA可能與老年化過(guò)程本身有一定關(guān)系[13]。
血壓對(duì)腦白質(zhì)疏松的影響是一個(gè)復(fù)雜的過(guò)程,有很多機(jī)制參與其中,且目前結(jié)論并不統(tǒng)一。血壓升高只是血壓對(duì)腦白質(zhì)疏松影響的因素之一。高血壓尤其是持續(xù)慢性高血壓,一方面導(dǎo)致顱內(nèi)小動(dòng)脈及深穿支動(dòng)脈內(nèi)壁增厚和玻璃樣變性,而深部細(xì)穿支動(dòng)脈很少或完全沒有側(cè)支循環(huán),容易造成其供血的大腦半球深部白質(zhì)出現(xiàn)缺血缺氧性脫髓鞘改變,繼發(fā)大腦白質(zhì)損傷;另一方面,導(dǎo)致腦循環(huán)自動(dòng)調(diào)節(jié)機(jī)制受損,對(duì)動(dòng)脈壓驟降的代償能力下降,造成血壓波動(dòng)直接影響腦血流灌注,導(dǎo)致腦白質(zhì)缺血改變。另外,高血壓還可引起血腦屏障改變而導(dǎo)致局部腦組織水腫,亞急性和慢性腦水腫可致膠質(zhì)細(xì)胞增生及脫髓鞘改變。然而,低血壓在LA患者中也較常見,提示全身低灌注可能是腦白質(zhì)病變的原因之一。本研究結(jié)果表明LA患者長(zhǎng)時(shí)平均收縮壓、平均舒張壓和收縮壓最大值均高于非LA患者;LA組間比較,收縮壓最大值與LA嚴(yán)重程度相關(guān),重度LA患者的平均收縮壓高于輕度LA患者;進(jìn)一步多因素分析顯示,收縮壓升高不是獨(dú)立危險(xiǎn)因素,而長(zhǎng)時(shí)平均舒張壓與LA獨(dú)立相關(guān)。舒張壓增高是外周血管阻力增加的表現(xiàn),提示小血管病變。鹿特丹掃描研究(Rotterdam Scan Study)[14]中,較高的收縮壓和舒張壓都預(yù)示著腦室周圍白質(zhì)損傷的進(jìn)展;但在高齡老年人或已有嚴(yán)重白質(zhì)損傷的人群中,較高的血壓水平對(duì)LA的進(jìn)展并未顯示出很大作用。研究發(fā)現(xiàn)與無(wú)白質(zhì)損傷或僅有白質(zhì)點(diǎn)狀損傷的病患相比,有白質(zhì)融合損傷的病患舒張壓更高。Kearney-Schwartz等[15]報(bào)道24h動(dòng)態(tài)血壓中舒張壓可能和WMH存在一定的相關(guān)性,但研究數(shù)據(jù)尚不具有統(tǒng)計(jì)學(xué)差異。Van Dijk等[16]對(duì)歐洲10個(gè)中心65~75歲的1625例資料進(jìn)行分析發(fā)現(xiàn),既往和現(xiàn)在的收縮壓、舒張壓均與白質(zhì)病變的嚴(yán)重程度有關(guān)。高血壓控制不良的患者與無(wú)高血壓病或血壓控制較好的患者比較有更高的LA危險(xiǎn),與未治療的高血壓病患者比較LA的危險(xiǎn)也增加。較高或較低血壓水平可能對(duì)腦白質(zhì)病灶既存在損害又存在保護(hù)作用。
BPV指一定時(shí)間內(nèi)血壓波動(dòng)的程度,是體內(nèi)神經(jīng)內(nèi)分泌動(dòng)態(tài)調(diào)節(jié)綜合平衡的結(jié)果。目前,眾多研究證據(jù)支持高血壓的心血管不良后果取決于BPV以及平均血壓水平,BPV比24h平均血壓能更好地預(yù)測(cè)心血管事件[17]。Guo等研究[18]發(fā)現(xiàn),BPV影響老年人的認(rèn)知功能,是老年癡呆發(fā)生的強(qiáng)預(yù)測(cè)因子。Goldstein等[19]對(duì)155名健康體檢者進(jìn)行研究后發(fā)現(xiàn),在血壓相對(duì)低的健康人群(平均血壓116.9/71.1mmHg)中,隨機(jī)血壓偶爾升高的受檢者與血壓一直保持平穩(wěn)受檢者相比更易出現(xiàn)LA,提示血壓變異性可能與LA有關(guān)。
LA通常采用特定時(shí)間段血壓的標(biāo)準(zhǔn)差、變異系數(shù)等來(lái)表示。由于常用變異性指標(biāo)可能仍然與平均血壓相關(guān),分析時(shí)不能排除平均血壓的影響,本研究還采用了獨(dú)立于均值的血壓變異系數(shù)VIM,更能說(shuō)明血壓變異性本身的臨床意義。
根據(jù)觀察周期長(zhǎng)短,血壓變異性分為短時(shí)血壓變異和長(zhǎng)時(shí)血壓變異,短時(shí)血壓變異指數(shù)反映分鐘、數(shù)小時(shí)間內(nèi)的血壓變異,長(zhǎng)時(shí)血壓變異指數(shù)反映數(shù)日、數(shù)周、數(shù)月間血壓變異。近期研究結(jié)果顯示,短期和長(zhǎng)期BPV的增加均與心腦血管事件和全因死亡獨(dú)立相關(guān)[20]。歐洲拉西地平治療動(dòng)脈粥樣硬化研究(ELSA)[21]結(jié)果顯示24h動(dòng)態(tài)血壓變異性和診室血壓定義長(zhǎng)時(shí)血壓變異性的相關(guān)性較弱。歐洲高血壓學(xué)會(huì)主席Heagerty教授指出由于重復(fù)性較差,24h動(dòng)態(tài)血壓監(jiān)測(cè)(ABPM)并不是血壓變異度監(jiān)測(cè)的理想工具。隨診期間BPV可以反映長(zhǎng)期血壓控制的程度及心血管系統(tǒng)的負(fù)荷,具有很好的預(yù)測(cè)價(jià)值。Howard和Rothwell[22]檢驗(yàn)了隨診間血壓變異性的可重復(fù)性,指出變異性并非季節(jié)和測(cè)量事件不同所致。隨診期間BPV的增加與大血管(血管內(nèi)膜厚度)、微血管(蛋白尿、腎血管動(dòng)脈粥樣硬化)、腦損害、血管內(nèi)皮功能、老年患者的認(rèn)知功能等均有相關(guān)性。回顧性分析顯示診室或門診的隨診期間BPV可以預(yù)測(cè)致死性或非致死性腦血管[23]和冠狀動(dòng)脈事件以及全因死亡率[24],獨(dú)立于患者的平均血壓水平。隨診期間BPV預(yù)測(cè)價(jià)值大于平均血壓[20]。INVEST[25]研究已在高風(fēng)險(xiǎn)的高血壓患者證實(shí)這一假設(shè)。診室隨診期間BPV預(yù)測(cè)價(jià)值還可能受到白大衣高血壓的影響,短期的隨診期間BPV可重復(fù)性及預(yù)測(cè)價(jià)值均較差,因此基于診室隨診期間血壓獲得的BPV評(píng)估應(yīng)該建立在較長(zhǎng)時(shí)間隨訪的基礎(chǔ)上。Hastie等[26]從首次就診開始分為4個(gè)時(shí)間段(1,2~5,5~10和>10年)計(jì)算14 522例接受治療的高血壓患者的BPV,結(jié)果顯示1年的收縮壓BPV較2~5,5~10和>10年高。長(zhǎng)時(shí)和超長(zhǎng)時(shí)BPV水平與死亡率(全因、心血管和非心血管死亡率)增加相關(guān)(趨勢(shì)P值<0.01),上述相關(guān)性在所有時(shí)間段平均收縮壓<140mmHg患者亞組均有統(tǒng)計(jì)學(xué)意義。ASCOTBPLA研究[27]主要針對(duì)長(zhǎng)時(shí)血壓變異與靶器官損害,結(jié)果顯示收縮壓變異性越大,隨訪日間的收縮壓變異和最大收縮壓是獨(dú)立于平均收縮壓的卒中和冠狀動(dòng)脈事件風(fēng)險(xiǎn)的強(qiáng)有力的預(yù)測(cè)因子。BPV增大直接影響腦白質(zhì)的血液灌注。LA患者腦血流量減少,氧攝取分?jǐn)?shù)升高,與慢性低灌注一致。本研究隨訪LA患者1年后,LA組的長(zhǎng)期血壓變異性高于非LA組,各項(xiàng)BPV指標(biāo)與LA密切相關(guān);LA組間比較,重度LA患者的BPV高于輕度LA患者;經(jīng)調(diào)整常見的血管危險(xiǎn)因素后,多因素分析仍顯示收縮壓的變異性和舒張壓SD、CV與LA的獨(dú)立相關(guān),而舒張壓VIM不是LA的獨(dú)立危險(xiǎn)因素,進(jìn)一步推測(cè)收縮壓變異性是LA嚴(yán)重程度的獨(dú)立危險(xiǎn)因素。LA與年齡密切相關(guān),隨著年齡增長(zhǎng)血管彈性降低、小動(dòng)脈結(jié)構(gòu)重塑引起血管收縮反應(yīng)性增強(qiáng),下丘腦-垂體-腎上腺軸功能紊亂引起對(duì)血壓的調(diào)節(jié)能力下降,更容易發(fā)生血壓波動(dòng),尤其是收縮壓的波動(dòng)。而舒張壓變異性是否與LA獨(dú)立相關(guān)可能還需增大樣本量進(jìn)一步分析。
綜上所述,長(zhǎng)時(shí)血壓水平升高和長(zhǎng)時(shí)血壓變異性異常的患者更具有LA易感性,其中長(zhǎng)時(shí)平均舒張壓和長(zhǎng)時(shí)收縮壓變異性增高是LA的獨(dú)立危險(xiǎn)因素。目前關(guān)于BPV與LA之間相關(guān)性的觀點(diǎn)尚在探索之中,仍需進(jìn)一步的研究予以支持。本研究的初探結(jié)果提示臨床工作中除控制血壓外應(yīng)關(guān)注血壓變異性,以期為預(yù)防和干預(yù)LA,開展病因?qū)W研究,探尋可治療因素開辟一條新途徑。
[1] Hachinski VC, Potter P, Merskey H. Leukoaraiosis[J]. Arch Neurol, 1987, 44(1): 21-23.
[2] Miki Y, Sakamoto S. Age-related white matter lesions (leukoaraiosis): an update[J]. Brain Nerve, 2013, 65(7): 789-799.
[3] An HW, Lu CJ, Zhao DQ. Effect of leukoaraiosis on prognosis of cerebral infarction[J]. J Zhengzhou Univ (Med Sci), 2012, 47(2): 235-237. [安紅偉, 盧昌均, 趙德強(qiáng). 腦白質(zhì)疏松對(duì)腦梗死預(yù)后的影響[J]. 鄭州大學(xué)學(xué)報(bào)(醫(yī)學(xué)版), 2012, 47(2): 235-237.]
[4] Zhang YL, Ji ZG, Zhang YR. Relationship between the cognitive function level and cerebral hemodynamics in patients with leukoaraiosis[J]. J Shandong Univ (Health Sci), 2012, 50(2): 57-59. [張英麗, 吉中國(guó), 張英瑞. 腦白質(zhì)疏松癥患者認(rèn)知功能水平與腦血流動(dòng)力學(xué)的關(guān)系[J]. 山東大學(xué)學(xué)報(bào)(醫(yī)學(xué)版), 2012, 50(2): 57-59.]
[5] Choi HS, Cho YM, Kang JH,et al. Cerebral white matter hyperintensity is mainly associated with hypertension among the components of metabolic syndrome in Koreans[J].Clin Endocrinol (Oxf), 2009, 71(2): 184-188.
[6] Liu YX, Li WM. Progress in clinical studies of blood pressure variability[J]. Chin J Pract Intern Med, 2013, 33(7): 570-572. [劉怡希, 李為民. 血壓變異性臨床研究進(jìn)展[J]. 中國(guó)實(shí)用內(nèi)科雜志, 2013, 33(7): 570-572.]
[7] Hachinski VC, Bowler J. Vassular Dementia[M]//Ginsberg MD, Bogousslavsky J. Cerebrovascular disease: Pathophysiology diagnosis and management. Massachusetts: Blackwell Science, 1998. 1132-1134.
[8] Fazekas F, Chawluk JB, Alavi A,et al. MR signal abnormalities at 1.5T in Alzheimer's dementia and normal aging[J]. Am J Roentgenol, 1987, 149(2): 351-356.
[9] Grueter BE, Schulz UG. Age-related cerebral white matter disease (leukoaraiosis): a review[J]. Postgrad Med J, 2012, 88(1036): 79-87.
[10] Smith EE.Leukoaraiosis and stroke[J]. Stroke, 2010, 41(10 Suppl): S139-S143.
[11] Inzitari D, Pracucci G Poggesi A,et al. Changes in white matter as determinant of global functional decline in older independent outpatients: three year follow-up of LADIS (leukoaraiosis and disability) study cohort[J]. BMJ, 2009, 339: b2477.
[12] Libby P, Hansson GK. Involvement of the immune system in human atherogenesis: current knowledge and unanswered questions[J]. Lab Invest. 1991, 64(1): 5-15.
[13] Liu XL, Yu EY, Wu WZ,et al. Relationship between leukoaraiosis and depression in the elder[J].Chin Gen Pract, 2011, 14(20): 2264-2266.[劉小利, 于恩彥, 吳萬(wàn)振, 等. 腦白質(zhì)疏松癥與老年抑郁的關(guān)系研究[J]. 中國(guó)全科醫(yī)學(xué), 2011, 14(20): 2264-2266.]
[14] van Dijk EJ, Prins ND, Vrooman HA,et al. Progression of cerebral small vessel disease in relation to risk factors and cognitive consequences: Rotterdam Scan study[J]. Stroke, 2008, 39(10): 2712-2719.
[15] Kearney-Schwartz A, Rossignol P, Bracard S,et al. Vascular structure and function is correlated to cognitive performance and white matter hyperintensities in older hypertensive patients with subjective memory complaints[J]. Stroke, 2009, 40(4): 1229-1236.
[16] van Dijk EJ, Breteler MM, Schmidt R,et al. The association between blood pressure, hypertension, and cerebral white matter lesions: cardiovascular determinants of dementia study[J]. Hypertension, 2004, 44(5): 625-630.
[17] Veerabhadrappa P, Diaz KM, Feairheller DL,et al.Enhanced blood pressure variability in a high cardiovascular risk group of African Americans: FTT4 life study[J]. J Am Soc Hypertens, 2010, 4(4): 187-195.
[18] Guo H, Tabara Y, Igase M,et al. Abnormal nocturnal blood pressure pro fi le is associated with mild cognitive impairment in the elderly: the J-SHIPP study[J]. Hypertens Res, 2010, 33(1): 32-36.
[19] Goldstein IB, Bartzokis G, Guthrie D,et al. Ambulatory blood pressure and the brain: a 5-year follow-up[J]. Neurology, 2005, 64(11): 1846-1852.
[20] Rothwell PM, Howard SC, Dolan E,et al. Prognostic significance of visit-to-visit variability, maximum systolic blood pressure, and episodic hypertension[J]. Lancet, 2010, 375(9718): 895-905.
[21] Mancia G, Facchetti R, Parati G,et al. Visit-to-visit blood pressure variability in the European Lacidipine Study on Atherosclerosis: methodological aspects and effects of antihypertensive treatment[J]. J Hypertens, 2012, 30(6): 1241-1251.
[22] Howard SC, Rothwell PM. Reproducibility of measures of visit-tovisit variability in blood pressure a ft er transient ischaemic a tt ack or minor stroke[J]. Cerebrovasc Dis, 2009, 28(4): 331-340.
[23] Rothwell PM, Howard SC, Dolan E,et al. Effects of beta blockers and calcium-channel blockers on within-individual variability in blood pressure and risk of stroke[J]. Lancet Neurol, 2010, 9(5): 469-480.
[24] Muntner P, Shimbo D, Tonelli M,et al. The relationship between visit-to-visit variability in systolic blood pressure and all-cause mortality in the general population: findings from NHANES III, 1988 to 1994[J]. Hypertension, 2011, 57(2): 160-166.
[25] Mancia G, Messerli F, Bakris G,et al. Blood pressure control and improved cardiovascular outcomes in the International Verapamil SRTrandolapril Study[J]. Hypertension, 2007, 50(2): 299-305.
[26] Hastie CE, Jeemon P, Coleman H,et al. Long-term and ultra long-term blood pressure variability during followup and mortality in 14,522 patients with hypertension[J]. Hypertension, 2013, 62(4): 698-705.
[27] Rothwell PM, Howard SC, Dolan E,et al. Prognostic significance of visit-to-visit variability, maximum systolic blood pressure, and episodic hypertension[J]. Lancet, 2010, 375(9718): 895-905.
Studies on the correlation between long-term blood pressure variability and leukoaraiosis
WANG Yan-wen, LIU Xiao-li, WANG Jun-jun, ZHENG Chao-bo, LI Ya-guo
Department of Neurology, Zhejiang Hospital, Hangzhou 310013, China
ObjectiveTo investigate the correlation between long-term blood pressure variability (BPV) and leukoaraiosis (LA).MethodsBlood pressure was measured monthly in 209 patients visiting Zhejiang Hospital during June 2011 to June 2013, and they were followed up for 12 months. The patients were divided into LA 0-3 groups according to the MRI results and Fazekas scale. The clinical information, long-term blood pressure, and the index of long-term BPV were compared between LA groups and non-LA group, and among patients with di ff erent levels of LA, and then the correlation was regressively analyzed.ResultsOne hundred and thirtyeight patients in LA group, and 71 in non-LA group. Regression analysis revealed that signi fi cant di ff erences in age and the history of hypertension and occurrence of stroke between LA groups and non-LA group (P<0.05). The maximal systolic blood pressure, the mean value of long-term blood pressure, the standard deviation (SD), coe ffi cient of variation (CV), and variation independent of mean (VIM) of blood pressure were higher in LA groups than in non-LA group (P<0.05). There was signi fi cant di ff erence in maximun systolic pressure between every level of LA groups (P<0.05). The mean long-term systolic blood pressure and SD, CV and VIM of long-term blood pressure were signi fi cantly higher in the patients of LA3 group than that in the patients of LA1 group (P<0.05). Logistic regression analysis showed that the mean long-term diastolic blood pressure (OR=1.048, 95% CI 1.028-1.067), systolic blood pressure SD (OR=1.064, 95% CI 1.001-1.131), CV (OR=1.086, 95% CI 1.002-1.177), VIM (OR=1.060, 95% CI 1.001-1.122), and diastolic blood pressure SD (OR=1.111, 95% CI 1.000-1.233) and CV (OR=1.091, 95% CI 1.001-1.190) were the independent risk factors of LA (P<0.05).ConclusionThere is a signi fi cant correlation between long-term diastolic blood pressure and long-term BPV and LA.
blood pressure variability; leukoaraiosis; blood pressure
R544;R743
A
0577-7402(2015)02-0142-05
10.11855/j.issn.0577-7402.2015.02.11
2014-10-15;
2015-01-18)
(責(zé)任編輯:沈?qū)?
浙江省衛(wèi)生廳課題(2011KYB022)
王晏雯,醫(yī)學(xué)碩士,主治醫(yī)師。主要從事腦小血管病變的臨床研究
310013 杭州 浙江醫(yī)院神經(jīng)內(nèi)科(王晏雯、劉小利、王俊俊、鄭超波、李雅國(guó))
This work was supported by the Foundation of Health Department of Zhejiang Province (2011KYB022)

