78例住院低鉀血癥患者病因及臨床特點分析
邢萬佳,顧欣,曲衛,王靜,李美曄,姜兆順
(濟南軍區總醫院,濟南250021)
78例住院低鉀血癥患者病因及臨床特點分析
邢萬佳,顧欣,曲衛,王靜,李美曄,姜兆順
(濟南軍區總醫院,濟南250021)
目的 總結低鉀血癥發生的常見原因及臨床特點。方法 回顧性分析78例以低鉀血癥入院患者的臨床資料。結果 78例患者中糖尿病30例,甲狀腺疾病16例,腎上腺疾病及腎臟病變各8例,原發性高血壓7例,低鉀性周期性麻痹5例,其他原因4例。低鉀程度為輕度26例、中度27例、重度25例,其中腎臟病變患者低鉀程度最重。結論 低鉀血癥以內分泌疾病及腎臟疾病所致者常見,腎臟疾病導致的低血鉀多較為嚴重。對低鉀血癥應針對病因制定治療方案。
低鉀血癥;內分泌代謝性疾病;病因學
低鉀血癥是臨床常見的電解質紊亂之一,多種內分泌代謝性疾病、腎臟病變、胃腸道疾病乃至感染等均可通過減少鉀攝入,促進鉀由胞外向胞內轉移或增加胃腸道、腎臟失鉀導致低鉀血癥發生[1]。患者對輕度低鉀血癥可良好耐受,但中重度低鉀血癥仍危及生命[2]。由于目前臨床對低鉀血癥的病因認識不全面,存在低鉀血癥病因篩查不明而致漏診、誤診的現象。2000年1月~2014年8月,我們共收治78例低鉀血癥患者,現分析其臨床資料,探討其常見病因和臨床特點。
1 資料分析
1.1 基本資料 本組78例低血鉀癥住院患者,男48例、女30例,年齡18~64歲。入院時血清鉀1.5~2.5(2.1±0.3) mmol/L,均<3.5 mmol/L。輕度低血鉀(血清鉀3.0~3.5 mmol/L)26例(33.3%)、中度低血鉀(血清鉀2.5~3.0 mmol/L)27例(34.6%)、重度低血鉀(<2.5mmo/L)25例(32.1%)。35例患者有肌無力,33例患者心律失常,20例患者尿少。
1.2 病因構成及其低鉀情況
1.2.1 病因構成 78例低血鉀癥患者中原發病為糖尿病30例(38.5%),其中1型糖尿病1例,妊娠期糖尿病2例, 2型糖尿病27例;甲狀腺疾病16例(20.5%),其中甲狀腺機能亢進13例,甲狀腺機能減低2例,甲狀腺癌術后左甲狀腺素鈉片替代治療1例;腎上腺疾病8例(10.3%),其中原發性醛固酮增多癥7例,腎上腺皮質機能減低1例;腎臟病變8例(10.3%),其中失鉀性腎病4例,腎小管酸中毒3例,Barter綜合征1例;原發性高血壓7例(9.0%),原發性低鉀性周期性麻痹5例(6.4%),慢性胃炎、多發性骨髓瘤、病毒性心肌炎、癔癥各1例(5.1%)。78例患者中因內分泌代謝性疾病(糖尿病、甲狀腺病變、腎上腺病變)導致低鉀血癥者54例(69.2%),其中41例(75.9%)為輕、中度低鉀血癥,13例(24.1%)為嚴重低鉀血癥。27例2型糖尿病患者中21例(77.8%)應用胰島素注射治療,15例(55.6%)伴高血壓者采用鈣拮抗劑或噻嗪類利尿劑降壓治療。2例甲狀腺機能減低患者因納差、食欲減低攝入不足導致血鉀降低。另14例均因高甲狀腺激素水平導致鉀向細胞內轉移所致。腎上腺皮質機能減低1例,因納差導致攝鉀減少、糖皮質激素缺乏促進腎臟排鉀增加導致血鉀降低;原發性醛固酮增多癥7例中伴高血壓3例(42.9%),血清學檢查均存在高醛固酮、低腎素血癥及血漿醛固酮/腎素比值(ARR)增高,腎上腺影像學檢查5例提示存在腎上腺瘤,均為單側,另2例為腎上腺皮質增生。
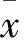
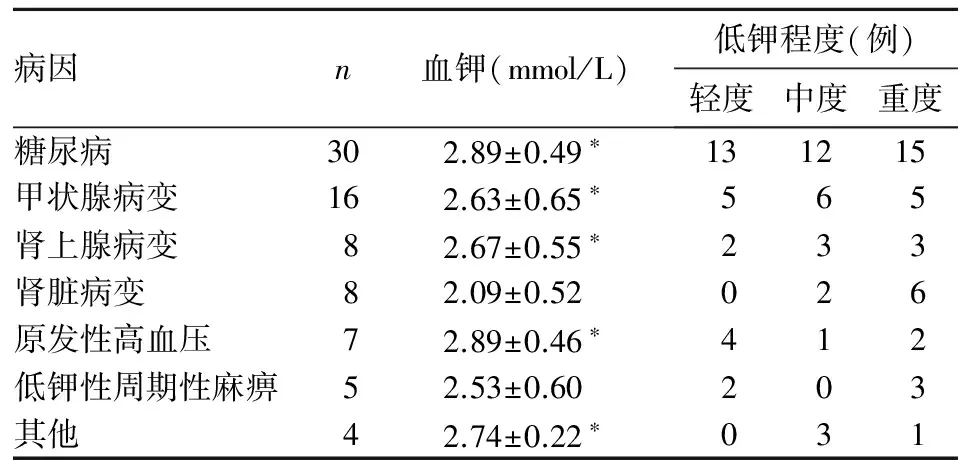
表1 78例不同病因低血鉀患者血鉀水平及低鉀程度
注:與腎臟病變患者相比,*P<0.05。
1.3 治療及轉歸 輕度低鉀血癥患者均口服補鉀治療,給予10%枸櫞酸鉀口服液10~20 mL,每日3~4次;中度低鉀血癥在口服補鉀基礎上酌情靜脈補鉀,重度低鉀血癥患者以靜脈補鉀為主,每日靜脈補鉀3~6 g,同時輔以口服補鉀及心電監護。同時對原發病進行積極治療,改善糖代謝,糾正甲狀腺功能異常,調整降壓藥物配伍。對3例因腎上腺瘤導致的原發性醛固酮增多癥患者行手術治療,2例腎上腺增生者給口服醛固酮拮抗劑。1例腎小管酸中毒患者口服予枸櫞酸鈉鉀合劑。2例原發性低鉀性周期性麻痹患者在補鉀同時應用β受體阻滯劑。4例Barter綜合征給予保鉀利尿劑聯合補鉀。所有患者出院時復查血鉀均恢復正常。
2 討論
低鉀血癥是臨床常見的電解質紊亂,在隨機住院患者中的發生率約為3%[4],約1/4為中重度低鉀血癥[5]。本組54例患者為內分泌代謝性疾病所致低鉀血癥。其中30例糖尿病患者應用胰島素治療。胰島素可促進鉀轉移至胞內導致胞外鉀降低[6];部分糖尿病患者伴有高血壓,所用降壓藥物鈣拮抗劑或利尿劑可促進胞外鉀向胞內轉移[7]。因此,對于采用胰島素治療的糖尿病患者,尤其聯合降壓藥物時,應合理采用保鉀及排鉀降壓藥,必要時通過飲食或藥物給予補鉀治療,并注意血鉀監測。甲狀腺機能亢進是導致輕中度低鉀血癥的主要內分泌疾病之一,可能的機制為增高的甲狀腺激素刺激機體Na+-K+-ATP酶活性增強,增加兒茶酚胺分泌,同時甲亢患者易饑、多食促進胰島素分泌,促進骨骼肌細胞對鉀的攝取、促進鉀向胞內轉移[8]。劇烈運動、暴飲暴食后更易發生低鉀血癥。在治療上除積極抗甲狀腺治療外,注意適當補鉀,避免飽餐與劇烈運動,限制高糖食物攝入,均可有效避免低鉀血癥的發生。原發性醛固酮增多癥亦是內分泌代謝性低鉀血癥的常見原因,增高的醛固酮通過腎遠曲小管的鈉鉀交換促進鉀排泄,常規補鉀治療難以糾正[9]。既往研究認為該病僅占高血壓患者的1%,但近期研究顯示約10%高血壓患者合并醛固酮增多癥[10]。本組原發性醛固酮增多癥患者中僅42.9%為低血鉀伴高血壓,其余患者僅表現為低鉀血癥。因此,在低鉀血癥病因篩查中,對于青中年發病且可排除甲狀腺及腎臟病變者,應當考慮原發性醛固酮增多癥可能,及時進行血清醛固酮、腎素及血漿醛固酮/血漿腎素活性比值測定。
非內分泌代謝性低鉀血癥病因以原發性高血壓常見。原因是原發性高血壓患者常需多種降壓藥聯合治療。本組7例患者均采用兩種以上降壓藥聯合治療,導致血鉀降低。因此降壓治療中應注意應用保鉀藥物,提高日常膳食中鉀的攝入量。腎臟疾病導致鉀排出增多亦是非內分泌代謝性低鉀血癥的重要原因,無論遠端或近端腎小管酸中毒均易導致低鉀血癥[3]。本組8例腎臟疾病患者反復乏力均在半年以上,其中6例為重度、2例為中度低血鉀。因此,臨床對中重度低鉀血癥患者,在排除內分泌代謝性疾病及藥物因素后,需考慮腎臟長期過量排鉀可能。原發性低鉀性周期性麻痹是一種與離子通道異常有關的常染色體顯性遺傳疾病,好發于青壯年,男性外顯率較高[11],本組5例均為男性,3例為重度低鉀血癥,均表現為陣發性雙下肢或四肢軟癱。由于低血鉀常出現于麻痹之前且糾正低鉀血癥可阻止肢體軟癱發作[12],因此及時識別并給予補鉀十分重要。
多數患者對輕中度低鉀血癥可耐受,但嚴重低鉀血癥可導致橫紋肌溶解、心律失常甚至呼吸心跳驟停[13],需臨床高度重視。對低鉀血癥患者應進行詳細的病史及用藥史采集,同時相關檢査宜全面細致,尤其需注意內分泌代謝性病因的篩查。治療除適當口服或靜脈補鉀外,原發病的治療更為重要。
[1] Assadi F. Diagnosis of hypokalemia: a problem-solving approach to clinical cases[J]. Iran J Kidney Dis, 2008,2(3):115-122.
[2] Ben SC, Hmouda H, Bouraoui K. Drug-induced hypokalaemia[J]. Cur Drug Saf, 2009,4(1):55-61.
[3] Unwin RJ, Luft FC, Shirley DG. Pathophysiology and management of hypokalemia: a clinical perspective[J]. Nat Rev Nephrol,2011,7(2): 75-84.
[4] Paltiel O, Salakhov E, Ronen I, et al. Management of severe hypokalemia in hospitalized patients: a study of quality of care based on computerized databases[J]. Arch Intern Med, 2001,161(8):1089-1095.
[5] Paice BJ, Paterson KR, Onyanga-Omara F, et al. Record linkage study of hypokalaemia in hospitalized patients[J]. Postgrad Med J, 1986,62(725):187-191.
[6] Burghen GA, Etteldorf JN, Fisher JN, et al. Comparison of high-dose and low-dose insulin by continuous intravenous infusion in the treatment of diabetic ketoacidosis in children[J]. Diabetes Care, 1980,3(1):15-20.
[7] Mimran A, Ribstein J, Sissmann J. Effects of calcium antagonists on adrenaline-induced hypokalaemia[J]. Drugs, 1993,46(Suppl 2):103-107.
[8] Kelley DE, Gharib H, Kennedy FP, et al. Thyrotoxic periodic paralysis. Report of 10 cases and review of electromyographic findings[J]. Arch Int Med, 1989,149(11):2597-2600.
[9] 葉任高,陸再英.內科學[M].5版.北京:人民衛生出版社,2001:765.
[10] Sukor N.Endocrine hypertension--current understanding and comprehensive management review[J]. Eur J Intern Med, 2011,22(5):433-440.
[11] Abbas H, Kothari N, Bogra J.Hypokalemic periodic paralysis[J]. Natl J Maxillofac Surg, 2012,3(2):220-221.
[12] Venance SL, Cannon SC, Fialho D, et al. The primary periodic paralyses: diagnosis, pathogenesis and treatment[J]. Brain, 2006,129(1):8-17.
[13] Gennari FJ .Hypokalemia[J]. N Engl J Med,1998,339(7):451-458.
姜兆順
10.3969/j.issn.1002-266X.2015.06.028
R442.9
B
1002-266X(2015)06-0071-03
2014-11-15)

