社區(qū)老年人跌倒風(fēng)險(xiǎn)因素分析及防范對(duì)策
馮海波
社區(qū)老年人跌倒風(fēng)險(xiǎn)因素分析及防范對(duì)策
馮海波
目的 掌握社區(qū)老年人跌倒的風(fēng)險(xiǎn)因素,探討預(yù)防老年人跌倒的對(duì)策。方法 回顧性分析78例社區(qū)老年人跌倒事件的臨床資料。結(jié)果社區(qū)老年人跌倒地點(diǎn)以室內(nèi)居多,損傷部位主要在四肢;器官退化導(dǎo)致功能障礙、疾病影響、條件環(huán)境不良、心理緊張是社區(qū)老年人跌倒的主要危險(xiǎn)因素。結(jié)論 社區(qū)老年人跌倒發(fā)生率較高,其風(fēng)險(xiǎn)因素較多,增強(qiáng)認(rèn)識(shí)、積極防治老年疾病發(fā)生、做好社區(qū)老年人的保健護(hù)理是防止老年人跌倒的主要對(duì)策。
老年人跌倒;社區(qū);風(fēng)險(xiǎn)因素;預(yù)防
跌倒是造成老年人群傷殘、失能和死亡的重要因素,嚴(yán)重影響老年人的身心健康。隨著人口老齡化問題的日趨突出,老年人跌倒發(fā)生率也相應(yīng)增高,積極關(guān)注、有效預(yù)防老年人跌倒是目前社區(qū)衛(wèi)生服務(wù)的一項(xiàng)非常重要的內(nèi)容[1]。本研究選取78例跌倒老年患者的臨床資料,分析其發(fā)生意外的風(fēng)險(xiǎn)因素,以期為做好減少社區(qū)老年人跌倒事件發(fā)生探尋相應(yīng)的預(yù)防對(duì)策。
1 資料與方法
1.1 一般資料 2013年1月~2013年12月北京市中關(guān)村醫(yī)院共收治意外跌倒的社區(qū)老年患者346例,以其中受傷程度較重的有78例為研究對(duì)象,男43例,女35例,年齡65~86歲,平均(78.00±8.43)歲,所有患者均符合衛(wèi)生部《老年人跌倒干預(yù)技術(shù)指南》[2]中確定的跌倒標(biāo)準(zhǔn),即非故意、不能控制倒在地上或其他較低平面上,受傷程度較重,且排除遭到猛烈打擊、意識(shí)喪失、突然癱瘓或癲癇發(fā)作等原因。
1.2 調(diào)查、分析內(nèi)容及方法 通過查閱病歷、應(yīng)用自行設(shè)計(jì)問卷面對(duì)面地調(diào)查(包括觀察、詢問)住院老人及其親屬等途徑獲取資料,從跌倒老人的基本情況(包括一般資料、居住情況、健康狀況、日常生活能力等)、跌倒發(fā)生時(shí)間與地點(diǎn)、造成跌倒的主要原因、跌倒損傷的部位及程度等方面進(jìn)行統(tǒng)計(jì)分析。
1.3 統(tǒng)計(jì)學(xué)方法 應(yīng)用FOXPRO7.0建立數(shù)據(jù)庫,通過SPSS18.0軟件進(jìn)行描述性和χ2分析、以Logistic回歸等進(jìn)行因素分析。
2 結(jié)果
2.1 跌倒發(fā)生時(shí)間和地點(diǎn) 78例患者中,51例(63.38%)為夜間跌倒,27例(36.62%)為白天跌倒;跌倒發(fā)生地點(diǎn)分別為家中跌倒49例(衛(wèi)生間跌倒36例、座椅邊跌倒4例、臥室及其它地方跌倒9例),樓梯、走廊跌倒14例,馬路邊跌倒9例,公園、菜場、商場、廣場等公共場跌倒6例。
2.2 跌倒產(chǎn)生的傷害 未造成明顯傷害的跌倒老人未留下相關(guān)資料,留下觀察的78例老人均因跌倒造成了不同程度的損害,最直接的是骨科和軟組織損傷,有59例,占75.64%,其中四肢骨折43例、腰椎損傷3例、骨盆骨折2例、肋骨骨折1例、輕微骨損傷和軟組織受損23例。此外,有7例老年人在跌倒事件中出現(xiàn)暈厥,誘發(fā)顱內(nèi)出血、心肌梗死、室性心律失常、病態(tài)竇房結(jié)綜合征、頸動(dòng)脈竇超敏綜合征、血壓調(diào)節(jié)障礙、短暫性局部缺血性發(fā)作等多種疾病,其中以顱內(nèi)出血和心肌梗死居多,危害性最大,分別為3和2例。程度輕微且能在親屬攙扶下行動(dòng)的老年患者定期到門診接受治療,病情較重的8例轉(zhuǎn)入其它專科醫(yī)院治療。所有患者均治愈,未出現(xiàn)死亡病例。
2.3 跌倒發(fā)生的因素 老年人的跌倒,經(jīng)常是多種因素合并而致,如年齡、疾病和環(huán)境等因素造成,危險(xiǎn)因素越多,跌倒風(fēng)險(xiǎn)也越大。在性別構(gòu)成方面,發(fā)生跌倒的老人男女例數(shù)相當(dāng)(39 vs 39),年齡多集中在70~80歲群體。綜合分析發(fā)現(xiàn),社區(qū)老年人發(fā)生跌倒的風(fēng)險(xiǎn)因素主要集中在以下4個(gè)方面。
2.3.1 生理學(xué)因素 78例住院治療的跌倒老年患者平均年齡(78.0±8.43)歲,其中,70歲以上的老年人占91.0% (71/78)。人機(jī)體保持直立姿態(tài)的本體感覺、前庭感覺和視覺傳入感覺功能和中樞控制能力是隨年齡增加而不斷下降的,同時(shí)骨質(zhì)疏松、體力衰退、四肢肌肉力量下降也直接造成老年人步態(tài)不協(xié)調(diào)、不平衡而發(fā)生跌倒[3]。尤其是視覺因素,視力減退、視覺分辨能力下降將增加跌倒的危險(xiǎn)性或跌倒所致的骨折發(fā)生。
2.3.2 病理和藥物因素 本觀察盡管排除了突然癱瘓或癲癇發(fā)作者,但其它一些影響穩(wěn)定能力的疾病仍不可忽視。78例觀察對(duì)象中,53例(60.92%)患有腦梗塞、高血壓、低血壓、糖尿病、心臟病、高血脂等心血管疾病,34例(39.1%)患有腦萎縮、帕金森綜合征等神經(jīng)系統(tǒng)疾病,44例(50.6%)患有風(fēng)濕關(guān)節(jié)炎、白內(nèi)障、青光眼、眩暈病、骨質(zhì)疏松等功能損害疾病。同時(shí),經(jīng)常使用催眠藥、抗焦慮藥、抗抑郁藥、抗高血壓藥、強(qiáng)心劑、非甾體類抗炎藥、抗心律不齊藥、抗組胺藥劑、治療糖尿病藥等藥物,造成老人反應(yīng)變慢或認(rèn)知能力削弱、心律不齊、意識(shí)錯(cuò)亂,也大大增加了老年人跌倒的危險(xiǎn)性[4-5]。
2.3.3 環(huán)境因素 78例住院治療的跌倒老年患者雖然62.8%(49/78)是在家中跌倒,17.9%(14/78)是在樓梯、走廊上跌倒,但調(diào)查發(fā)現(xiàn),這些老人的家中也存在地面濕、滑或不平整,馬桶、浴池邊無扶手,床鋪過高,座椅過低,臺(tái)階過高、過長,走廊寬度過窄等不適合老年人的環(huán)境和條件,戶外跌倒者更是遇見了地面潮濕、積水、光線不足、面路不平的不利環(huán)境。
2.3.4 心理因素 沮喪、抑郁、焦慮以及不佳的心理狀態(tài)及其導(dǎo)致的與社會(huì)的隔離均能增加跌倒的危險(xiǎn)。本調(diào)查發(fā)現(xiàn),占一半以上的老年人曾多次跌倒,因害怕跌倒反而使行為能力降低,行動(dòng)受到限制,從而影響步態(tài)和平衡能力,形成一種“跌倒—喪失信心—更容易跌倒”的惡性循環(huán)[6]。
在以上單因素分析基礎(chǔ)上進(jìn)行Logistic回歸分析,變量賦值見表1。

表1 跌倒發(fā)生的因素的變量與賦值
將老年人是否跌倒作為因變量(未跌倒賦值為0,跌倒賦值為1),將表1中的相關(guān)因素作為自變量,運(yùn)用多因素非條件Logistic回歸分析方法,篩選出老年人跌倒的危險(xiǎn)因素。其中表1中的4個(gè)主要因素分別以生理因素、疾病因素、環(huán)境因素和心理因素代替,分析結(jié)果見表2。
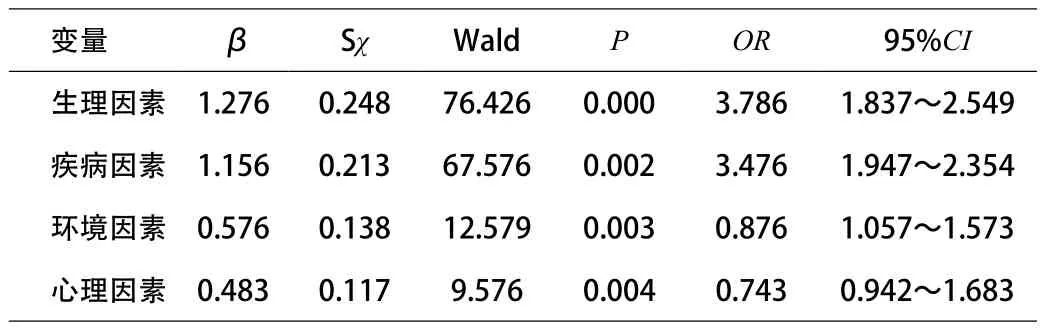
表2 老年人跌倒危險(xiǎn)因素的多因素非條件Logistic回歸分析
由表2可見,年齡高、器官退化導(dǎo)致的功能障礙、疾病影響、條件環(huán)境不良、心理緊張是社區(qū)老年人跌倒最主要的危險(xiǎn)因素。
3 防范對(duì)策
根據(jù)以上分析發(fā)現(xiàn),導(dǎo)致老年人跌倒的主要原因有生理因素、心理因素、疾病藥物因素及環(huán)境因素,受傷害的社會(huì)因素并不占主導(dǎo),老人跌倒大多數(shù)并非意外,而是老年綜合征的表現(xiàn),應(yīng)該成為醫(yī)學(xué)上的一種“學(xué)術(shù)問題”。目前,國家衛(wèi)生部門已出臺(tái)了老年人跌倒的干預(yù)技術(shù)指南[2],初步形成了防范規(guī)范。針對(duì)所分析的社區(qū)老年人跌倒風(fēng)險(xiǎn)因素,筆者提出如下對(duì)策建議。
3.1 思想上高度重視 要認(rèn)識(shí)到跌倒及其后果會(huì)嚴(yán)重影響老年人的身心健康和生活質(zhì)量,產(chǎn)生巨大的經(jīng)濟(jì)負(fù)擔(dān)和社會(huì)負(fù)擔(dān)[7]。要時(shí)刻提醒老年人親屬注意警覺,積極調(diào)動(dòng)社會(huì)支持系統(tǒng),對(duì)年齡偏大、行動(dòng)受限、存在意識(shí)障礙的人群,要及時(shí)評(píng)估發(fā)生跌倒可能的危險(xiǎn)因素,以更大的細(xì)心、愛心和耐心做好危險(xiǎn)群體的陪護(hù)和照料工作,全面做好防范和治療[8]。
3.2 改進(jìn)預(yù)防措施 老年人跌倒可以預(yù)防,但不能簡單采取少出門、少運(yùn)動(dòng)、多臥床等的消極的預(yù)防措施,預(yù)防必須講求科學(xué)性,如建立社區(qū)高齡老人的病史、藥物史、步態(tài)平衡、日常生活功能評(píng)價(jià)等評(píng)估系統(tǒng),加強(qiáng)提高老年人及家屬的防范意識(shí),及時(shí)治療一些影響穩(wěn)定能力的疾病,制定應(yīng)對(duì)老年人跌倒的處置方案等。
3.3 正確合理用藥 正確指導(dǎo)老年人用藥,要求老年患者嚴(yán)格遵醫(yī)囑服藥,尤其是服用降壓、降糖藥后要注意用藥后的反應(yīng);服用鎮(zhèn)靜安眠藥的老年人未完全清醒時(shí)勿下床活動(dòng);社區(qū)門診要加強(qiáng)老年患者用藥知識(shí)的專題宣教。
3.4 改善老年人的生活環(huán)境 積極指導(dǎo)合理、安全地布局老年人居室,力求室內(nèi)外的地面保持平坦、干燥,夜間提供方便、充足的照明,通道要保持無障礙物。沙發(fā)勿過度松軟、凹陷;座椅應(yīng)較高,使之容易站起;走廊、樓梯、廁所和浴室要設(shè)扶手等。總之,要從細(xì)節(jié)做起。
3.5 建立良好的生活方式 要求高齡老年人在大便起身、上下床、夜間小便、低頭彎腰拾物等動(dòng)作時(shí)一定要慢、穩(wěn);讓老人經(jīng)常預(yù)防性補(bǔ)充一些維生素D和鈣劑;對(duì)行走不穩(wěn)的老人配置適宜的助步工具;對(duì)年老體弱、獨(dú)居的老人提供社區(qū)支持和家庭保健服務(wù),使其保持較好的健康狀況和較高的生活質(zhì)量。
[1] 郭宏.淺談老年人跌倒的原因及現(xiàn)場快速判斷救治[J].中國老年保健醫(yī)學(xué),2011,9(1):65-66.
[2] 衛(wèi)生部.老年人跌倒干預(yù)技術(shù)指南[J].中國實(shí)用鄉(xiāng)村醫(yī)生雜志, 2012,19(8):1-13.
[3] 冀艷虎,李麗萍,陳文濤.北京市社區(qū)老年人跌倒發(fā)生現(xiàn)況及危險(xiǎn)因素分析[J].中華疾病控制雜志,2012,16(1):22-24.
[4] 宇翔,薛成兵,胡洋,等.江蘇省老年人跌倒發(fā)生情況及危險(xiǎn)因素分析[J].中華疾病控制雜志,2010,14(10):939-941.
[5] 諸葛毅,俎德玲,王小同,等.老年人跌倒風(fēng)險(xiǎn)評(píng)估量表的信度效度分析[J].中華物理醫(yī)學(xué)與康復(fù)雜志,2014,36(7):573-574.
[6] 陳婷婷,董曉梅,王聲涌.老年人跌倒后心理障礙及其影響因素分析[J].中華流行病學(xué)雜志,2010,31(10):1098-1102.
[7] 嚴(yán)加潔,何金愛.跌倒對(duì)住院患者醫(yī)療費(fèi)用和住院天數(shù)的影響[J].當(dāng)代醫(yī)學(xué),2012,18(2):79-80.
[8] 李萍萍,承良友.淺談老年人跌倒的原因及預(yù)防護(hù)理[J].基層醫(yī)學(xué)論壇,2010,14(12):353-354.
10.3969/j.issn.1009-4393.2015.23.109
北京 100080 北京市中關(guān)村醫(yī)院 (馮海波)

