腰麻聯合硬膜外麻醉在老年患者外科手術中的效果觀察
鄧超
河南信陽市中醫院麻醉科 信陽 464000
近年來隨著人口的老齡化發展進程加快,老年患者麻醉問題逐漸成為臨床關注的重點。2013 -08—2014 -01 間,我們對30例需擇期行外科手術的老年患者實施腰麻聯合硬膜外麻醉并與同期30例單獨應用硬膜外麻醉患者比較麻醉效果及不良反應發生率,現報道如下。
1 資料與方法
1.1 一般資料 將60例老年患者隨機分為觀察組和對照組,每組30例。觀察組中男20例,女性10例;年齡60~77歲,平均67.29歲。ASA I 級12例,II 級10例,III 級7例。胃腸手術12例,下肢手術10例,前列腺手術4例,婦科手術4例。合并高血壓6例,冠心病4例,糖尿病2例,其他2例,其中合并癥≥2 種3例。對照組中男18例,女12例;年齡61~78歲,平均68. 04歲。ASA I 級14例,II 級9例,III 級6例。胃腸手術13例,下肢手術9例,前列腺手術5例,婦科手術3例。合并高血壓5例,冠心病5例,糖尿病3例,其他2例,其中合并癥≥2 種4例。2組患者性別、年齡、合并癥、手術類型等一般資料比較差異無統計學意義(P >0.05),具有可比性。
1.2 麻醉方法 手術前積極治療合并疾病,將血壓、血糖指標和心、肝、腎等功能控制在合理范圍內。手術麻醉前12 h 禁止進食進水,術前30 min 肌注苯巴比妥。進入手術室后搭建靜脈通道,輸入15 mg/(kg·h)乳酸鈉林格氏液。予L2-3或L3-4椎間隙穿刺。觀察組在此基礎上應用1 mL 0.75%布比卡因與30 mg 鹽酸麻黃素緩慢行腰麻注射后置入3~4 cm 硬膜外導管,觀察10 min左右,如無全脊麻征象及局麻藥不良反應后做平面測試,控制平面在T10之下。對于平面不足患者予2~3 mL 2%利多卡因進行試驗劑量,根據需要酌情追加用藥量。對照組則進行常規硬膜外麻醉,依據手術部位不同選擇穿刺點。根據患者反應和阻滯平面追加麻醉藥物劑量。2組患者麻醉時均給予吸氧。術中心率減慢者給予阿托品0.3~0.5 mg 靜注,血壓下降者給予使用麻黃堿3~9 mg 穩定血壓。觀察1組麻醉起效時間、運動阻滯完善時間及硬膜外腔給麻醉藥的劑量和術中麻醉不良反應情況。
1.3 統計學方法 采用SPSS17.0 計量軟件進行數據處理,計量資料以均數±標準差(±s ±s)表示,計量資料采用t 檢驗,計數資料采用χ2檢驗,以P <0.05 為差異有統計學意義。
2 結果
2組患者均順利完成手術。觀察組麻醉起效時間、阻滯完善時間和硬膜外麻醉用藥量均明顯優于對照組,2組比較,差異有統計學意義(P <0.01)。2組術中出現血壓下降及心率減慢等不良反應,均經對癥處理后控制。對照組術中出現4例血壓下降,3例心率減慢,觀察組術中出現5例血壓下降,2例心率減慢,2組不良反應率比較,差異無統計學意義(P >0.05),見表1。
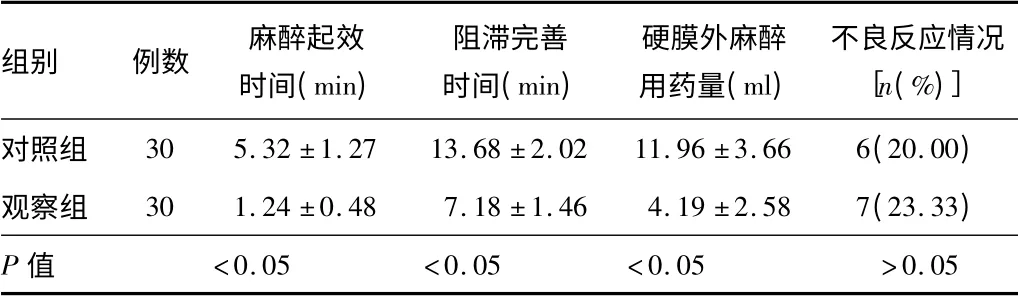
表1 2組手術麻醉情況比較
3 討論
老年患者血管彈性差,心血管儲備能力下降,且機體代謝率降低,對手術麻醉耐受力明顯減退。故選用麻醉方式應遵循安全性高、對生理功能干擾小,力爭以最小的麻醉藥物劑量達到最佳麻醉效果為原則。腰麻是將局麻藥物通過腰椎間隙注入蛛網膜下腔,阻斷部分脊神經的傳導功能而引起相應支配區域的麻醉作用[1]。但麻醉時間可控性差,麻醉平面過度上升將會麻痹延髓生命中樞,對心率和呼吸影響較大。交感神經被阻滯常誘導血壓下降,腦脊液滲漏易導致麻醉術后頭痛發生率高[2]。硬膜外麻醉指是將局麻藥物注入硬膜外腔,阻滯脊神經根,暫時使其支配區域產生麻醉的方法。既往對老年手術患者實施硬膜外麻醉較多,但麻醉誘導時間長,同時由于老年人硬膜外腔易出現局麻藥擴散,導致有較高的失效率和阻滯不全發生率[3]。我們將腰麻與硬膜外麻醉聯合使用,綜合硬膜外麻和腰麻兩種麻醉方式的優點,通過穿刺抽到少量腦脊液后推注小劑量局麻藥,同時將麻醉平面控制在T10以下,對循環呼吸干擾小,麻醉起效快且效果確切,既避免硬膜外麻醉阻滯不全,又減少局麻用藥劑量,并可通過硬膜外置管提供長時間手術麻醉及術后鎮痛[4],且不良反應發生率無明顯增加,效果肯定。
[1]鐘信明,穆恒明,劉開敏,等. 腰麻-硬膜外聯合麻醉在老年患者下 肢手術中的應用[J]. 中國實用醫藥,2011,6(22):71 -72.
[2]毛劍霞,許靖.腰麻-硬膜外聯合麻醉在老年患者的應用[J].臨床麻 醉學雜志,2009,25(4):359 -360.
[3]劉春閣. 腰硬聯合麻醉在老年患者的應用[J]. 實用診斷與治療雜志,2007,21(9):700 -701.
[4]莊心良,曾因明,陳伯鑾.現代麻醉學[M].3 版.北京:人民衛生出版社,2003:1 064 -1 065.

