全胸腔鏡肺葉切除術治療直徑大于5 cm的非小細胞肺癌
魏 崴,李勇生,鐘 標,黎佩建
(惠州市中心人民醫院,廣東惠州 516001)
近年來胸腔鏡在胸外科手術中的應用日趨成熟,尤其是適用于直徑<5 cm的肺內結節病變的切除,具有顯著微創優勢,避免了開胸手術(TOS)創傷大的缺點[1-2],但是對全胸腔鏡手術(VATS)治療直徑>5 cm的非小細胞肺癌(non-small cell lung cance ,NSCLC)尚存在一定爭議[3]。隨著手術方法及腔鏡器械性能的不斷改進,全VATS治療直徑>5 cm的NSCLC得到越來越廣的應用,本研究自2009年開始采用全VATS治療直徑大于5 cm的NSCLC,報告如下。
1 資料與方法
1.1 一般資料
選擇2009年1月~2012年6月收治的NSCLC患者53例,納入標準:病理證實為NSCLC;單發病灶,無手術禁忌征,腫瘤直徑>5 cm,無遠處轉移征象,可耐受全身麻醉及開胸手術。排除標準:合并轉移灶,有胸膜廣泛粘連、鈣化者,患者拒絕手術治療,術后未進行系統抗腫瘤治療者。53例NSCLC患者運用數字列表法隨機分為兩組。觀察組29例,腫瘤直徑5.22~8.17 cm,采用全VATS治療;對照組24例,腫瘤直徑5.12~8.32 cm,采用傳統TOS治療;兩組患者年齡、性別、腫瘤直徑、腫瘤病理類型及分期病情等方面差異無統計學意義(P>0.05),具有可比性,見表1。本研究報經倫理委員會批準,所有患者簽訂知情同意書。
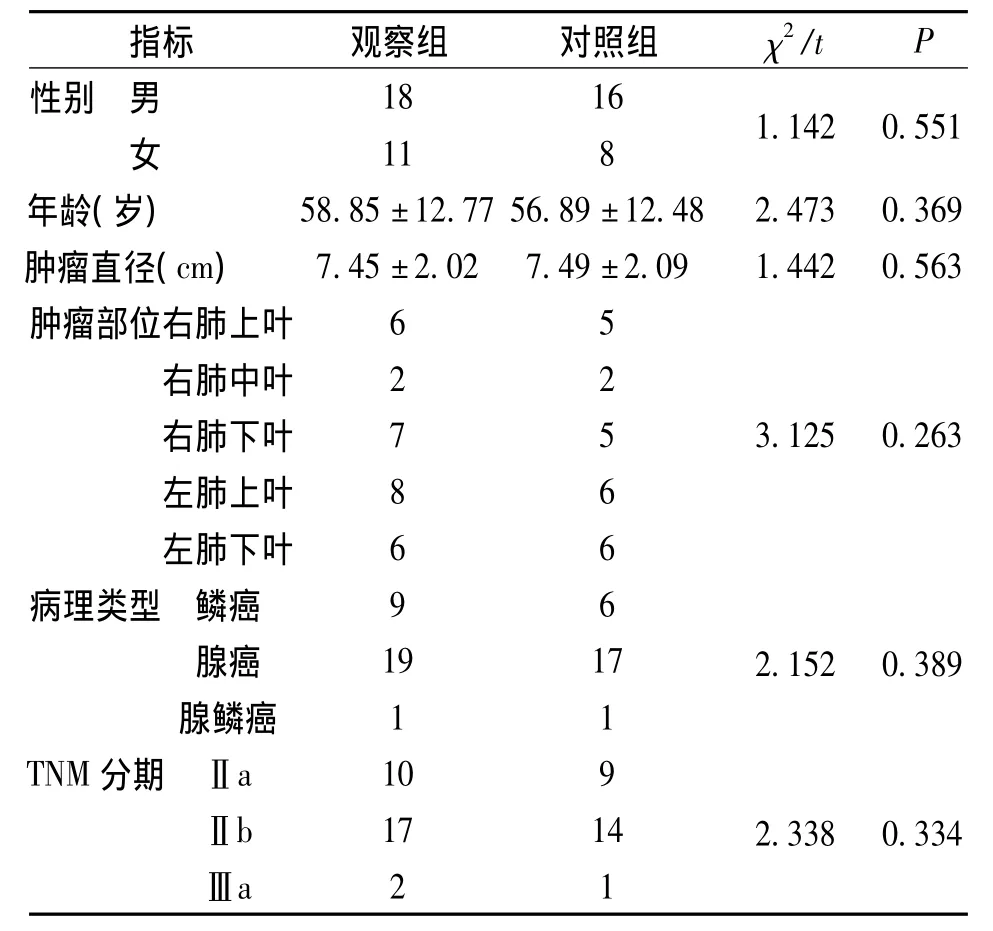
表1 NSCLC兩組患者一般資料(n=53)Tab.1 General data of NSCLC patients in the two groups
1.2 手術方法
觀察組:選擇健側臥位,采用雙腔氣管內插管麻醉,手術中單肺通氣,于腋中線第7~8肋間取2 cm長切口,置入胸腔鏡,于腋前線第4或第5肋間取長約5~6 cm切口作為主操作口,于腋后線第7~8間取長約2 cm切口,作為副操作口;根據手術步驟配合置入器械,按照傳統的開胸解剖性肺葉切除方法,依次分離病灶肺葉血管、肺裂、支氣管等,行病變肺葉切除,取出切除組織;然后行肺門、縱隔淋巴結系統性清掃。對照組:麻醉方法及體位選擇同觀察組,一般選擇患側第4或第5肋間后外側切口,長12~18 cm,應用牽引器牽開肋骨,常規行病變肺葉切除及肺門、縱隔淋巴結清掃。兩組患者術后均給予多西他賽+卡鉑方案輔助化療4周期,并連續隨訪至2014年6月。
1.3 觀察指標
觀察兩組患者手術時間、失血量、術后引流時間、縱隔淋巴結清掃數、術后疼痛視覺評分(VAS)、術后住院時間;術后并發癥發生率,術后1年和3年復發率和生存率。
1.4 統計學方法
所得數據應用醫學統計學軟件SPSS 17.0分析,計量資料用(±s)表示,采用t檢驗,計數資料采用χ2檢驗,P<0.05表示差異具有統計學意義。
2 結果
兩組患者手術過程順利,圍手術期未發生死亡,觀察組術中無轉開胸手術。觀察組較對照組患者術后引流時間、住院時間短,失血量、引流量少,術后VAS評分低,但手術時間較對照組長,兩組比較差異有統計學意義(P<0.05),兩組縱隔淋巴結清掃數比較差異無統計學意義(P>0.05)。見表2。兩組術后并發癥發生率比較,差異無統計學意義(P>0.05),見表3。兩組患者術后1年、3年復發率、生存率比較差異無統計學意義(P>0.05),見表4。
3 討論
美國 NCCN肺癌治療指南曾明確指出,全VATS應用于早期可切除肺癌的治療,具有顯著微創優勢,且其近遠期療效與常規開胸手術無差異,肯定了該手術方法具有可行性及安全性[4],在早期NSCLC的研究中,直徑<5 cm的周圍型肺癌,因腫瘤體積小,肺組織翻動比較容易,且多不伴淋巴結轉移,處理肺門及葉間裂血管的風險相對較小,被認為是全 VATS 治療的最佳適應癥[5-6];但直徑>5 cm的周圍型肺癌因肺組織翻動較為困難,肺葉切除范圍相對增大,視野相對狹小,切除組織不易取出,另外多數病例需進一步做淋巴結清掃,故全VATS操作難度較大,通常不采取該種治療方法[7]。但近年來隨著手術方法及器械的不斷進步,應用全VATS治療直徑>5 cm的NSCLC已經不再是臨床禁忌[8-9]。
表2 兩組患者圍手術期指標比較(±s)Tab.2 Comparison of perioperative indexes of NSCLC patients in the two groups
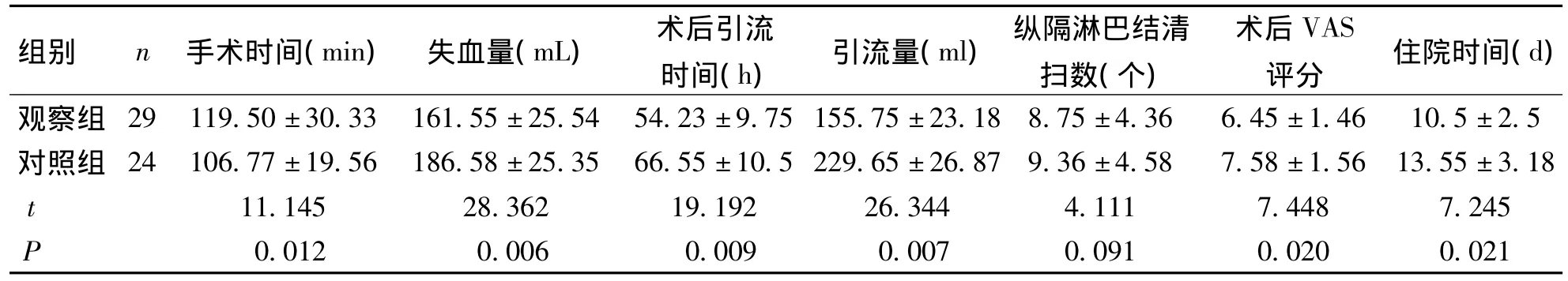
表2 兩組患者圍手術期指標比較(±s)Tab.2 Comparison of perioperative indexes of NSCLC patients in the two groups
組別 n 手術時間(min) 失血量(mL) 術后引流時間(h) 引流量(ml) 縱隔淋巴結清掃數(個)術后VAS評分 住院時間(d)觀察組 29 119.50±30.33 161.55±25.54 54.23±9.75 155.75±23.18 8.75±4.36 6.45±1.46 10.5±2.5對照組 24 106.77±19.56 186.58±25.35 66.55±10.5 229.65±26.87 9.36±4.58 7.58±1.56 13.55±3.18 t 11.145 28.362 19.192 26.344 4.111 7.448 7.245 P 0.012 0.006 0.009 0.007 0.091 0.020 0.021
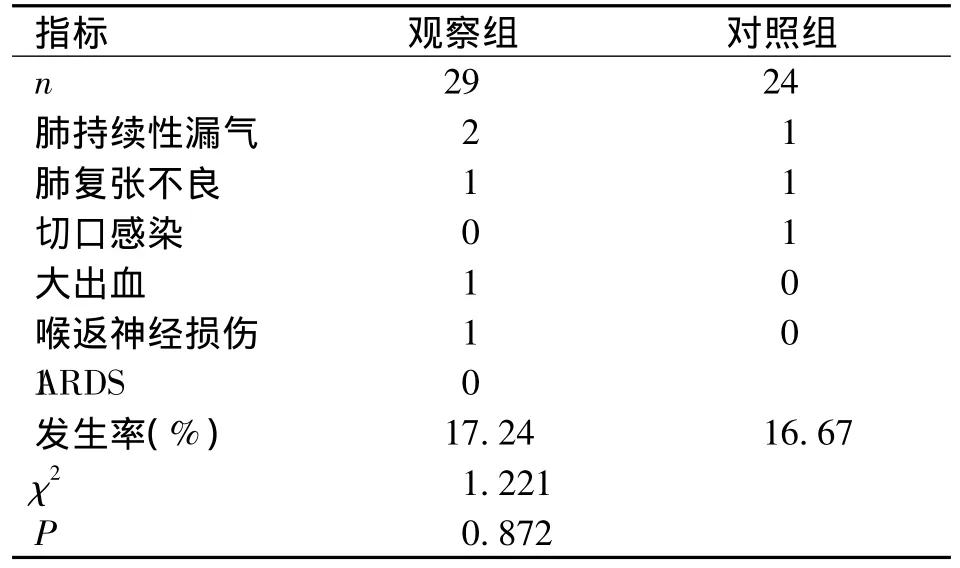
表3 兩組患者術后并發癥發生率比較Tab.3 Comparison of complication incidence of NSCLC patients in the two groups
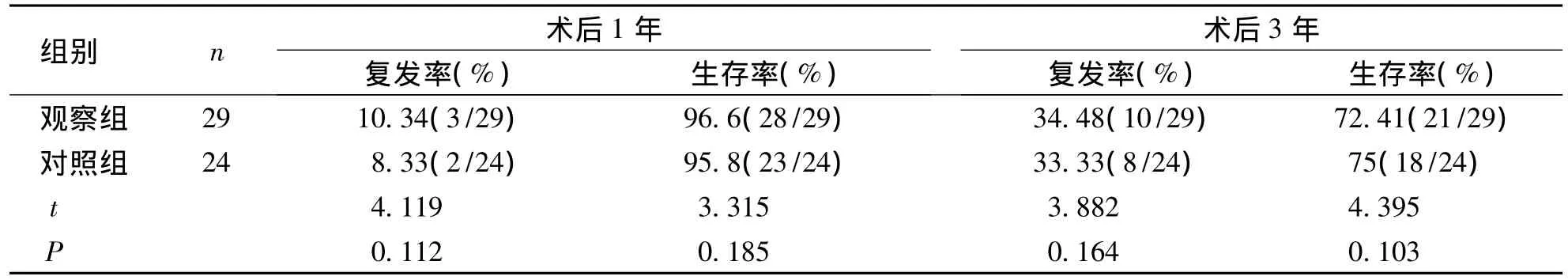
表4 兩組患者術后復發率及生存率比較Tab.4 Comparison of recurrence rate and survival rate of NSCLC patients in the two groups
全VATS治療NSCLC的微創優勢已經非常明確,安全性是考量手術方式可行性的關鍵指標[10],卜梁等[11]對比研究全 VATS與 TOS治療直徑 >5 cm的NSCLC患者療效,證實全VATS在手術時間、出血量、住院時間等方面具有顯著微創優勢,同時并發癥發生率與TOS治療組患者無異。本研究結果顯示,全VATS手術治療的觀察組患者較采用常規TOS治療的對照組患者術后引流時間和住院時間短,失血量和引流量少,且術后VAS評分低(均P<0.05),同時觀察組患者無術中轉開胸手術病例發生,術后并發癥僅17.24%,與開胸手術對照組的16.67%比較差異無統計學意義(P>0.05),與卜梁等研究結果趨于一致,充分證實全VATS治療直徑>5 cm的NSCLC同樣具有良好的微創效果,且具有較高的安全性。本研究還顯示,全VATS治療組患者手術時間較TOS治療組長,與卜梁等研究結果存在差異,分析原因考慮與術者手術熟練程度及操作步驟等有關。
術后復發率及生存期限也是考慮手術方式選擇的主要指標[12],本研究顯示,兩組患者術后1年、3年復發率均處于較低水平,同時1年生存率均在80%以上,3年生存率在70%以上,兩種術式對患者預后均有良好效果,差異無統計學意義(P>0.05),說明全 VATS治療直徑 >5 cm的NSCLC具有良好效果。分析原因考慮與全VATS清除淋巴結方面可取得與TOS治療同樣效果有關。
值得注意的是本研究中,全 VATS治療的NSCLC患者存在肺持續性漏氣、肺復張不良、大出血、喉返神經損傷多種并發癥,提示全VATS術式仍要嚴格掌握適應癥,腫瘤體積較大者,術中首先應減少翻動與擠壓,動作要輕柔,避免過度翻動肺葉造成繼發損傷[13];另外結扎血管放在首位,且盡量徹底,一次性成功[14];再一方面,處理縱隔淋巴結,尤其是后縱隔淋巴結,須嚴格避讓毗鄰結構[15-16],如喉返神經、食管等。
綜上所述,全 VATS術治療直徑 >5 cm的NSCLC安全可行,與傳統開胸手術的近遠期效果相似,同時在圍手術期體現了創傷小,術后恢復快的優勢,值得臨床積極推廣應用。
[1]Zhao Jing,Pei Yingxin,Liu Jifu.Effect evaluation of video-assisted thoracoscopic surgery in the treatment of early non-small cell lung cancer[J].China Medical Herald,2012(1):44-46.
[2]Farjah F,Wood DE,Mulligan MS,et al.Safety and efficacy of video-assisted versus conventional lung resection forlung cancer[J].J Thorac Cardiovasc Surg,2009(6):1415-1421.
[3]Zang Xin,Zhao Hui,Wang Jun,et al.Lobectomy by video-assisted thoracoscopic surgery versus thoracotomy for clinical stageⅠ/Ⅱ non-small cell lung cancer:a multi-center comparative study[J].Chinese Journal of Thoracic and Cardiovascular Surgery,2014(5):285 -289.
[4]Mckenna RJ,Houck W,Fuller CB.Video-assisted thoracic surgery lobectomy:experience with 1100 cases[J].Ann Thorac Surg,2010(2):421-426.
[5]Sugi K,Kobayashi S,Sudou M,et al.Img-term prognosis of video assisted limited surgery for early lung cancer[J].Eur J Cardiothorac Surg,2010(2):456 -460.
[6]LI Yun,SUI Xi-zhao,JIANG Guan-chao,et al.Experience of completely video-assisted thoracoscopic lobectomy in non-small cell lung cancer:series of consecutive 500 patients in single-center[J].Chinese Journal of Thoracic and Cardiovascular Surgery,2012(1):3-6.
[7]Zhou Sheng-nian,Gao Li-jing,Zhang Chao-dong,et al.The video-assisted thoracoscopy in diagnosis and treatment of chest diseases[J].Anhui Medical Journal,2012(6):679-681.
[8]Li Yun,Wang Jun,Sui Xi-zhao,et al.Operative technique optimization in completely thoracoscopic lobectomy:Peking University experience[J].Chinese Journal Of Thoracic And Cardiovascular Surgery,2010(5):300-306.
[9]Tian Jie-yong,Ma Dong-chun,Xu Mei-qing,et al.Clinical analysis of complete video-assisted thoracoscopic surgery lobectomy for patients with peripheral lung cancer[J].Chinese Journal of Clinical Thoracic and Cardiovascular Surgery,2012(5):479 -483.
[10]Gonzalez-Rivas D,Torre M,Fernandez R,et al.VideoSingle-incision video-assisted thoracoscopic right pneumonectomy[J].Surg Endosc,2012(7):2078 -2079.
[11]Bu Liang,Li Yun,Yang Fan ,et al.A retrospective comparative study of the safety,completeness and efficacy of videoassisted thoracoscopic lobectomy versus open lobectomy for non-small-cell lung cancer patients whose tumor size was greater than 5 cm[J].Journal of Peking University(Health Sciences),2011(6)866-872.
[12]Yamashita S,Tokuishi K,Anami K,et al.Thoracoseopic segmentectomy for T1 classification of non-small cell lung cancer:a single center experience[J].Eur J Cardiothorac Surg,2012(1):83-88.
[13]Li Bin,Tan Xue-mei,Yuan Ning.A comparative study of complete video-assisted thoracoscopic pneumonectomy and open pneumonectomy in treatment of lung cancer at early stage[J].ChongQing Medicine,2011(18):268 -269.
[14]Dienemann H,Hoffmann H.VATS lobectomy in stage I lung cancer standard or experimental procedure[J].Zentralbl Chir,2012(3):228 -233.
[15]Soukiasian HJ,Hong E,McKenna RJ.Video-assisted thoracoscopic trisegmentectomy and left upper lobectomy provide equivalent survivals for stage IA and IB lung cancer[J].J Thorac Cardiovasc Surg,2012(3):23-26.
[16]唐中明,徐鑫.全胸腔鏡肺葉切除與開胸肺葉切除治療非小細胞肺癌療效對比研究[J].實用臨床醫藥雜志,2013(12):62-65.

