慢性阻塞性肺疾病患者重癥監護期間機械通氣時間的影響因素分析
張 超 王海清
1.徐州礦務集團總醫院重癥醫學科,江蘇徐州 221006;2.徐州礦務集團總醫院呼吸科,江蘇徐州 221006
隨著生活環境的不斷惡化,慢性阻塞性肺疾病 (COPD)的發病率呈逐年上升趨勢,目前已成為世界范圍內威脅人類健康的重要疾病。老年人為COPD的發病主體,對于進入老齡化的我國而言,COPD已經成為危害中老年人身體健康和生活質量的主要疾病[1]。COPD以氣道氣流持續受限為主要特征,且病情前期呈緩慢進行性發展,易反復發作,臨床治療難度較大。當可誘發感染的風險因素存在時,COPD可轉為急性加重期,進而增加呼吸衰竭、呼吸窘迫綜合征甚至死亡的發生率。COPD急性期可伴有感染、發燒等癥狀,其病情惡化的程度與患者的年齡、體質等均有較大關聯,高效、安全的機械通氣方式是降低該類患者死亡率的重要措施[2]。機械通氣期間通氣時間的長短對患者的預后和身體功能的恢復均有重要的意義,是否能夠順利如期脫機是臨床所面臨的重要問題。有臨床報道顯示,不同生理基礎的患者接受機械通氣的時間和脫機成功率有所差異,老年患者機械通氣撤機的成功率僅為38%~55%[3]。對COPD患者重癥監護期間機械通氣時間的影響因素進行分析,有助于在臨床工作中控制不利影響因素,使患者成功撤離呼吸機。本研究對徐州市礦務集團總醫院(以下簡稱“我院”)有創機械通氣治療的84例COPD患者臨床資料進行回顧性分析,現報道如下:
1 資料與方法
1.1 一般資料
選擇我院重癥醫學科2012年3月~2014年5月收治的行機械通氣的COPD患者84例,其中,男53例,女 31 例;年齡 48~76 歲,平均(67.38±8.21)歲;病程3~13年,平均(4.68±1.46)年。根據機械通氣時間分為A組(通氣時間≤7 d)和 B組(通氣時間>7 d),兩組各42例。入選病例均符合COPD急性加重期診斷標準[4]和COPD需要有創機械通氣的標準[5]。排除惡性腫瘤患者、在插管前基礎治療較為穩定或者不合并有嚴重并發癥者。研究方案經我院臨床醫學倫理試驗委員會批準,并得到患者及直系親屬的知情同意。
1.2 治療方法
所有患者進行抗炎、祛痰、平喘等對癥治療后進行機械通氣,并以2 L/min的速度給予鼻導管吸氧,經口氣管插管后用德爾格通氣機。使用容量型輔助控制通氣(ACMV)進行起始通氣,出現自主呼吸后,改為同步間歇指令通氣(SMV)結合壓力支持通氣模式(PSV)。逐漸降低SMV頻率和PSV支持水平至8次/min和 13 cm H2O(1 cm H2O=0.098 kPa)時,過渡到 PSV模式,PSV逐漸降至7~8 cm H2O,患者耐受4~6 h后即可拔除氣管內插管。
撤機成功的標準為停用有創呼吸機48 h以上,生命體征平穩,不需要進行有創機械通氣,或者經鼻面罩等無創機械通氣治療。
1.3 影響因素
將影響機械通氣時間的因素分為插管前因素和插管后因素。插管前因素包括:年齡、心率、動脈血壓、血清白蛋白和前蛋白水平、神志狀況、既往病史中腦梗死、高血壓和糖尿病史、吸煙史(每天吸煙1支以上,并持續1年以上為吸煙)。插管后因素包括:①通氣后消化道出血:便潛血陽性或嘔吐咖啡渣樣物;②發熱:體溫高于38℃;③是否有血壓下降:血壓低于90/60 mm Hg(1 mm Hg=0.133 kPa)或者血壓依賴升壓藥物維持至少2 h;④呼吸機相關性肺炎:微生物學診斷為氣管內吸引物培養>10-5cfu,臨床診斷為持續48 h或以后出現肺部浸潤影,體溫<36℃或者>38.5℃,白細胞計數<3×109/L或>10×109/L,膿痰或痰液膿性改變,氣管抽吸物中有病原菌分離。
1.4 統計學方法
采用SPSS 19.0統計學軟件進行數據分析,計量資料數據用均數±標準差(±s)表示,兩組間比較采用t檢驗;計數資料用率表示,組間比較采用χ2檢驗;篩選單因素分析中差異有統計學意義的因素進行Logistic回歸分析,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者插管前各因素比較
對兩組患者插管前的各因素進行比較分析,發現兩組在年齡、心率、血清白蛋白、前白蛋白方面差異有統計學差異(P<0.05),而其他如性別、動脈血壓、神智昏迷、既往病史和吸煙方面差異均無統計學意義(P> 0.05)。 見表 1。
2.2 兩組患者插管后各因素比較
對兩組患者插管后的各因素進行比較分析,發現兩組患者在消化道出血和出現呼吸機相關性肺炎方面差異有統計學意義(P<0.05),而發熱和血壓下降發生率差異無統計學意義(P>0.05)。見表2。
2.3 機械通氣時間影響因素的Logistic回歸分析
篩選單因素分析中有差異有統計學意義的因素進行Logistic回歸分析,結果顯示,血清白蛋白水平、前白蛋白水平、消化道出血和呼吸機相關性肺炎的差異有統計學意義(P<0.05),是影響機械通氣時間的獨立危險因素。見表3。
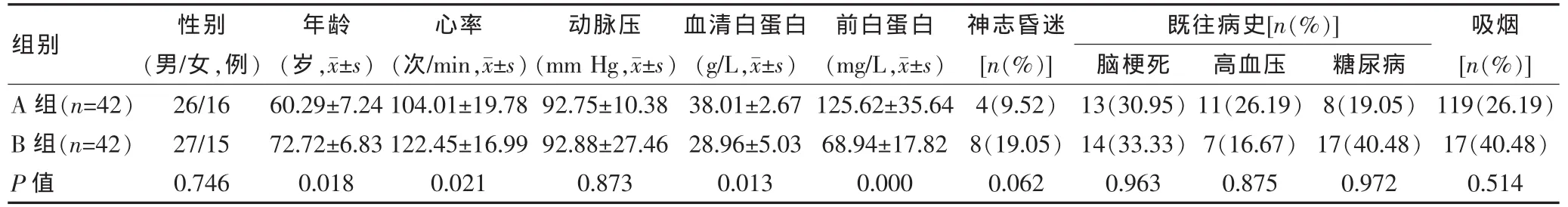
表1 兩組患者插管前各因素比較
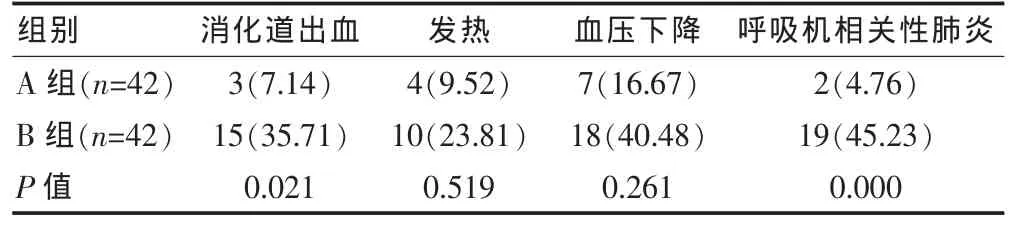
表2 兩組患者插管后各因素比較[n(%)]
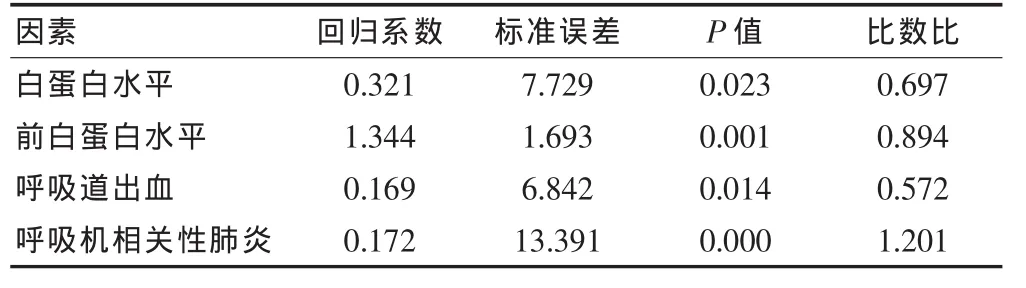
表3 慢性阻塞性肺病患者重癥監護期間機械通氣時間影響因素的Logistic回歸分析
3 討論
COPD以反復咳嗽、咳痰、呼吸急促困難為主要臨床表現,是由于支氣管-肺組織存在明顯病理改變而導致肺功能嚴重下降。急性加重期COPD在重癥監護病房較為常見,患者肺通氣和氣體交換能力顯著減弱甚至呼吸衰竭,嚴重者可危及生命。COPD急性期時,機械通氣夠能及時引流痰液,改善肺泡通氣并提高氧分壓,是救治COPD急性加重期的有效措施,其中26%~74%的患者需要給予機械通氣。但需要指出的是,臨床上有20%~30%的患者撤機困難或者撤機延遲,部分患者可出現呼吸機依賴的情況,機械通氣時間超過30 d即被稱為長期機械通氣(LTMV)[6]。機械通氣是非生理性的通氣,患者容易出現各種并發癥,如肺氣壓傷、血壓下降、上消化道出血及呼吸機相關性肺炎等,對于患者的生命質量和家庭造成了嚴重負面影響[7]。因此,對于影響COPD患者重癥監護期機械通氣時間的因素進行評估分析意義重大,以盡早撤機,避免病情反復和并發癥發生。
本研究將機械通氣時間的影響因素分為插管前因素和插管后因素,結果發現兩組患者插管前因素,如年齡、心率、血清白蛋白、前白蛋白比較,差異有統計學意義(P<0.05),而其他如性別、動脈血壓、神志昏迷、既往病史和吸煙率比較,差異無統計學意義(P>0.05),提示年齡、心率等插管前因素可能導致機械通氣時間延長。關于年齡,大量的臨床研究顯示[8],隨著年齡的增長老年人身體功能減退,免疫功能和各個器官的儲備功能逐漸下降,在受到感染或外界刺激時,其機體應激能力較差,老年COPD急性加重期患者的呼吸機協同通氣時間及住院時間均延長。有研究指出,基礎心率過快會引起機械通氣時間的延長[9],本研究結果與之一致。同時也有研究指出,血壓過低為延長機械通氣時間的影響因素[10]。本研究未能證明這一觀點,原因可能是患者在進行機械通氣后,低氧血癥雖然解除,血壓下降后能在一定時間內恢復正常的患者較少,對研究結果有一定影響。
由于COPD患者機體長期處于缺氧和炎癥狀態,導致胃腸道細胞缺氧,引起吸收障礙,機體出現負氮平衡。另一方面COPD患者機體內分泌紊亂,代謝較高,呼吸耗能遠遠高于正常人,從而導致機體脂肪分解,蛋白合成減少,可誘發或加重營養不良癥狀[11]。血清白蛋白在肝臟合成,半衰期為20 d,是維持人體基本生理功能的重要物質,能夠參與抗凝、抗血小板聚集并維持血液滲透壓,因此,血清白蛋白的濃度能在一定程度上反映機體的營養狀況,白蛋白濃度降低是機體營養不良的重要指征。但是白蛋白不能反映近期的機體營養不良,與之相比,前白蛋白前白蛋白半衰期為2 d,當機體蛋白質營養不良時其濃度迅速下降,同時它也是負性急性時相蛋白,前白蛋白濃度的下降也可能預示有嚴重的細菌感染,因此前白蛋白水平降低提示預后不良[12]。在該研究中兩組患者的血清Alb和前白蛋白水平差異有統計學意義(P<0.05)。提示在機械通氣初期,需要特別注意血清前白蛋白水平的變化,積極補充營養、糾正低蛋白血癥,以預防營養不良狀況的發生。由于COPD本身的特點,導致患者對營養支持的治療反應較差,即使白蛋白水平在正常范圍內也可能迅速下降。因此,對機械通氣期間的COPD患者要給予合理有效的營養支持,有助于患者的康復和臨床預后。
在插管后各因素中,兩組患者消化道出血和呼吸機相關性肺炎發生率差異有統計學意義(P<0.05)。由于COPD患者胃腸道細胞缺氧、充血水腫,引起嘔吐和吸收障礙,同時加以抗生素等藥物的刺激,可誘發消化道出血。在本研究中,機械通氣時間超過7 d的患者中,有15例(35.71%)出現了消化道出血,與機械通氣時間不超過7 d的患者(7.14%)相比,差異有統計學意義(P<0.05)。COPD患者進行氣管插管或氣管切開時,細菌可通過操作進入下呼吸道,引發肺部感染,而氣道黏膜的屏障作用也因氣管插管而喪失,氣道黏膜由于機械刺激和持續壓迫而出現充血、水腫甚至破損。因此一旦COPD合并有呼吸機相關性肺炎,感染很難得到有效控制,將會使住院時間和機械通氣時間延長。Bodduluri等[13]的研究結果表明,呼吸機相關性肺炎是機械通氣時間超過7 d的影響因素,與本研究結果一致。
將單因素分析中差異有統計學意義的因素納入Logistic回歸分析,結果顯示,兩組患者血清白蛋白水平、前白蛋白水平、消化道出血和呼吸機相關性肺炎的差異有統計學意義,是影響機械通氣時間的獨立危險因素(P<0.05)。兩組患者的年齡和心率在Logistic回歸分析中差異無統計學意義,說明高齡和心率過快不是COPD重癥監護期間機械通氣時間的實質性影響因素。雖然既往有研究表明年齡對機械通氣時間有重要影響,但近期也有研究表明年齡對ICU混合人群和COPD人群的臨床預后并沒有明顯影響[14],因此還需要深入而全面地探討。由上述結果可見,血清白蛋白水平、前白蛋白水平、消化道出血和出現呼吸機相關性肺炎對臨床撤機具有一定的指導作用,臨床醫生應高度重視。除密切監測上述因素,插管后應給予有效的營養支持及使用抗生素進行合理的抗感染治療,以有效預防營養不良和感染癥狀之間的協同惡化[15]。為保證COPD患者如期康復和降低醫療經濟壓力,重癥監護期間密切關注血清白蛋白水平、前白蛋白水平、消化道出血和呼吸機相關性肺炎等延長機械通氣時間的因素很有必要,及時有效的營養支持和胃腸功能檢測也是提高患者預后質量的重要途徑。
[1]Segal LN,Oei E,Oppenheimer BW,et al.Evolution of patternofbreathingduringaspontaneousbreathingtrialpredicts successful extubation[J].Intensive Care Med,2010,36(3):487-495.
[2]Sellares J,Ferrer M,Cano E.Predictors of prolonged weaning and survival during ventilator weaning in a respiratory ICU[J].Intensive Care Med,2011,37(5):775-784.
[3]Zhang Z,Chen L,Chen K,et al.The prognostic value of cardiac dysfunction assessed by bedside echocardiography in critically ill patients with COPD requiring mechanical ventilation:a study protocol[J].BMJ Open,2014, 4(9):252-256.
[4]Gonzalez A,Fabres J,Apremont I,et al.Randomized controlled trial of early compared with delayed use of inhaled nitric oxide in newborns with a moderate respiratory failure and pulmonary hypertension[J].Journal of Perinatology,2010,30(6):420-424.
[5]Shin HY,Kim SH,Lee YJ,et al.The effect of mechanical ventilation tidal volume during pneumoperitoneum on shoulder pain after a laparoscopic appendectomy[J].Surgical Endoscopy,2010,24 (8):2002-2007.
[6]Zhu F,Liu ZL,Long X,et al.Effect of noninvasive positive pressure ventilation on weaning success in patients receiving invasive mechanical ventilation:a meta-analysis[J].Chin Med J(Engl),2013,126(7):1337-1343.
[7]Yukawa Y,Kato F,Ito K,et al.Anterior cervical pedicle screw and plate fixation using fluoroscope-assisted pedicle axis view imaging:apreliminary report of a new cervical reconstruction technique[J].Eur Spine J,2009,18(6):911-916.
[8]Yarkin T, Karakurt Z,Bllkbai Y,et al.Evaluation of the weaning process in COPD patients with acute respiratory failure[J].Tuberk Toraks,2008,56(11):64-73.
[9]Higashimoto Y,Yamagata T,Honda N,et al.Clinical and inflammatory factors associated with body mass index in elderly patients with chronic obstructive pulmonary disease[J].Geriatr Gerontol Int,2011,11(1):32-38.
[10]Anjos CF,Schettino GP,Park M,et al.A randomized trial of noninvasive positive end expiratory pressure in patients with acquired immune deficiency syndrome and hypoxemic respiratory failure[J].Respir Care,2012,57(2):211-220.
[11]Li Y,Yang ZY,Yong WM,et al.Clinical observation of the application of sequential invasive and noninvasive ventilation in the COPD typeⅡrespiratory failure[J].ProgressinModernBiomedicine,2012,12(30):5927-5928.
[12]Gao SJ.The clinical observation in COPD complicated with severe respiratory by using sequential noninvasive mechanical ventilation after invasive mechanical ventilation[J].Jilin Medical Journal,2010,31(16):2391-2392.
[13]Bodduluri S,Newell JD Jr,Reinhardt JM,et al.Registration-based lung mechanical analysis of chronic obstructive pulmonary disease (COPD)using a supervised machine learning framework[J].Acad Radiol,2013,20(5):527-536.
[14]Grasso S,Stripoli T,Sacchi M,et al.Inhomogeneity of lung parenc hyma during the open lung strategy:a computed tomography scan study [J].Am J Respir Crit Care Med,2009,180(5):415-423.
[15]Riviere S,Monconduit J,Zarka V,et al.Failure of noninvasive ventilation after lung surgery:a comprehensive analysis of incidence and possible risk factors[J].Eur J Cardiothorac Surg,2011,39(5):769-776.

