原發性高血壓患者血壓晨峰與頸動脈粥樣硬化的關系
徐碧妹
邵武市立醫院心內科,福建邵武 354000
原發性高血壓患者病因無法明確,通常是由遺傳因素或環境因素造成,現今原發性高血壓晨峰現象成為臨床日漸重視問題,患者清晨醒后數小時內血壓升高迅速達到較高水平,則被稱為晨峰[1]。現隨機選取2013年1月—2014年12月該院收治的130 例患者為例,分析原發性高血壓患者血壓晨峰與頸動脈粥樣硬化的關系,現報道如下。
1 資料與方法
1.1 一般資料
隨機選取130 例原發性高血壓患者在該院就診時間是2013年1月—2014年12月,經診斷,與《中國高血壓防治指南》[2]中原發性高血壓患者相關診斷標準相符;排除繼發性高血壓、合并糖尿病、心臟疾病及肝腎功能不全患者;診斷2 周未服用降壓藥物;患者均知情此次研究;男78 例,女52 例;年齡40~80 歲,平均年齡(62.9±14.2)歲;病程1~21年,平均病程(10.3±4.1)年;按照患者清晨血壓變化分為A 組54 例和B 組76 例,A 組男38例,女16 例;年齡40~80 歲,平均年齡(62.9±14.2)歲;病程1~21年,平均病程(10.3±4.1)年;B 組男52 例,女24 例;年齡42~84歲,平均年齡(63.1±15.0)歲;病程1~20年,平均病程(11.4±4.3)年;兩組患者基線資料經統計學處理,可進行對比(P>0.05)。
1.2 檢測方法
血壓監測:以24h ABPM 監測血壓,以無創性便攜式動態血壓監測儀對患者早晨8 點開始監測至第二日清晨8 點,左上臂縛于袖帶,袖帶自動放氣,白天(6 時~22 時)每隔0.5 h 記錄一次血壓,夜間(22 時~第二日6 時)每隔1 h 記錄一次血壓變化,記錄時間需在22 h 以上,有效監測為患者血壓記錄次數需在總記錄次數的90%以上,每小時所記錄的數據無錯誤,無任何缺漏。患者清晨醒來后,不可劇烈運動。
頸動脈粥樣硬化測定:采用西門子多普勒超聲診斷儀,探頭頻率7.5 MHz。患者取仰臥位,處于靜息狀態下,由同一名經驗豐富、技術嫻熟的超聲科醫師操作,依次對患者頸總動脈(CCA)、動脈分叉處(BIF)及頸內動脈(ICA)的內膜中層厚度(IMT),共測量3 次,取平均值。
1.3 診斷標準
血壓晨峰現象:患者起床后2 h 內收縮壓(SBP)是平均值減去夜間睡眠時最低平均SBP>50 mmHg。或患者起床后2 h 舒張壓(DBP)-夜間最低平均舒張壓>22 mmHg[3]。
內膜增厚:IMT≥0.9 mm,斑塊形成:IMT≥1.3 mm;或超聲圖像見血管腔某處彩色血流充盈缺損,缺損處超過10 mm2。斑塊分級:0 級:無斑塊;I 級:單側斑塊低于2.0 mm;Ⅱ級P:單側斑塊高于2.0 mm 或雙側斑塊中某一斑塊低于2.0 mm;Ⅲ級:雙側斑塊均 在2.0 mm 以 上[4]。
1.4 統計方法
研究數據處理時使用SPSS 20.0 統計學軟件,計量資料采取均數±標準差(±s)表示,使用t 檢驗,計數資料用率(%)表示,采取χ2檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者24 h 動態血壓對比
A 組患者24 hSBP、白晝SBP、夜間SBP 及晨峰SBP 明顯高于B 組,差異有統計學意義(P<0.05),見表1。
表1 兩組患者24 h 動態血壓對比[mmHg,(±s)]

表1 兩組患者24 h 動態血壓對比[mmHg,(±s)]
組別24 h 白晝夜間 晨峰A 組B 組tP 151±13 140±13 1.9654<0.0412 159±14 142±13 2.0347<0.0482 147±16 136±12 2.0681<0.3954 3±7 5±6 1.9348<0.4026
2.2 兩組患者IMT 檢測結果分析
A 組患者CCA-IMT、CAB-IMT 及ICA-IMT 明顯高于B 組,差異統計學意義(P<0.05),見表2。
2.3 兩組患者頸動脈粥樣硬化斑塊形成率對比
A 組患者頸動脈粥樣硬化斑塊形成率66.7%(36/54),B 組頸動脈粥樣硬化斑塊形成率42.1%(32/76),兩組對比,差異有統計學意義(χ2=5.62,P<0.0451)。
表2 兩組患者IMT 檢測結果分析[mm,(±s)]
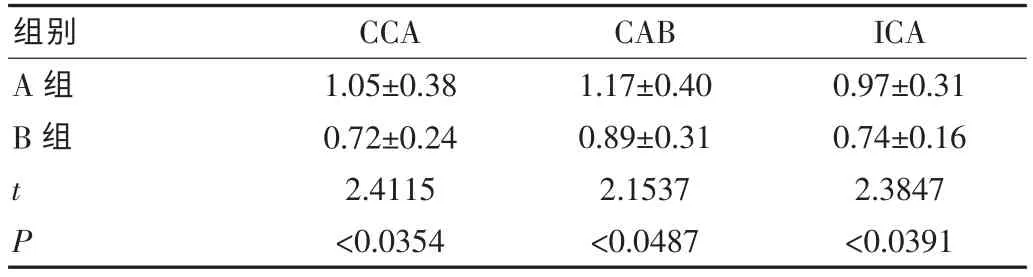
表2 兩組患者IMT 檢測結果分析[mm,(±s)]
組別CCA CAB ICA A 組B 組tP 1.05±0.38 0.72±0.24 2.4115<0.0354 1.17±0.40 0.89±0.31 2.1537<0.0487 0.97±0.31 0.74±0.16 2.3847<0.0391
2.4 兩組患者頸動脈斑塊病變情況
A 組患者頸動脈斑塊Ⅱ級、Ⅲ級發生率較B 組高,差異有統計學意義(P<0.05),見表3。

表3 兩組患者頸動脈斑塊病變情況[n(%)]
3 討論
相關資料顯示[5],在清晨、上午時段易發生心腦血管疾病,通常對于原發性高血壓患者來首,在清晨發生靶器官損害也更為顯著。通常患者清晨醒后數小時內血壓升高迅速達到較高水平,則可稱為晨峰。原發性高血壓患者從熟睡到清醒期間,交感神經活性驟然增強,迷走神經活性降低,相應增加了患者兒茶酚胺含量,致血壓增高。通常原發性高血壓患者敏感性降低,交感神經功能失調等,使心率、血壓控制過程受到干擾,其調節功能降低,致夜間血壓降低,白晝血壓變異性增加。另外患者清晨釋放大量兒茶酚胺,氫化可的松含量增加,腎素-血管緊張素系統活性增加,血容量提高等,相應減少了患者血流量,冠狀動脈緊張度提高等,使晨峰出現。在此次研究中,A 組24hSBP、白晝SBP、夜間SBP 及晨峰SBP 顯著高于B 組(P<0.05)。由此可見,原發性高血壓晨峰患者血壓水平較無晨峰患者高。
而晨峰的出現,會使血管自我調節功能破壞,靶器官長期處于超負荷狀態,則相應促進了心腦血管事件的發生。頸動脈粥樣硬化是心腦血管常見事件,血管IMT 增厚是動脈粥樣硬化的早期表現[6]。在此次研究中,A 組患者CCA-IMT、CAB-IMT 及ICAIMT 明顯高于B 組(P<0.05)。由結果可以看出,原發性高血壓晨峰患者血管IMT 厚度明顯高于無晨峰患者。其原因主要是原發性高血壓患者血壓升高,使血管壁剪切力增加,血管機械應力提高等,嚴重損害了血管內皮功能。晨峰會增加患者血液黏滯度,相應降低了機體血管切應力,抑制了一氧化氮的釋放,致斑塊形成。同時患者血壓持續升高,靶器官長期處于高血壓狀態,易受損害等,致頸動脈粥樣硬化的形成。該次研究中,A 組患者頸動脈粥樣硬化斑塊形成率66.7%明顯高于B 組頸動脈粥樣硬化斑塊形成率42.1%,頸動脈斑塊Ⅱ級、Ⅲ級發生率較B 組高(P<0.05)。由結果可以看出,原發性高血壓晨峰患者發生頸動脈粥樣硬化機率明顯高于無晨峰患者,且晨峰組患者頸動脈粥樣硬化嚴重程度明顯高于無晨峰組,可見晨峰對血管內皮造成嚴重損傷,促使頸動脈粥樣硬化的發生,是導致動脈粥樣硬化的危害因素,與郭濤等[7]相關研究相一致,血壓晨峰程度加劇與心腦血管病高發關系密切。
高血壓是導致動脈粥樣硬化的發生及發展的主要危險因素之一,因此重視高血壓患者晨峰的出現,控制血壓晨峰,是降低頸動脈粥樣硬化發生的主要措施。在患者血壓24 h 監測中,降壓藥物、環境、生活習慣等影響血壓準確監測的主要因素,因此必須要對原發性高血壓患者實施24 h 動態血壓監測,對頸動脈粥樣硬化有個準確而全面的認識,以此有效控制血壓,適當減輕血壓、器官負荷,降低心腦血管事件的發生,確保患者生命安全。總而言之,原發性高血壓晨峰患者存在明顯的頸動脈粥樣硬化,可促進頸動脈粥樣硬化的形成,因此必須要重視高血壓患者晨峰的出現,積極控制血壓,對預防頸動脈粥樣硬化的發生,減輕頸動脈粥樣硬化嚴重程度起到顯著促進意義。
[1]陳向民,譚艷嬌.高血壓伴頸動脈粥樣硬化患者的血壓變異性[J].安徽醫學,2013,34(12):1827-1828.
[2]趙喜梅,劉俊,陶春明,等.血壓變異性及晝夜節律與頸動脈硬化的關系[J].中華全科醫學,2012(9):1372-1373,1479.
[3]曹琳,倪琦,陳芳,等.老年人高血壓晨峰現象對頸動脈粥樣硬化的影響[J].中國基層醫藥,2010(24):3337-3339.
[4]陳堅.老年晨峰高血壓與頸動脈粥樣硬化的關系[J].中國臨床實用醫學,2010(4):196-197.
[5]魏建功,周翔宇.秦安縣原發性高血壓患者血壓變異與靶器官損害的相關性研究[J].甘肅中醫,2010,23(8):74-76.
[6]張源明,王翠霞.原發性高血壓患者晨峰現象與靶器官損害[J].中華高血壓雜志,2008,16(7):602-605.
[7]郭濤,趙春梅.杜彥輝,等.短暫性腦缺血發作與腦梗死的頸動脈硬化性質比較[J].中國基層醫藥,2010(11):1528-1530.

