急性膿胸的治療及療效分析
楊帆 胡奕 戚維波 趙俊杰 張雁飛
急性膿胸的治療及療效分析
楊帆 胡奕 戚維波 趙俊杰 張雁飛
目的 探討急性膿胸患者治療失敗的預測因素。方法 對127例因急性膿胸連續住院患者的臨床特征、影像學和實驗室結果進行了分析。結果 單因素分析顯示,年齡、吸煙、病程、血清白蛋白、胸腔積液葡萄糖和乳酸脫氫酶與治療結果相關(P<0.05)。多因素分析顯示,年齡和病程是保守治療失敗的獨立預測因素,優勢比分別為0.871(P=0.013)和0.797(P=0.026)。接受手術治療的特征曲線分析確定年齡邊界值為50.5歲和病程邊界值為4.5d。結論 <50.5歲發病年齡和<4.5d病程是急性膿胸患者保守治療失敗的獨立預測因素,可作為急性膿胸患者制定最佳治療方式的參考指標。
急性膿胸 胸腔積液 保守治療 胸腔鏡手術
約40%肺炎患者并發炎性胸腔積液,其中約5%~10%進展為膿胸,需聯合抗生素進一步治療[1]。膿胸兩種治療方式:保守治療或外科治療[2]。保守治療包括足量抗生素和胸管引流積液或胸腔內注射纖溶酶。外科治療包括胸腔鏡手術和開胸手術。一些對照前瞻性研究和薈萃分析顯示,保守治療不能改善其總體病死率[3]。而腔鏡手術能有效治療膿胸[4]。保守治療失敗后采用胸腔鏡手術治療是進一步治療的最佳選擇。本文目的是確定急性膿胸保守治療失敗的臨床、實驗室和放射學預測因素,識別需要手術治療者早期進行外科干預。
1 臨床資料
1.1 一般資料 2008年10月至2014年6月在本院住院治療的127例符合入組標準患者,男86例,女41例;有89例患者保守治療成功(MTS組)和38例保守治療失敗(MTF組),平均年齡(58.42±12.68)歲,MTF組平均年齡比MTS組年輕 (P<0.01)。MTF組患者吸煙比例明顯高于MTS組(P=0.032)。主訴:胸痛(45.7%)、呼吸困難(23.6%)、發熱(12.6%)、咳嗽(9.4%)和其他癥狀(8.7%)。主要癥狀平均持續時間(11.52±12.35)d,MTF組明顯短于MTS組(P= 0.001)。兩組間體溫、抗感染前病程、置管前病程、胸管大小及數量和胸腔內注射尿激酶量無明顯差異。急性膿胸診斷符合下列條件之一:胸膜腔膿性積液、胸腔積液涂片細菌或培養陽性及胸腔積液生化提示感染性胸腔積液[5]。排除標準:食管破裂、縱隔炎、肺結核、真菌感染所致的膿胸以及術后膿胸和小兒膿胸(年齡<18歲)。胸腔引流指征:膿性胸腔積液、胸腔積液pH值<7.2、葡萄糖<40 mg / dl、乳酸脫氫酶>1000 IU/ L及合并全身膿毒血癥的包裹和分隔的影像學證據。保守治療成功為經治療無任何并發癥痊愈出院,若需進一步手術治療則為保守治療失敗。
1.2 方法 所有患者入院時接受經驗性抗生素治療和胸管引流或胸腔內注射纖溶酶。根據胸部CT及B超定位后放置16~26Fr胸腔閉式引流管,復查胸部B超確認置管位置,定期復查胸部影像學檢查并觀察記錄引流情況,如影像學發現積液分隔包裹及性狀變粘稠,給予胸腔注射10萬IU尿激酶,保留4h后行予生理鹽水胸腔持續滴注沖洗,并予-20cmH2O的低負壓吸引直至引流量<100ml/d,如效果仍欠佳,再于B超定位下另置管引流,直至患者血常規及C反應蛋白正常,體溫正常>3d,復查胸部影像學未見明顯積液,持續>48h引流液<50~100ml可拔管。保守治療失敗是指經上述治療仍持續存在與胸腔積液相關的膿毒癥綜合征,則改為胸腔鏡手術。
1.3 觀察指標 血液分析:動脈血氧氣分壓(PaO2)、白細胞計數、中性粒細胞百分比、總蛋白水平、白蛋白水平和C反應蛋白。胸腔積液分析包括:白細胞計數、中性粒細胞計數、蛋白質、葡萄糖、乳酸脫氫酶水平,性狀及細菌培養。放射分析采用胸透和CT。胸腔積液量定義:少量<1/3肺野;中量占1/3~2/3肺野;大量>2/3肺野。通過胸部CT評估是否有胸腔積液包裹、分隔及數量。3例患者因CT資料不全被排除。數據分臨床、實驗室和放射學參數。
1.4 統計學方法 采用SPSS 18.0統計軟件包。計量資料(x±s)表示,組間比較若遵循正態分布用t檢驗,否則用Mann-Whitney U檢驗;計數資料比較用χ2檢驗或Fisher精確檢驗;組間單變量分析有顯著性差異的變量再行多變量回歸分析。用ROC曲線來確定預測治療失敗的變量截止值和計算敏感性和特異性。P<0.05為差異有統計學意義。
2 結果
2.1 患者的血液及胸腔積液分析 見表1。
2.2 患者影像學表現 見表2。
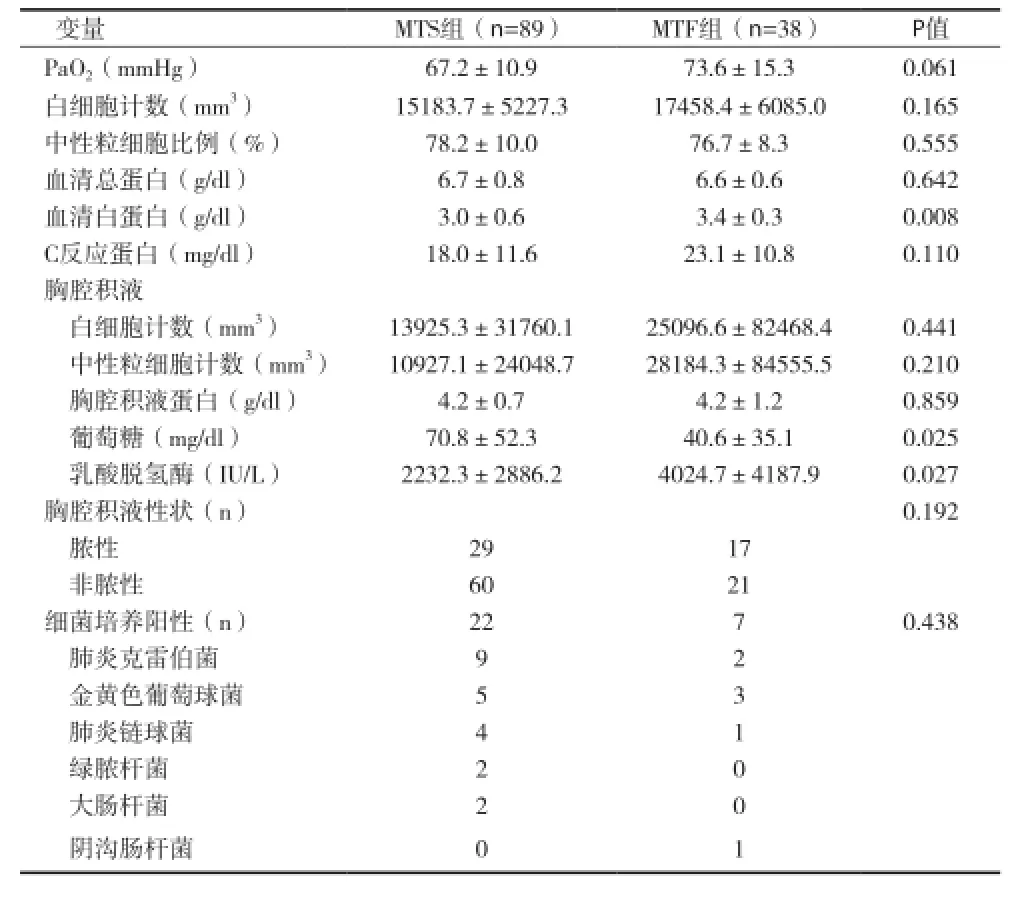
表1 患者的血液及胸腔積液分析(x±s)
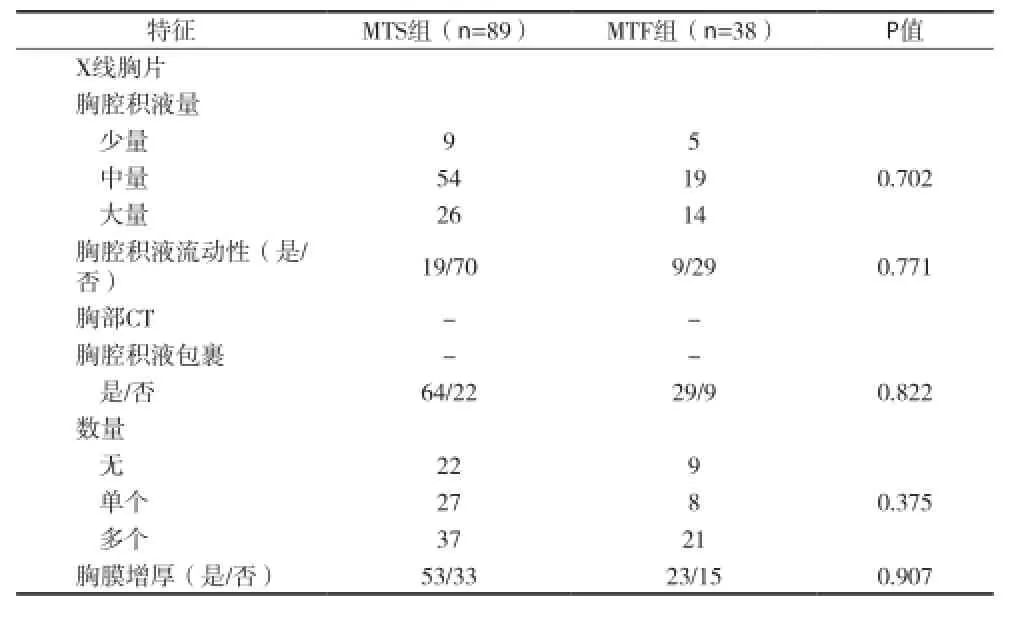
表2 患者影像學特征
2.3 治療失敗的預測因素分析 通過對年齡、吸煙、病程、血清白蛋白、胸腔積液葡萄糖和乳酸脫氫酶水平進行多元邏輯回歸分析發現年齡和病程為預測保守治療失敗的獨立預測因素,優勢比分別為0.871(P=0.013)和0.797(P=0.026)。用ROC曲線分析確定年齡和病程的最佳截止值,曲線下面積分別為0.792(95%CI,0.641~0.942)和0.787(95% CI,0.625~0.949);敏感性和特異性最大值分別是50.5歲和4.5d。胸腔感染患者保守治療失敗的獨立因素是年齡<50.5歲(敏感性76.3%,特異性76.3%,陽性預測值67.4%,陰性預測值89.3%)和病程<4.5d(敏感性79.0%,特異性79.0%,陽性預測值66.7%,陰性預測值90.2%)。
2.4 胸腔積液乳酸脫氫酶和葡萄糖水平與年齡、病程的相關性 患者根據年齡(≤50歲和≥51歲)和病程(≤4d和≥5d)分為兩組,年齡組和短病程組的胸腔積液乳酸脫氫酶水平明顯高于大齡組(P=0.049)和長病程組(P=0.038)。雖然年輕組和短病程組的胸腔積液葡萄糖水平較低,但與大齡組和長病程組間比較均無顯著性差異(P>0.05)。
3 討論
本資料結果表明MTS組和MTF組的年齡、病程、吸煙史、血清白蛋白水平、胸腔積液葡萄糖和乳酸脫氫酶水平有顯著性差異。進一步分析發現胸腔感染患者年齡(<50.5歲)和病程(<4.5d)是保守治療失敗的獨立預測因素。這些結果與患者年齡越大病情越重常見規律相反。與早期使用抗生素治療者相比,治療越遲則預后越差。
急性膿胸發生在纖維化膿階段,各種炎性介質在其病理生理過程中發揮著重要作用,患者越年輕,胸腔局部炎癥反應越強越迅速[6],癥狀持續時間亦越短。胸腔的纖維蛋白平衡機制被破壞最終積液被包裹。急性膿胸時置管引流是一個重要的治療措施,但因胸液粘性、膿性變化及胸液包裹的形成常失敗。胸腔感染治療結果與胸腔局部的炎癥反應程度密切相關。
在本資料中,單變量分析顯示兩組吸煙史和血清白蛋白水平有顯著性差異。吸煙會導致參與炎癥反應的炎癥細胞因子水平失衡[7],促進促炎細胞因子的釋放而加重炎癥反應和抑制纖溶促進包裹形成,其在膿胸患者保守治療失敗中起重要作用。
本資料兩組開始抗生素治療和置管的時間無顯著差異。由于這兩個因素與膿胸患者的病死率密切相關,不應忽視患者早期適當使用抗生素和胸管引流。導管粗細及調整與否、胸腔內纖溶酶注射量與治療結果無顯著相關性。
急性膿胸患者的預后因素分為患者臨床特征、胸腔積液特征和治療因素。盡管所有這些因素可以在某種程度上影響治療的結果,但識別最重要的獨立預測因素將改善胸腔感染患者的預后和病死率。
1 LightRW.Parapneumonic effusions and empyema.Proc Am Thorac Soc, 2006, 3(1):75~80.
2 Davies HE, Davies RJ, DaviesCW. BTS PleuralDisease Guideline Group.Management of pleural infection in adults: British Thoracic Society Pleural Disease Guideline 2010. Thorax,2010,65(Suppl 2):Ⅱ41~Ⅱ53.
3 Cameron R, Davies HR. Intra-pleural fibrinolytic therapy versus conservative management in the treatment of adult parapneumonic effusions and empyema. Cochrane Database Syst Rev,2008, 16(2): CD002312.
4 Luh SP,Chou MC,Wang LS,et al.Video-assisted thoracoscopic surgery in the treatment of complicated parapneumonic effusions or empyemas: outcome of 234 patients.Chest, 2005,127(4): 1427~1432.
5 Light RW.A new classification of parapneumonic effusions and empyema. Chest,1995,108(2):299~301.
6 GomezCR,Nomellini V,FaunceDE,et al.Innate immunity and aging.Exp Gerontol,2008,43(8):718~728.
7 SoporiML,KozakW.Immunomodulatory effects of cigarette smoke.J Ne uroimmunol,1998,83(1):148~156.
314000 浙江省嘉興市第一醫院

