護理干預在神經內科腸內營養患者中的作用
王 克
河南郟縣人民醫院 郟縣 467100
神經內科收治的患者大多數均有不同程度的意識障礙和吞咽困難,給營養的攝入造成影響,致使機體抵抗力下降,并發癥發生率增加,加重患者病情。腸內營養是將鼻飼管經一側鼻腔、口腔或胃腸造瘺口等插入或腸道內,并經管內輸注要素飲食或食物的一種方式,可為患者提供充足的熱量和蛋白質,是促進患者恢復的有效手段[1-2]。我們在常規護理的基礎上對50例腸內營養患者實行護理干預,并與另50例行常規護理的患者進行比較,旨在為腸內營養患者尋求更為合適的護理方式,具體情況如下。
1 資料與方法
1.1 一般資料 選取我院神經內科2012-09-2014-08收治的100例各類疾病經腸內營養治療的患者,按隨機數字表法分成研究組和對照組各50例。研究組中男30例,女20例;年齡49~78歲,平均(56.87±10.63)歲;疾病類型:腦梗死28例,腦出血19例,病毒性腦炎3例;淺昏迷9例,深昏迷5例。對照組中男32例,女18例;年齡48~75歲,平均(55.92±10.49)歲;疾病類型:腦梗死30例,腦出血18例,病毒性腦炎2例;淺昏迷8例,深昏迷3例。所有患者均有不同程度的腦功能受損及吞咽困難,本次發病前無消化道出血、腸功能紊亂及腸吸收障礙等疾病,且在行腸內營養前腸鳴音均正常,2組在年齡性別等方面差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 腸內營養方法:2組患者的腸內營養方法均相同:在發病的36~48h內留置硅膠鼻胃管,先予以鼻飼流質,若24 h胃潴留量<300mL,回抽胃內液無異常,大便正常,即給予腸內營養混懸液TPF制劑,能全力500mL/袋,由紐迪西亞制藥有限公司生產,間歇性滴注法,2~3h輸注1次,100~200mL/次,每24h共輸注500~1 000mL。營養液溫度以37~40℃為宜,天氣較涼時使用輸液增溫器維持。
1.2.2 對照組護理方法:為常規護理方法,即在腸內營養實施之前對患者全身癥狀及消化道情況進行評估,并做好管道、體位、口腔等基礎護理,同時積極觀察,以及早探及并發癥發生的征兆,進而給予針對性的處理措施。
1.2.3 研究組護理方法:該組在常規護理的基礎上實行護理干預,具體如下。
1.2.3.1 心理護理:腸內營養實施前耐心與患者及家屬進行溝通,使其明白腸內營養支持治療的重要性和必要性;適當講解腸內營養的實施方法、實施過程中可能出現的不適,使其擁有足夠的心理準備;向患者及家屬介紹治療效果好的病例,增強對腸內營養的信心;對患者的內心狀況進行評估,對不良情緒及時予以疏導;對患者和家屬提出的疑惑問題耐心、仔細的給予回答,并對提問行為給予肯定和鼓勵,以促進患者及時講出心中的困惑;做好家屬的心理疏導,囑家屬多鼓勵患者,增加患者對治療的配合。
1.2.3.2 營養液輸注時護理:營養液輸注期間密切進行觀察,注意調節營養液的輸注速度,一般每4~6h檢查1次,評估患者的耐受性,并為其選擇合適的輸注速度;定期監測胃內殘留量,當殘留量達200mL及以上時,應暫停輸注或減慢輸注速度;輸注液濃度以從低到高為宜,一般初始濃度為8%~10%;容量宜從少到多,初始容量為500mL/d;輸注管道跟換1次/d,跟換過程中嚴格實行無菌操作。
1.2.3.3 并發癥護理:①機械性并發癥:主要由于長期放置鼻飼管給胃食管黏膜形成刺激或管道質地過硬、管徑過大所致,多以鼻咽部不適或黏膜糜爛、壞死及鼻部膿腫、鼻炎、食管炎、聲音嘶啞為主要表現。故在日常應加強對患者監護,并熟練的進行操作技術,同時注意選擇直徑小、質地合適的鼻胃管。②胃腸道并發癥:多與營養液輸注濃度過高、溫度太低、輸注速度過快及營養液配置污染等原因有關,多以腹瀉為常見癥狀,其余包括惡心、嘔吐、腹脹等。護理措施:鼻飼前對患者進行翻身、拍背、吸痰以清理呼吸道,減少輸注過程中因呼吸道原因導致的惡心、嘔吐;對發生嘔吐的患者應立即暫停腸內營養,并測定胃內殘留量,同時將患者頭偏向一側,將口咽分泌物清除干凈,并做好生命體征的監測;對腹瀉患者應注意保持肛周的清潔、干燥,防止濕疹、皮膚破損等的發生,同時減慢輸注速度和降低營養液濃度,必要時遵醫囑給予藥物止瀉。③代謝性并發癥:以水、電解質、糖、維生素、蛋白質代謝異常為主。護理措施為:嚴格記錄每天出入量,定期監測血常規、凝血酶原時間、血清膽紅素等指標,根據監測結果調整輸注速度及輸注量;血糖急性升高者遵醫囑靜脈泵入或皮下注射胰島素。④感染性并發癥:主要以吸入性肺炎為常見,護理措施為:在實施腸內營養時在不影響病情的情況下將床頭抬高35~45°,直至管飼結束1h左右降低,并注意檢查喂養管的位置及監測胃內殘留情況;行機械性通氣患者在實施腸內營養前應確認氣管套管的氣囊壓力是否充足,且在腸內營養實施過程中密切觀察血養飽和度和呼吸情況、定時監測呼吸音,持續腸內營養過程中翻身時動作應輕、穩,翻身結束后對雙肺進行聽診,了解雙肺呼吸音是否對稱,以判斷氣管插管是否出現移位,同時注意觀察患者有無嗆咳、呼吸音改變及發紺等情況,對有上述癥狀患者一旦發現,則需立即停止腸內營養,并將胃內容物吸凈,同時鼓勵患者咳嗽,若有食物顆粒進入氣管則應立即行纖維支氣管鏡檢查并給予清除,同時給予抗生素預防感染。
1.3 觀察指標 觀察指標為2組入、出院時的營養狀況及并發癥發生率,其中營養狀況觀測指標包括血清總蛋白(TP)、血清白蛋白(ALB)、血清前蛋白(PA)三項。
1.4 統計學處理 所有數據均由SPSS 13.0軟件處理,計量資料以±s表示,采用t檢驗,計數資料以率(%)表示,比較采用χ2檢驗,P<0.05為差異具有統計學意義。
2 結果
2.1 營養狀況 2組入院時TP、ALB、PA三指標水平差別不明顯,出院時2組各指標則存在明顯差異,見表1。
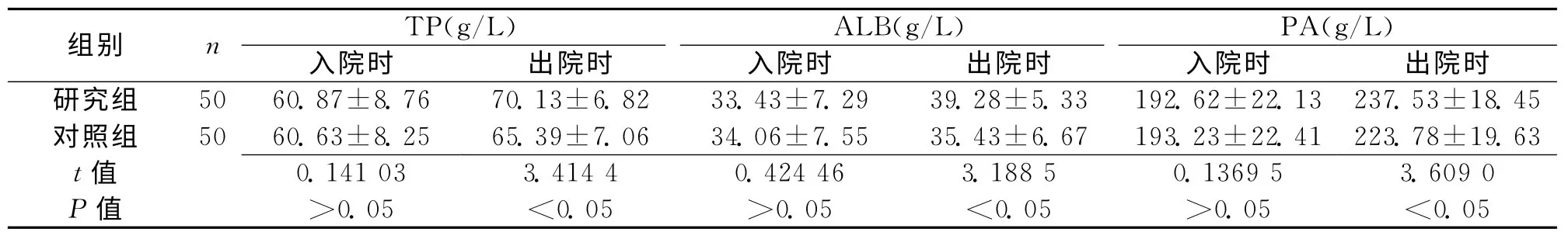
表1 2組入、出院時營養狀況各指標比較
2.2 并發癥發生率 研究組并發癥總發生率低于對照組(χ2=4.88,P<0.05),見表2。
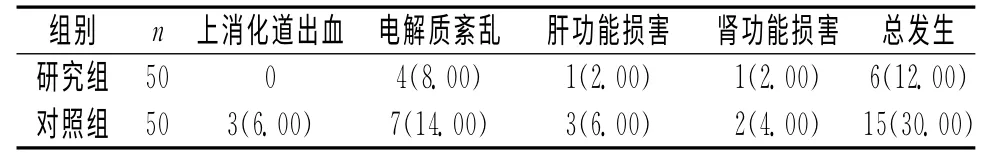
表2 2組并發癥發生率比較 [n(%)]
3 討論
神經內科收治的患者病情多較危重,且伴不同程度的意識和吞咽障礙,給進食造成嚴重影響。受進食障礙及應激反應等因素的影響,患者能量消耗、蛋白質合成小于利用,機體處于負氮平衡狀態[3],致使感染、營養不良等并發癥的發生率增加,既增加了殘疾率和病死率,又延長了患者的治療時間。因此,腸內營養治療也成為神經內科的較為常用的一項措施,可有效的維持和恢復患者胃腸道屏障的結構,并增強胃動力,使血清胃泌素水平增加,進而加速胃腸黏膜的生長和運動,同時還具有防止細菌損傷胃腸道黏膜的作用,是減少腸源性感染的有效手段[4]。其作為一項重要的治療性護理措施,加強對患者的觀察和護理以保證療效和減少并發癥具有重要意義。本文中對照組實行常規護理,研究組在常規護理的同時實行護理干預,經比較顯示,研究組出院時TP、ALB、PA三指標水平明顯更高(P>0.05),而并發癥的發生率則明顯較低(P<0.05)。腸內營養在實施過程中具有一定的特殊性,如中樞神經系統改變導致胃排空時間延長、氣管反應性降低對痰液等異物的清除功能下降等[5],因此并發癥的發生幾率明顯較高,而并發癥的發生造成患者緊張情緒的加重,給治療的順利完成形成影響,同時患者及家屬由于對腸內營養治療感到較為陌生,擔心置管會增加痛苦及影響呼吸,輕者出現焦慮、緊張等情緒,重者拒絕置管。護理干預的實施著重從心理、營養液輸注過程及常見并發癥三方面予以針對性的干預措施,其中心理護理有效緩解了患者及家屬的不良情緒,使患者對治療的配合更好;營養液輸注過程中護理人員密切觀察并根據患者的耐受性調節速度、營養液濃度、輸注量,有效避免了并發癥的發生;而常見并發癥的針對性干預措施的實施促使護理人員學習相關知識,提高自身認知,進而為患者提供更好的護理服務,同時也有效的減少了并發癥對患者造成的傷害。故護理干預的實施相較常規護理能更好的改善患者的營養狀況,并降低并發癥發生率,是神經內科腸內營養患者安全而有效的護理方式。
[1]張玲.腸內營養并發癥及其護理研究進展[J].內蒙古中醫藥,2013,32(4):106-107.
[2]張詠梅,張潤軍,王潤萍.腸內營養在神經內科危重癥患者中的應用及護理[J].西南國防醫藥,2012,22(12):1 385-1 386.
[3]王金萍.腸內營養在神經內科危重癥患者中的應用及護理分析[J].實用臨床醫藥雜志,2014,18(14):110.
[4]張翠花,張薇,張金鐘,等.早期綜合康復護理及腸內營養支持對腦卒中康復的效果評價[J].中國實用神經疾病雜志,2013,16(11):102-103.
[5]鄭冬香,盧婉嫻,謝佩卿,等.降低神經內科危重癥患者腸內營養誤吸的方法探討[J].護士進修雜志,2014,29(3):203-205.

