綜合康復訓練對老年髖膝關節置換后下肢深靜脈血栓形成的預防效果
綜合康復訓練對老年髖膝關節置換后下肢深靜脈血栓形成的預防效果
王志松
(北華大學附屬醫院,吉林吉林132000)
摘要〔〕目的探討綜合康復訓練對老年髖膝關節置換后下肢深靜脈血栓形成(DVT)的預防效果。方法選取2011年2月至2013年4月該院收治的行髖、膝關節置換手術的老年患者102例,隨機分為觀察組和對照組各51例。對照組行常規術后處理;觀察組在此基礎上由經培訓的醫護人員進行綜合康復訓練。對比兩組患者各療效相關指標。結果術后3 d內拔除負壓引流管,兩組患者傷口總引流量之間差異無統計學意義(P>0.05);術后7 d時D-二聚體陽性率觀察組明顯低于對照組(P<0.05)。兩組患者均未出現致死性肺栓塞及栓塞后綜合征,觀察組DVT發生率明顯低于對照組(P<0.05)。觀察組患者術后第10個月關節功能評分明顯高于對照組(P<0.05)。結論老年髖膝關節置換后DVT發生率較高,綜合康復訓練對DVT具有明顯的預防效果,同時還可促進關節功能的恢復,改善預后。
關鍵詞〔〕髖膝關節置換術;下肢深靜脈血栓;綜合康復訓練
中圖分類號〔〕R684〔文獻標識碼〕A〔
基金項目:吉林省教育廳“十一五”科研項目(No.20110126)
第一作者:王志松(1966-),女,副主任護師,主要從事骨科護理研究。
下肢深靜脈血栓形成(DVT)為髖、膝關節置換術后常見并發癥,且多數發病初期癥狀不明顯,但具有嚴重危害性,其中1%~3%可引起致死性肺栓塞,遠期可引發下肢靜脈栓塞綜合征,對患者術后康復造成嚴重影響〔1〕。老年患者由于常合并多種DVT易感因素,因此髖膝關節置換術后采取積極的預防措施具體重要意義〔2〕。本文旨在探討綜合康復訓練對老年患者術后DVT的預防效果。
1資料與方法
1.1一般資料選取2011年2月至2013年4月本院收治的行髖膝關節置換手術的老年患者102例。入選標準:年齡≥60歲,由于股骨頭缺血性壞死或骨性關節炎接受髖、膝關節置換術的患者;無凝血功能障礙和手術外傷史,術前2個月無下肢靜脈血栓及肺栓塞史,術前進行超聲檢查排除雙側下肢DVT;得到隨訪且有完整的病例資料。排除標準:行關節翻修術,有血栓家族史的患者。入選患者隨機分為觀察組和對照組各51例。觀察組男30例,女21例,年齡60~81〔平均(68.41±7.42)〕歲,體重55~78 kg,平均(67.23±9.27)kg;髖關節置換術27例,膝關節置換術24例。對照組男29例,女22例,年齡60~79〔平均(67.69±6.27)〕歲,體重54~80 kg,平均(69.34±10.55)kg;髖關節置換術28例,膝關節置換術23例。兩組患者性別構成、年齡、體重、手術方式構成之間差異均無統計學意義(P>0.05),具有可比性。
1.2方法手術均由同一名資深醫師完成,采用統一的髖、膝關節置換手術入路,術后均不給予止血藥。對照組行常規術后處理。實驗組在此基礎上由經培訓的醫護人員進行綜合康復訓練,具體包括:根據患者具體下肢尺寸給予長筒型彈力襪固定;日常提醒患者進行咳嗽、深呼吸練習;指導患者主動進行雙側足踝關節訓練,5次/d,20~30 min/次;患者于三餐和睡覺前進行股四頭肌等長收縮練習,每次連續收縮10 s,共反復30次;患者于術后早期下地扶拐零負重行走,4 w后進行部分負重行走;選用間歇式充氣加壓裝置,根據患者個人耐受能力選取不同的壓力等級,從手術兩側肢體開始使用,術后第1天需持續使用24 h,之后每日總使用時間>8 h,到術后第10天為止。
1.3療效觀察術后患者傷口處常規留置引流管,觀察傷口負壓引流液總量,根據引流量在術后第2~3天時將負壓引流管拔除。觀察患者術后每日雙下肢情況,包括是否疼痛、腫脹,淺靜脈是否擴張,腓腸肌壓迫和被動牽拉試驗結果等。術后第3、7天分別抽血檢測D-二聚體水平,結果若高出正常上限2倍以上則可確定為D-二聚體呈陽性。術后第3、7天分別超聲檢查兩組患者接受手術肢的深靜脈DVT情況,根據下肢血栓的部位分為周圍型(腘靜脈下方血栓)、中央型(腘靜脈及其上方血栓)、混合型血栓(全下肢深靜脈血栓)。
1.4術后隨訪患者出院后前3個月每半個月進行一次門診隨訪,3~6個月每1個月進行一次門診隨訪。在術后10個月時使用美國紐約特種外科醫院制定的膝關節評定量表(HSS)評定患者的膝關節功能,髖關節功能評定采用人工全髖關節置換術療效評定量表(Harris)。
2結果
術后3 d內拔除負壓引流管,兩組患者傷口總引流量之間差異無統計學意義(P>0.05);術后7 d時D-二聚體體陽性率觀察組明顯低于對照組(P<0.05)。觀察組7例患者發生DVT,均為周圍型血栓,無明顯臨床癥狀,未給予治療,術后3個月復查均未發生DVT;其中3例發生于全髖關節置換術后,4例發生于全膝關節置換術后。觀察組17例患者發生DVT,其中周圍型血栓6例,中央型血栓5例,混合型血栓6例,9例患肢出現腫脹、疼痛,每日皮下注射肝素1次,治療7 d后癥狀均完全消失,8例無明顯臨床癥狀,未給予治療,術后3個月復查均未發生DVT;其中11例發生于全髖關節置換術后,6例發生于全膝關節置換術后。兩組患者均未出現致死性肺栓塞及栓塞后綜合征,觀察組DVT發生率明顯低于對照組(P<0.05)。兩組患者術后均未出現異位骨化,傷口缺血性感染壞死;假體術中檢查顯示穩定,術后X線顯示置入位置較佳,復查未發生骨折、移動等;觀察組患者術后第10個月關節功能評分明顯高于對照組(P<0.05)。見表1。
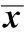
表1 兩組患者術后各療效相關指標對比( ± s, n=51)
3討論
依據目前使用的外科患者DVT危險程度分級標準,接受人工關節置換手術的老年患者多數處于極高危險狀態,術后DVT的發生率為45%~65%,肺栓塞的總發生率為15%~35%〔3〕。此外有研究〔4〕顯示,年齡>65歲為膝關節術后發生DVT的一個獨立危險因素。因此,老年關節置換術后的DVT形成應引起臨床高度重視。血流緩慢、血管壁受損為血栓形成的主要因素,老年患者由于多合并有腫瘤、血管等慢性疾病,手術后由于疼痛導致較少的肢體活動,或由于恐懼感在關節置換術后不敢進行鍛煉,更易形成DVT〔5〕。目前臨床對下肢靜脈血栓主要采取積極預防,具體包括基礎、機械、藥物三種措施〔6〕。其中藥物預防具有便于操作,同時也提升了患者術后出血的概率,因此對老年患者應謹慎使用;機械預防不易引起術后出血等并發癥,但具體效果仍不確定。康復治療理論認為人體下肢靜脈回流主要依靠肌肉泵作用、正常靜脈瓣功能、胸腔負壓吸引,患者在術后肢體的活動有利于下肢靜脈回流,進而可預防下肢DVT的形成。
綜合康復訓練主要由醫護人員根據患者情況指導進行術后大角度的被動鍛煉,以及術后早期股四頭肌、足踝等主動功能鍛煉。本研究提示術后綜合康復訓練可有效預防老年患者DVT的形成,同時能夠促進關節功能的恢復。
根據以上研究結果并結合日常工作經驗,在老年髖、膝關節置換術后的康復治療中應當注意以下:(1)應盡早開始預防DVT;由于多數血栓的生成主要集中于術后1 d內,且超過80%的血栓發生在腓腸肌靜脈中,因此在患者手術結束當時就應當開始功能鍛煉,早期主要以足底靜脈泵壓力治療等被動鍛煉為主。(2)手術麻醉方式及術后鎮痛;由于關節置換術后應盡早進行康復訓練,手術應選用短期有效的麻醉方式,多采用連續性硬膜外麻醉;患者術后康復鍛煉中需要持續性鎮痛,早期可使用鎮痛泵,術后3 d后可服用長效鎮痛藥。(3)術后使用彈力襪;患者術后穿彈力襪行走可促進小腿腓腸肌的血液循環,減輕腫脹,還可起到一定的鎮痛效果,提高生活質量。
4參考文獻
1張建華,邱南海.關節置換后的深靜脈血栓形成〔J〕.中國組織工程研究與臨床康復,2011;15(26):4860-3.
2龐靈,李桂杰,趙航,等.氣壓治療聯合踝泵訓練預防膝關節置換術后下肢深靜脈血栓形成的療效〔J〕.中國老年學雜志,2012;32(18):4039-40.
3姚堯,張成績,戴小宇,等.關節置換術后下肢深靜脈血栓形成的解剖分布〔J〕.中華骨科雜志,2013;33(9):912-6.
4徐慧,江麗萍,張孝英,等.高齡病人膝關節置換術后下肢深靜脈血栓形成的預防與護理〔J〕.浙江中醫藥大學學報,2008;32(1):125-6.
5錢東陽,白波,嚴廣斌,等.髖膝關節置換圍手術期下肢深靜脈血栓形成與 D-二聚體及抗凝藥的關系〔J〕.中華關節外科雜志(電子版),2014;8(2):181-4.
6齊艷.全髖關節置換術后下肢深靜脈血栓形成的預防護理進展〔J〕.中國老年學雜志,2009;29(1):120-3.
〔2013-11-27修回〕
(編輯袁左鳴)

