集束化護理策略對重癥監護室病人睡眠障礙的影響
集束化護理策略對重癥監護室病人睡眠障礙的影響
向邱,徐素琴
Influence of bundle nursing strategy on sleep disorders in ICU patients
Xiang Qiu,Xu Suqin(Tongji Hopital Tongji Medical College
of Huazhong University of Science and Technology,Hubei 430030 China)
摘要:[目的]對重癥監護室病人實施集束化護理策略,改善病人睡眠問題,提高護理質量。 [方法]對2014年1月—6月256例重癥監護室病人(干預組)實施集束化護理措施,其內容包括睡眠健康知識培訓、環境的管理、規范醫療護理操作行為、病理生理因素干預、積極心理學干預;對2013年6月—12月240例重癥監護室病人(對照組)實施常規護理措施;應用估病人睡眠狀況自評量表(SRSS)進行評估。[結果]干預組病人睡眠狀況自評量表評分顯著低于對照組,兩組差異具有統計學意義(P<0.05)。[結論]實施集束化護理策略可有效改善重癥監護室病人睡眠狀況,真正促進重癥監護室病人睡眠,主動預防重癥監護室病人睡眠障礙的發生。
關鍵詞:集束化護理;重癥監護室;睡眠障礙
中圖分類號:R473
基金項目華中科技大學同濟醫學院附屬同濟醫院科研基金課題,編號:2013C020。
作者簡介向邱,主管護師,本科,單位:430030,華中科技大學同濟醫學院附屬同濟醫院;徐素琴(
收稿日期:(2015-03-27;修回日期:2015-11-09)
重癥監護病房(Intensive Care Unit,ICU)承擔著急危重癥病人的治療和護理,由于特殊的病房環境、病人疾病的痛苦、死亡的威脅等因素,ICU病人睡眠異常已經被明確證明。尤其在夜間,完整的睡眠往往會被過多的因素干擾[1]。睡眠障礙會降低病人的免疫功能,造成康復延遲、并發癥發生、治療費用及病死率的增加等問題[2]。良好的睡眠質量可維持機體正常穩定的生命活動,還可提高病人治療與康復的效果[3]。因此,我科根據循證醫學證據,制定了促進ICU病人睡眠的集束化護理策略,對ICU病人進行干預,經臨床應用,效果滿意。現報道如下。
1對象與方法
1.1研究對象選擇2013年6月—2013年12月ICU病人246例作為對照組,2014年1月—6月ICU病人262例為干預組。所有病例均須符合以下納入標準:①意識清醒,理解及表達能力基本正常,能夠配合本研究;②入院前無明顯睡眠障礙;③本次住院天數≥5 d;④愿意配合本研究。本研究排除標準:①病人意識障礙,無法配合本研究;②病人入院前即有睡眠障礙;③本次住院天數<5 d;④病人表達能力完全喪失。
1.2研究方法對照組按常規護理措施進行護理。干預組在對照組基礎上,采用集束化護理策略,在病人入住重癥監護室后即開始嚴格執行,具體內容如下。
1.2.1睡眠健康知識培訓成立睡眠護理小組,開展健康睡眠專題講座培訓教育,幫助醫護人員提高對健康睡眠的認識;采取多種形式的學習活動,如科內病例討論、文獻閱讀報告會、觀看相關試聽教材等,使每位醫護人員均掌握有關預防病人睡眠障礙的循證依據,并共同參與討論、協作幫助病人建立良好的睡眠習慣,以改善睡眠質量;邀請心理學專家、中醫科專家進行溝通技巧、穴位按摩等技巧的培訓指導,專科組織考核,睡眠護理小組成員進行持續質量改進。
1.2.2環境的管理創造良好的睡眠環境,ICU層流系統控制病室溫度與濕度,規范工作流程,實施燈光定時開關、窗簾專班定時拉放、專人定期檢查維護儀器和門、夜班護士按時將呼叫器和電話鈴聲的音量調低、夜間盡量避免有聲響的工作等。在克服 ICU 噪音時,讓病人戴上耳塞、聽音樂等,有效減少快速動眼睡眠潛伏期而增加快速動眼睡眠期[4]。在病人進餐時間播放輕音樂,舒緩緊張情緒,分散對刺激的感覺和注意力[5],減低與睡眠障礙相關的沮喪、懼怕情緒,可以減少焦慮進而提高睡眠障礙[6,7]。護士工作站醒目位置安裝分貝儀,監測噪音情況,睡眠護理小組進行質量督導檢查反饋。
1.2.3規范醫療護理操作行為采用標準化醫護溝通,實施主動評估為主導的有計劃性的治療護理工作安排。診療工作如采血、床邊胸片、彩超、胸腔穿刺等盡量安排在白天進行,避開午間、夜間休息時間;合理安排護理工作,如在病人睡前進行吸痰操作,入睡后根據病人情況按需吸痰;預防壓瘡護理中則嚴格進行壓瘡評分,結合病人實際情況采用氣墊床、軟枕、各種皮膚護理產品等措施,制定個性化翻身計劃,于病人床頭懸掛警示標志及翻身卡等,盡量滿足病人身體舒適的需要,避免中斷病人睡眠。
1.2.4醫護患協作,加強病理生理因素的干預制定有效的鎮靜止痛方案,按Ramsay鎮靜程度的評分標準掌握鎮靜水平,控制在2級~4級[8]。同時積極治療原發病,預防并發癥發生,加強營養。護理方面,指導有效咳嗽咳痰,合理運用肺部治療儀、排痰機等輔助治療;針對病人需求制作專科常見疾病、藥物知識及臥位、坐位、站位肺功能鍛煉呼吸操等視頻,分別在晨間、晚間護理時段進行循環播放或點播,指導病人共同參與;在病人睡前安排護工指壓或按摩百會、勞宮和涌泉等穴位5 min~10 min,使病人身心放松,幫助入睡。
1.2.5利用積極心理學干預,提高病人應對水平由專科內取得國家二級心理咨詢師資格的老師進行專業指導,每位醫護人員參與學習并掌握方法,運用積極心理學理論提高護士、病人、家屬心理護理能力,建立良好的護患關系。醫生、護士及病人家屬共同參與,提供支持和信息反饋。利用積極心理學干預,如積極心理暗示、移情訓練、引導病人積極應對方式、建立良好的家庭支持系統等,以減輕病人精神壓力,打破病人僅關注于疾病痛苦和如何減輕疾病痛苦的局限,引導提升其幸福感,減輕焦慮、恐懼心理,提高睡眠質量。
1.3評估工具本研究采用睡眠狀況自評量表(self-rating scale of sleep,SRSS) 評價病人睡眠狀況。該量表由李建明等[9]編制,共10個因子,每個因子分5級評分(1分~5分),因子分≥3分被認為是高分特征。量表總分最低分為10分(基本無睡眠問題),最高分為50分(最嚴重),評分越高,說明睡眠問題越嚴重。該量表經信效度檢驗,總問卷Cronbach’s α系數為0.642,效度為0.563,符合測量學要求。
1.4資料收集方法對納入研究且入住ICU第5天的病人采用睡眠狀況自評量表評價病人睡眠狀況,由本科室取得國家級心理咨詢師證書護士講述睡眠狀況自評量表的填寫方法、注意事項和每個項目的涵義,病人20 min內作出自我評定,對于不能說話的病人由病人示意(手勢、點頭)后護士代為填寫。本研究共發放問卷508份,實際回收有效問卷496份(97.64%),其中干預組256份(97.71%),對照組240份(97.56%)。

2結果
2.1兩組一般資料對照組:年齡27歲~80歲(55.07歲±15.77歲);男144例,女96例;呼吸系統疾病144例,循環系統疾病48例,神經系統疾病32例,復合外傷16例。干預組:年齡29歲~78歲(55.38歲±14.37歲);男152例,女104例;呼吸系統疾病156例,循環系統疾病52例,神經系統疾病31例,復合外傷17例。兩組病人在性別、年齡、疾病種類等方面比較,差異均無統計學意義(P>0.05),具有可比性。
2.2兩組病人睡眠狀況自評量表得分比較(見表1)
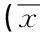
表1 兩組病人睡眠狀況自評量表得分比較 ±s) 分
3討論
3.1集束化干預護理策略的實施能有效改善ICU病人睡眠狀況由表1可見,對照組病人睡眠狀況總分為29.37分±4.74分,比肖敏智等[10]的調查結果(27.60分±3.63分)稍高,且顯著高于全國常模水平(22.14分±5.48分),其中睡眠不足、睡眠質量、覺醒不足、睡眠時間、失眠后反應5個項目分值超過3分,具備高分特征,提示ICU病人住院期間睡眠狀況欠佳,具體表現為病人自覺睡眠不足、睡眠質量下降、白天瞌睡明顯、有效睡眠時間較短、失眠后情緒不佳等,常規護理措施對于改善病人上述狀況效果不明顯。本研究結合ICU病人實際情況,經查閱循證資料,科內反復討論,最終確定改善ICU病人睡眠狀況的集束化護理策略,在臨床應用中,由醫生、護士、病人及病人家屬共同協作完成。結果顯示,干預組病人睡眠狀況總分為24.94分±3.92分,較對照組明顯下降,各因子中除睡眠不足項分值超過3分具備高分特征外,其余各因子得分均在3分以下,表明集束化干預護理策略的實施能有效改善ICU病人睡眠狀況。
3.2集束化護理策略可主動預防重癥監護室病人睡眠障礙的發生集束化護理是指針對某一問題而制定一系列有循證理論支持的聯合護理措施,包含3個~6個元素,每個元素都經臨床證實能提高護理效果,它們的共同實施比單獨執行更能提高護理質量[11,12]。本研究對ICU病人實施集束化護理措施。在培訓方面,有研究指出,對醫護人員的培訓缺少對睡眠過程的認識和對病人心理護理的教育,大部分醫護人員對睡眠剝奪這一概念還很模糊,護士并不能準確評估病人的睡眠質量[13]。我科成立睡眠護理小組,開展健康睡眠專題講座培訓教育,提高醫護人員對睡眠健康知識的認知,組織學習中醫穴位、心理方面技能,提升護理水平,同時幫助病人建立良好的睡眠習慣,促進并改善病人睡眠狀況。在環境管理方面,從物理環境和社會環境兩方面著手,以人性化關懷為主導改進重癥監護室基本設施和護理方法,促進病人睡眠。在醫療護理操作行為方面,有研究顯示,過多的醫療護理操作行為是導致ICU病人睡眠剝奪的重要原因[14,15]。且根據統計,目前臨床直接護理項目和間接護理項目達近300項,由于ICU病人治療的特殊性,對病人進行護理操作的間隔時間在2 h內[16],43.9%的病人認為由于護理人員為其改變體位而影響夜間的休息[17],我科結合每位病人的實際情況開展實施有計劃、主動評估為主的治療護理工作以促進病人睡眠。在病人病理生理方面,也有研究顯示,ICU病人間斷地應用鎮靜或止痛藥物經常會干擾正常睡眠[18]。阿片類如嗎啡會減少快速動眼期的活動,增加睡眠覺醒和睡眠第 1 階段,導致睡眠淺、容易覺醒[19]。有效的鎮靜止痛可使病人的焦慮狀態緩解,疼痛減輕或消失,在一定程度上減輕病人心率增快和血壓升高等不良反應[20]。我科采用合理治療護理方法,如規范鎮靜止痛方案、視頻教育式的康復鍛煉、中醫穴位按摩等促進病人舒適睡眠。在心理干預方面,我科開展應用心理學知識提高醫護人員自身素質,運用積極心理學提高病人應對水平。積極心理學是利用心理學目前已經比較完善和有效的實驗方法與測量手段,研究人類的力量和美德等積極方面的一種心理學思潮[21]。通過激發人的潛能和創造力,探索促進個體、群體及社會發展的良性因素,并通過倡導、完善這些因素,促進人類的健康、幸福[22]。ICU病人對疾病的恐懼、由特殊環境造就的孤獨不安感、對治療護理的不確定感及部分病人對醫療費用的擔憂等都可能使病人產生負性情緒,引起病人緊張、焦慮。研究顯示應用積極心理學的干預措施對躁郁癥病人進行治療,結果顯著減輕其躁狂、抑郁情緒,提高其自我效能和積極情緒[23]。當病人進入ICU后,其家屬亦承受著親人生死未卜及高額醫療費用的巨大壓力,2/3以上家屬有焦慮或抑郁情緒,從而加重病人的負性情緒,甚至出現心理障礙[24,25]。積極心理學能促進病人及其家屬以積極的態度面對問題,提升病人對疾病的信念,從而采取健康的行為。綜上所述,對重癥監護室病人實施以上集束化護理策略可真正促進重癥監護室病人睡眠,主動預防重癥監護室病人睡眠障礙的發生,提高護理質量。
4小結
ICU病人睡眠狀況受多種因素影響,單一因素控制和干預并不能有效改善其睡眠狀況,集束化護理策略的應用能較好地解決這一問題。但需要指出的是本研究尚存在不足之處,如本研究發放自評問卷的時間為入院后第5天,干預時間較短,可能對干預效果有一定影響。此外,關于如何提高集束化護理干預策略各子項目的有效落實率仍是此類課題需關注的重點,今后的研究可以此為方向進一步完善。
參考文獻:
[1]Weinhouse GL,Schwab RJ.Sleep in the critically ill patient[J].Sleep,2006,29(5):707-716.
[2]齊平香.ICU患者的睡眠障礙及護理[J].臨床護理,2013,11(1):320.
[3]符春花.舒適護理在ICU 護理中的應用效果研究[J].國際護理學雜志,2012,24(5):638-641.
[4]Wallace CJ,Robins J,Alvord LS,etal.The effect of earplugs on sleep measures during exposure to simulated Intensive Care Unit noise[J].Am J Crit Care,1999,8(4):210-219.
[5]Taghinejad H,Depisheh A,Suhrabi Z.Comparison between massage and music therapies to relieve the severity of labor pain[J].Womens Health(Lond Engl),2010,6(3):377-381.
[6]Johnson JE.The use of music to promote sleep in older women[J].J Community Health Nurs,2003,20(1):27-35.
[7]Ziv N,Rotem T,Arnon Z,etal.The effect of music relaxation versus progressive muscular relaxation on insomnia in older people and their relationship to personality traits[J].Music Ther,2008,45(3):360-380.
[8]王俊科,鄭斯聚,盛卓人.危重癥監測治療手冊[J].沈陽:遼寧科學技術出版社,2001:81-98.
[9]李建明,尹素鳳,段建勛,等.睡眠狀況自評量表(SRSS)[J].健康心理學雜志,2000,8(3):353-354.
[10]肖敏智,李云,李麗嫦,等.重癥監護病房患者睡眠狀況及其影響因素[J].廣東醫學,2012,33(12):1812-1813.
[11]Resar R,Pronovost P,Haraden C,etal.Using a bundle approach to improve ventilator care processes and reduce ventilator- associated pneumonia[J].Jt Comm J Qual Patient Saf,2005,31( 5):243- 248.
[12]郭新榮,殷艷玲,司旭艷,等.集束化護理預防ICU 呼吸機相關性肺炎的研究進展[J].中國護理管理,2011,11(8):74-76.
[13]Richardson A,Crow W,Coghill E,etal.A comparison of sleep assessment tools by nurses and patients in critical care[J].J Clin Nurs,2007,16(9):1660-1668.
[14]Hardin KA.Sleep in the ICU:Potential mechanisms and clinical implications[J].Chest,2009,136(1):284-294.
[15]Dale M,Needham J.Sleep deprivation in critical illness:Its role in physical and psychological recovery[J].Int Care Med,2012,7(2):97-111.
[16]Olson DM,Borel CO,Laskowitz DT,etal.Quiet time:A nursing intervention to promote sleep in neurocritical care units[J].Am J Crit Care,2001,10(2):74-78.
[17]Doering L,McGuire A,Rourke D.Recovering from cardiac surgery:What patients want you to know[J].Am J Crit Care,2002,11(4):333-343.
[18]Freedman NS,Gazendam J,Levan L,etal.Abnormal sleep/wake cycles and the effect of environmental noise on sleep disruption in the Intensive Care Unit[J].Am J Respir Crit Care Med,2001,163 (2):451-457.
[19]Redeker NS.Sleep in Acute care setting:an integrative review[J].J Nurs Scholarsh,2000,32(1):31-38.
[20]廖燕,石玉蘭.ICU患者夜間睡眠情況的調查分析及護理[J].當代護士:學術版,2007(5):4-5.
[21]Sheldon KM,King L.Why positive psychology is necessary[J].Am Psychol,2001,56(3):216-217.
[22]郭玉芳,張娜,張靜平.基于積極心理學改善護生心理健康水平的研究進展[J].護理學雜志,2013,28(2):94-96.
[23]Rachel C,Huisman M,Kuh D,etal.Do positive psychological characteristics modify the associations of physical performance with functional decline and institutionalization? Findings from the longitudinal aging study Amsterdam[J].J Gerontol B Psychol Sci Soc Sci,2011,66(4):468-477.
[24]王文茹,高睿,李小妹.急危重病人家庭應對的調查[J].中華護理雜志,2003,38(12):923-925.
[25]Lee L,Lau YL.Immediate needs of adult family members of adult intensive care patiens in Hong Kong [J].J Clin Nurs,2003,12(4):490-500.
(本文編輯孫玉梅)

