急性腦外傷患者全麻手術(shù)期間及術(shù)后12導聯(lián)心電圖觀察分析
陳軍 董倫 薛靜
?
急性腦外傷患者全麻手術(shù)期間及術(shù)后12導聯(lián)心電圖觀察分析
陳軍董倫薛靜
[摘要]目的觀察急性腦外傷患者全麻手術(shù)期間及術(shù)后心電圖變化情況。方法186例成人急診顱腦手術(shù)過程中及術(shù)后描記12導聯(lián)電圖,進行心電監(jiān)護并記錄。結(jié)果186例腦外傷患者麻醉手術(shù)期間有157例出現(xiàn)不同程度心電圖異常改變(占84.4%)。竇性心動過緩、ST-T改變、心肌缺血最常見,其他異常主要有早搏、心律不齊、傳導阻滯、異常Q波、Q-T間期延長等改變。心電圖的改變主要發(fā)生在腦部病變的急性期及開顱手術(shù)的一周內(nèi),且與病情嚴重程度密切相關(guān)。結(jié)論腦外傷患者急性期腦水腫顱內(nèi)壓增高、缺血缺氧、電解質(zhì)紊亂等導致大多數(shù)患者有心電圖異常,且變化復雜,一般為應激反應,是暫時的、可逆的,可隨病情的減輕而好轉(zhuǎn)或消失;麻醉及手術(shù)操作刺激對患者的心血管系統(tǒng)也造成一定的影響。通過監(jiān)測分析心電圖可發(fā)現(xiàn)潛在危險,特別是對有器質(zhì)性心臟疾病者更應提高警惕。
[關(guān)鍵詞]急性腦外傷;全身麻醉;12導聯(lián)心電圖;監(jiān)測分析
急性腦外傷是神經(jīng)外科常見急癥,不僅可以造成神經(jīng)系統(tǒng)功能損害,同時顱內(nèi)壓升高可通過一系列復雜的機制引發(fā)心臟血管痙攣、心臟收縮傳導功能異常、心血管活動中樞功能失調(diào),導致心電圖檢查發(fā)生異常改變。此外,心臟功能受損還可加重腦部原發(fā)病[1],而且直接影響患者的病程和預后,甚至是引起患者死亡的直接原因。臨床外科醫(yī)師把注意力更多地放在腦損傷的治療上,常常忽略對繼發(fā)性心臟損害的治療和心臟保護。現(xiàn)對186例急性腦外傷患者全麻手術(shù)期間和術(shù)后心電圖進行觀察分析,以深入了解急性腦外傷患者手術(shù)期間及術(shù)后心電圖的變化、形成機制及患者的預后,以便在圍術(shù)期保護心臟,避免或慎用增加心臟負擔的藥物, 注意補液速度、 控制補液量。在治療腦部疾病的同時,合理應用血管活性藥物使患者安全渡過急性期,爭取獲得好的轉(zhuǎn)歸。
1資料與方法
1.1臨床資料
選擇2012年11月至2014年5月我院收治的急性腦外傷成人患者共186例,大部分為各種交通事故、戶外施工意外墜落傷、重物擊傷和其他原因。男116 例、女72 例,年齡35~81(57.25±12.64)歲。外傷性質(zhì):閉合性顱腦外傷118 例,開放性顱腦外傷68例。病情診斷均經(jīng)頭顱CT或MRI掃描確認。分類:硬膜下血腫58例、硬膜外血腫39例、急性腦挫裂傷并發(fā)硬膜下血腫52例、腦內(nèi)血腫19例、急性開放性腦挫裂傷18例、并發(fā)其他臟器損傷24例。術(shù)前患者意識清醒55例,嗜睡85例,昏迷46例,瞳孔單側(cè)散大49例,雙側(cè)散大6例。將入院的186例顱腦損傷患者分為:輕中度顱腦外傷組(98例),GCS評分9~15分;重度顱腦外傷組(78例),GCS評分4~8分。全部患者均在外傷入院后24~48 h內(nèi)行開顱手術(shù)。
1.2方法
1.2.1心電監(jiān)測進入手術(shù)室麻醉前,部分患者術(shù)前常規(guī)心電圖檢查,術(shù)中均采用標準12導聯(lián)心電圖監(jiān)測。應用上海光電儀器廠ECG-9620P三道自動分析心電圖機連續(xù)監(jiān)測。走紙速度25 mm/s,定標電壓10 mm/mV。各導聯(lián)心電圖動態(tài)監(jiān)測,重點觀察并記錄麻醉插管期間開顱手術(shù)后出現(xiàn)的異常心電圖,然后儀器自動打印記錄并分析,結(jié)合專業(yè)醫(yī)師分析并診斷結(jié)果,觀察動態(tài)變化特點,并分析其產(chǎn)生機制。神經(jīng)重癥治療室醫(yī)師觀察術(shù)后2天至3周心電圖,對明顯心律失常者加做附加導聯(lián),及時治療后定期復查,以便更好地提高預見性,防范心臟意外事件。臨床心電圖異常診斷標準參照《心電圖學》診斷標準[2]。
1.2.2麻醉方法① 麻醉前準備:術(shù)前不用藥,進入手術(shù)室常規(guī)吸痰清理呼吸道, 保持呼吸道通暢,后開放靜脈并橈動脈穿刺置管,連接壓力傳感器測動脈壓,并監(jiān)測心電圖、脈搏氧飽和度。所有病例均采用經(jīng)口氣管插管,靜吸復合全麻。② 誘導用藥:咪達唑侖0.2~0.4 mg/kg,異丙酚1.5~2.5 mg/kg(或依托咪酯0.3 mg/kg),順式阿曲庫銨0.2~0.4 mg/kg,芬太尼3~5 μg/kg,插管成功后予機械通氣,潮氣量10 mL/kg、呼吸頻率12次/min,調(diào)整通氣量,間斷過度通氣,保持呼氣末CO2分壓35~45 mmHg。③ 麻醉維持:用微量泵持續(xù)靜脈泵入異丙酚、瑞芬太尼、阿曲庫銨,吸入異氟醚或七氟醚輔助維持適當?shù)穆樽砩疃取"?輔助用藥:應用甘露醇、激素降低顱壓,減少腦血流量;選用膠體液、血漿、晶體液,擴增血容量,并進行血氣分析。手術(shù)開始前輸入平衡液500~1 000 mL,之后根據(jù)出血量及尿量輸血輸液。保持血流動力學基本穩(wěn)定。⑤ 密切觀察:術(shù)中監(jiān)測患者血壓、血氧飽和度及尿量,必要時行控制性降壓。
1.2.3觀察指標正常心電圖以外各種心電異常,如竇性心動過速、竇性心動過緩、竇性心律不齊、ST-T改變、房性心律失常(頻發(fā)房性早搏、房性心動過速、房撲、房顫)、室性心律失常(頻發(fā)室性早搏、室性心動過速、室撲、室顫)、各種心臟傳導阻滯、異常Q波、Q-T間期延長、U波明顯等。
2結(jié)果
186例腦外傷患者麻醉手術(shù)期間有157例出現(xiàn)不同程度心電圖異常改變(占84.4%),正常者29例(占15.6%)。治愈124例,好轉(zhuǎn)21例,死亡和自動出院的31例均有心電圖異常表現(xiàn)。麻醉及手術(shù)期間心律失常、傳導阻滯、ST-T改變、心肌缺血、異常Q波的出現(xiàn)增多,心電圖改變的特征見表1。提示顱內(nèi)壓升高、疼痛刺激、麻醉用藥、氣管插管、手術(shù)操作等能引起明顯的心臟應激反應,表現(xiàn)為各種心電異常,其中有部分患者在某些導聯(lián)出現(xiàn)心電圖改變是短時和一過性的。

表1 186患者麻醉手術(shù)時期心電圖改變 例(%)
心電圖的改變主要發(fā)生在腦部病變的急性期及開顱手術(shù)的一周內(nèi),且與病情嚴重程度密切相關(guān)。輕、中、重型腦外傷患者與心電圖關(guān)系見表2。
手術(shù)麻醉期后返回病房,神經(jīng)重癥監(jiān)測治療室醫(yī)師觀察術(shù)后2天至3周的12導聯(lián)心電圖,定期打印心電圖,交給心功能科專業(yè)醫(yī)師分析并診斷結(jié)果,記錄各種心電圖異常改變。心電圖的動態(tài)監(jiān)測對于判斷腦部病變的嚴重程度及估計預后均有一定的參考價值。心電圖改變與預后關(guān)系見表3。
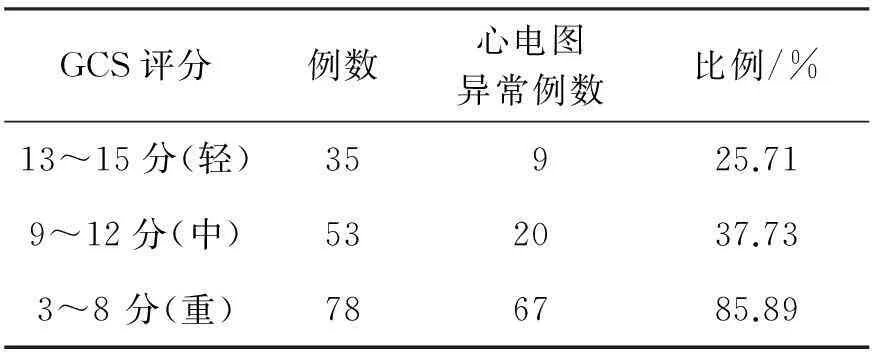
表2 GCS評分與心電圖變化關(guān)系
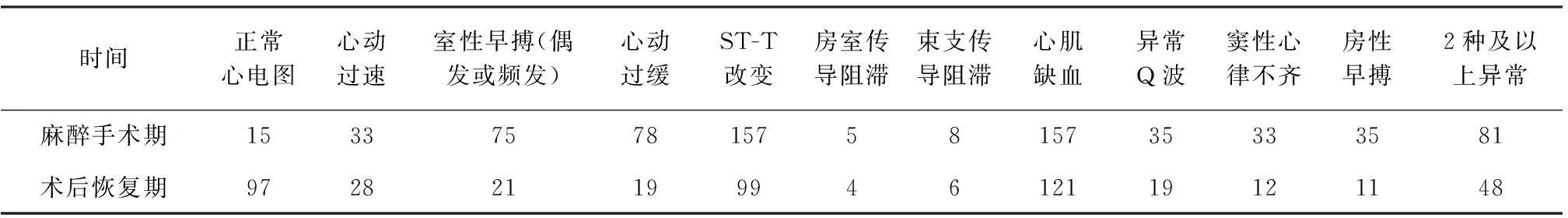
表3 手術(shù)期與術(shù)后3周心電圖比較
3討論
手術(shù)患者術(shù)中的心律失常是所有麻醉醫(yī)師尤為關(guān)注的,對腦外傷患者,應激反應所致的高血壓、心律失常、心肌缺血等是由于交感神經(jīng)受刺激,垂體、腎上腺髓質(zhì)分泌增多的反應[3]。一般而言,疼痛、失血、恐懼、顱內(nèi)壓升高引起的心臟應激反應是暫時的繼發(fā)性改變。部分輕型腦外傷患者,原發(fā)疾病的急性期過后或危害因素去除后,血液循環(huán)和冠狀動脈循環(huán)將逐漸恢復至原來水平,心電圖也漸趨于正常。原發(fā)重型顱腦損傷,外力作用于頭部時,腦組織發(fā)生的扭曲、剪切和破壞導致腦干缺血、受壓、移位,在此基礎上出現(xiàn)繼發(fā)性腦損傷,包括去極化、離子穩(wěn)態(tài)失衡、谷氨酸興奮性毒性、氧自由基產(chǎn)生、脂質(zhì)過氧化、血腦屏障破壞等。血腦屏障的破壞是貫穿于腦外傷原發(fā)和繼發(fā)性損傷的重要病理改變[4-6],導致腦水腫、繼發(fā)性出血、組織缺血、內(nèi)壓增高、線粒體功能失調(diào)、軸突斷、炎癥凋亡和細胞壞死等一系列復雜病理過程和級聯(lián)反應。重型顱腦創(chuàng)傷、蛛網(wǎng)膜下腔出血、出血性或缺血性腦卒中、顱內(nèi)感染、腦積水、顱內(nèi)腫瘤、顱內(nèi)高壓、神經(jīng)外科手術(shù),心理應激均可導致神經(jīng)源性心臟損害[7]。急性重度腦外傷引起的顱內(nèi)壓升高、缺血、缺氧癥狀得不到迅速有效解決,出現(xiàn)的心臟應激反應是廣泛性的,心電圖的改變更明顯,程度更為嚴重 。
本文通過對急性腦外傷后,入院行緊急開顱手術(shù)的186例患者圍術(shù)期給予12導聯(lián)心電圖監(jiān)測,手術(shù)后進行跟蹤觀察。腦外傷后,疼痛刺激、惡心、嘔吐,屏氣,舌后墜導致呼吸道不暢,出現(xiàn)通氣不良狀態(tài),引起低氧、高碳酸血癥,血氧飽和度下降。另外全身麻醉時,在麻醉深度不夠的情況下,氣管導管插入、導尿管刺激、吸痰管刺激較敏感的口咽部等物理刺激時,往往也可誘發(fā)心律失常等心電圖改變。觀察結(jié)果提示腦外傷的嚴重程度和心電圖異常改變成正比。急性顱腦外傷中重癥患者一般都有明顯的心電圖改變,主要源于急性腦血管損傷致顱內(nèi)血液循環(huán)障礙,血腫形成后直接壓迫腦組織,顱內(nèi)壓升高,自主神經(jīng)中樞的張力改變,出現(xiàn)交感神經(jīng)和副交感神經(jīng)的不平衡狀態(tài),下丘腦自主神經(jīng)功能受到嚴重影響。引起心臟傳導系統(tǒng)和心肌復極變化,可出現(xiàn)心臟自主神經(jīng)功能紊亂和不同程度的心肌損害[8]。外傷所致腦源性心電圖異常表現(xiàn)與急性腦病引起心肌損害、心律失常、急性心肌梗死,心臟功能障礙所致的腦心綜合征有共通之處,有心室肌復極異常和心臟傳導異常致心律失常兩大類;其可導致心電圖的各種特異性或非特異性的改變,與其損傷程度密切相關(guān),與心電圖改變呈正相關(guān)。它表現(xiàn)為各種心律失常和ST、ST-T變化,尤其對心率的減慢有很大影響[9]。
近年來腦損傷導致心電圖異常越來越引起臨床研究人員的高度關(guān)注,臨床上急性腦源性疾病常出現(xiàn)異常Q波及ST-T改變,心電圖的改變酷似急性心肌梗死[10]。異常Q波大多出現(xiàn)在Ⅰ~Ⅲ、aVF導聯(lián),ST段大多表現(xiàn)為缺血性改變。但經(jīng)心電圖專業(yè)醫(yī)師診斷分析發(fā)現(xiàn)有所不同,異常Q波及ST-T改變均無典型心肌梗死的演變過程,故診斷為非梗死性Q 波,亦稱為“假性心肌梗死”。雖然傳統(tǒng)概念認為異常Q波是心肌梗死的典型心電圖表現(xiàn)之一,但并非所有異常Q波均為心肌梗死所致,尤其近年來國內(nèi)外學者分析發(fā)現(xiàn)許多疾病都可產(chǎn)生異常Q波[11]。在手術(shù)麻醉時多種情況下可出現(xiàn)酷似心肌梗死心電圖改變[12],應結(jié)合臨床做出正確診斷以免誤診。當顱內(nèi)血腫清除后,腦血液循環(huán)障礙、腦部缺血、缺氧、顱內(nèi)壓升高的狀況得到改善,使下丘腦自主神經(jīng)功能穩(wěn)定和體內(nèi)酸堿逐漸平衡,血中腎上腺素濃度降低,迷走神經(jīng)功能及冠脈供血改善恢復,心電圖逐漸恢復正常。顱腦外傷患者心電監(jiān)護出現(xiàn)心率減慢伴血壓升高,此時往往是腦疝的前兆,故早期干預可降低顱腦外傷的病死率。在手術(shù)后出現(xiàn)竇速和心律失常,可能是由于手術(shù)造成局部缺血、水腫以及直接或間接的刺激,使迷走神經(jīng)和交感神經(jīng)功能失調(diào),同時交感-腎上腺髓質(zhì)分泌活動異常、兒茶酚胺增多,一時性交感神經(jīng)張力增高為主導致。進入神經(jīng)重癥治療室繼續(xù)治療,部分患者3周內(nèi)心電圖趨于正常。
結(jié)合本研究總結(jié)術(shù)中麻醉管理的重要性:① 恰當?shù)穆樽砩疃龋荷盥樽砜杉又睾粑⒀h(huán)抑制;太淺可出現(xiàn)嗆咳、躁動,影響手術(shù)操作,引起顱內(nèi)壓升高,嚴重心律失常,繼而發(fā)生意外。② 有依據(jù)輸液:腦損傷患者往往由于顱內(nèi)壓升高引起高血壓,正常的血腦屏障又受到破壞,如輸液過多易導致腦水腫,過分限制輸液,不但使血壓不穩(wěn),且可使抗利尿激素分泌增加,反而使顱內(nèi)壓升高。故麻醉過程中應根據(jù)中心靜脈壓、血壓、尿量和尿比重, 適當調(diào)整輸液的質(zhì)、量和速度,保持血壓平穩(wěn)。③ 適度降低顱內(nèi)壓:為防止開顱后可能發(fā)生腦膨出和減少術(shù)中出血,故需采取降低顱內(nèi)壓的措施。間斷過度通氣,降低CO2分壓,以減少腦血流量,達到降低顱內(nèi)壓的效果。④ 藥物應用:呋塞米和甘露醇聯(lián)合應用可加速顱內(nèi)壓降低,但同時應注意輸血和補充晶體液、膠體液,預防發(fā)生低血容量。腎上腺皮質(zhì)激素有抗炎、穩(wěn)定細胞膜、改善毛細血管通透性、恢復和維持血腦屏障完整性的作用,有助于防止顱內(nèi)壓增高。手術(shù)結(jié)束后應根據(jù)病情決定是否拔管,或帶管送回神經(jīng)外科重癥治療室繼續(xù)呼吸機支持治療,直至符合拔管條件時方可拔管。為了防止或減輕蘇醒和拔管的心血管反應,首先必須對患者心肺功能進行充分評估,血氧飽和度達97%以上進行輕柔的拔管操作。依據(jù)個人臨床經(jīng)驗,藥物的合理應用對防止和減輕插管和拔管時的心血管反應有明顯效果,心電圖的各種特異性或非特異性改變顯著減少。如舒芬太尼是一種特異性阿片受體激動藥,臨床上已廣泛用于預防全麻誘導插管和拔管時的心血管反應,舒芬太尼均能有效抑制拔管期應激反應[5]。還有研究表明,右美托咪定0.5 μg/kg拔管前5 min靜脈注射可明顯減少拔管時嗆咳的發(fā)生和提高拔管質(zhì)量。在拔管時使用烏托地爾、復方利多卡因乳膏、氟比洛芬酯、艾司洛爾等能減輕心血管系統(tǒng)的過度變化,但這些藥物不能抑制強烈刺激引起的嗆咳、呼吸急促、躁動等拔管反應,如輔以喉上神經(jīng)阻滯,能強化咽喉部麻醉,使會咽、口咽、喉咽和聲帶感覺完全喪失, 導管在該部不至引起嘔吐、屏氣、嗆咳[13]。
本文統(tǒng)計觀察84.4%的顱腦損傷合并有心電圖改變,對心臟的影響大多是功能性的,如得不到有效及時救治會轉(zhuǎn)變?yōu)槠髻|(zhì)性,后果嚴重。麻醉手術(shù)期間對這些患者一般不需要特殊處理,但對于嚴重心電圖異常者是否需要積極干預處理,這個問題爭論頗多,應引起麻醉醫(yī)師重視。腦外傷所致心臟損害的表現(xiàn)程度,對腦外傷預后也有一定的預測作用,心臟損害表現(xiàn)越明顯,其腦外傷預后也越差。由于急性顱腦損傷可出現(xiàn)不同程度的心肌受損,因此要積極治療原發(fā)病,努力維持循環(huán)系統(tǒng)穩(wěn)定、改善心肌供血,使患者安全度過急性期獲得最好的轉(zhuǎn)歸。
參 考 文 獻
[1] 苑帥,喬鵬,張強,等.腦部疾病與心肌復極異常的相關(guān)研究[J].中國實用神經(jīng)疾病雜志,2013,13(9) :40-41.
[2] 郭繼鴻.心電圖學[M]. 北京:人民衛(wèi)生出版社,2005:160.
[3] Menda F, K?ner O, Sayin M,et al.Dexmedetomidine as an adjunct to anesthetic induction to attenuate hemodynamic response to endotracheal intubation in patients undergoing fast-track CABG[J].Ann Card Anaesth,2010,13(1):16-21.
[4] Shlosberg D, Benifla M, Kaufer D, et al.Blood-brain barrier breakdown as a therapeutic target in traumatic brain injury[J].Nat Rev Neurol,2010,6(7):393-403.
[5]Das M,Mohapatra S,Mohapatra SS.New perspectives on central and peripheral immune responses to acute traumaticbrain injury[J].J Neuroinflammation,2012,9:236.
[6]Chodobski A,Zink BJ,Szmydynger-Chodobska J.Blood-brain barrier pathophysiology in traumatic brain injury[J].Transl Stroke Res,2011,2(4):492-516.
[7] Larson BE,Stockwell DW,Boas S,et al.Cardiac reactive oxygen species after traumatic brain injury[J].J Surg Res,2012,173(2):e73-e81.
[8] 陳華文,祝偉,李樹生. 重型顱腦損傷患者心肌損傷的臨床研究[J].中華急診醫(yī)學雜志,2012,21(6):577-580.
[9] La Rocca R,Materia V,Pasquini A,et al.T-wave inversion after a severe head injury without ischemic heart disease[J].Int J Cardiol,2011,151(2) :e43-e44.
[10] 陳洋,王春華,張思維,等. 急性腦血管病致腦心綜合癥心電圖改變分析[J].航空航天醫(yī)學雜志,2012,23(7):829-830.
[11] 陳小武.超聲心動圖在異常Q波病因診斷及鑒別診斷中的應用價值[J].實用醫(yī)技雜志,2011,18(1):30-31.
[12] 陳軍,張磊,薛靜.全麻手術(shù)期間異常Q波的診斷與分析[J].山西醫(yī)科大學學報,2014,45(3):200-203.
[13] 陳軍,李勇,薛靜. 全麻病人拔管前后12導聯(lián)心電圖動態(tài)監(jiān)測與分析[J].山西醫(yī)科大學學報,2013,44(6):483-485.
(本文編輯:郭欣)
Twelve-lead ECG observation and analysis on acute brain injury patients during surgical general anesthesia and after operationChenJun1,DongLun2,XueJing3(1. Department of Anesthesiology, 2. Intensive Care Unit of Department of Neurosurgery, 3. Department of Heart Function, Jiangsu Subei People’s Hospital, Yangzhou Jiangsu 225001, China)
[Abstract]ObjectiveTo observe the ECG changes of acute brain injury patients during surgical general anesthesia and after operation. MethodsTwelve-lead ECGs of 186 adult patients were traced during the process of emergency craniocerebral trauma operation and after operation, and ECG monitoring was carried out and recorded. ResultsAmong the 186 cases, there were 157 cases showing various degrees of ECG abnormal changes (accounting for 84.4%), during anesthesia surgery. The ECG abnormalities were commonly sinus bradycardia, ST-T changes, and myocardial ischemia while others mainly included premature beat, arrhythmia, conduction block, abnormal Q waves, and so on. The changes of ECG mainly happened in the acute stage of brain lesions and within one week after craniotomy, and closely related to the severity of the disease. ConclusionVarious factors such as cerebral edema, intracranial hypertension, ischemia/ hypoxia and electrolyte imbalance can cause ECG abnormalities among a majority of brain injury patients in acute stage. The changes of ECG were complicated, generally stress response, temporary and reversible, which could be relieved or vanish with the alleviation of the disease. Anesthesia and stimulus of surgical procedures can result in some influences on patients’ cardiovascular system as well. By monitoring and analysis, potential danger can be identified, and more vigilance is required for patients with structural heart disease.
[Key words]acute brain trauma; general anesthesia; 12-lead ECG; monitoring and analysis
收稿日期:(2015-01-19)
DOI:10.13308/j.issn.2095-9354.2015.02.013
[中圖分類號]R540.41
[文獻標志碼]A
[文章編號]2095-9354(2015)02-0125-05

