乙型肝炎肝硬化患者合并全身炎癥反應綜合征的中醫證型與臨床特點研究*
龔向京,彭中娟,黎 波,戴 琦
(1.江西中醫藥大學附屬醫院,南昌 330006;2.南昌大學第二附屬醫院,南昌 330006)
乙型肝炎肝硬化患者合并全身炎癥反應綜合征的中醫證型與臨床特點研究*
龔向京1,彭中娟2△,黎 波1,戴 琦1
(1.江西中醫藥大學附屬醫院,南昌 330006;2.南昌大學第二附屬醫院,南昌 330006)
目的:探討乙型肝炎肝硬化患者合并全身炎癥反應綜合征(SIRS)的臨床特點與中醫證型。方法:收集乙型肝炎肝硬化病例120例,將其分為SIRS組59例和非SIRS組61例,并根據肝硬化中醫臨床辨證分型,記錄患者的病程、服藥、病毒復制、并發癥、入院3 d內實驗室檢查及Child-pugh分級情況并進行對比分析。結果:與非SIRS組比較,SIRS組病程顯著較長,服用抗病毒藥者顯著較少,HBV-DNA陽性率顯著較高;SIRS組并發癥發生率顯著高于非SIRS組;SIRS組Child-pugh分級以C級為主;SIRS組AST、TBILI、DBILI、WBC均顯著高于非SIRS組,ALB、RBC顯著低于非SIRS組,PT顯著長于非SIRS組;SIRS組肝腎陰虛證、瘀血阻絡證例數顯著高于非SIRS組,而肝氣郁結證、水濕內停證例數則顯著低于非SIRS組。結論:乙型肝炎肝硬化患者合并SIRS具有獨特的中醫證型與臨床特點。
乙型肝炎肝硬化;全身炎癥反應綜合征;中醫證型;肝功能
在我國,肝硬化占肝病的16%,其中約80%的病人與乙肝病毒感染有關[1]。肝硬化合并顯性感染易 導 致 全 身 炎 癥 反 應 綜 合 征 (systemic in ammatory response syndrome,SIRS),其住院死亡率高達15%,是無合并感染的2倍多。肝硬化一旦出現SIRS,隨后會發生膿毒癥、腎衰、休克、凝血功能障礙和肝性腦病等,最終導致多臟器功能衰竭從而影響其生存,30%~50%肝硬化死亡均由感染所致[2]。因此,積極開展肝硬化合并SIRS的相關研究具有重大的臨床意義。本研究通過對比分析乙型肝炎肝硬化患者中出現SIRS和未出現SIRS 2種情況的各項臨床指標,探討與中醫證型的內在聯系,為該疾病的中醫藥防治與其他相關研究提供參考依據。
1 對象與方法
1.1 一般資料
2011年1月至2012年12月于江西中醫藥大學附屬醫院與南昌大學第二附屬醫院收集乙型肝炎肝硬化病例120例,其中男94例,女26例。按照SIRS診斷標準將其分為SIRS組59例和非SIRS組61例。SIRS組男43例,女16例,年齡(52.22±7.55)歲,病程5~30年;非SIRS組男51例,女10例,年齡(50.82±8.22)歲,病程5~30年。2組患者年齡、病程比較差異無統計學意義。
1.2 病例選擇
1.2.1 乙型肝炎肝硬化診斷標準 參考相關文獻資料[3-5],乙型肝炎肝硬化診斷標準:乙型肝炎表面抗原(HBsAg)陽性;有肝功能減退和門靜脈高壓癥的臨床表現;肝功能異常;B超或CT提示肝硬化以及內鏡發現食管胃底靜脈曲張或肝組織活檢見假小葉形成。
1.2.2 SIRS診斷標準 根據1992年美國胸科學會/危重病學會聯席會議提出的臨床診斷標準,如出現下列2種或2種以上的臨床表現可診斷為SIRS:體溫>38℃或<36℃;心率>90次/min;呼吸>20次/min或PaCO2<4.3kPa(32 mmHg);外周血白細胞>12×109/L,或<4×109/L,或幼稚細胞>10%。
1.2.3 中醫辨證分型標準 參照《肝硬化中西醫結合診治方案》[6]的相關標準,根據患者的主要證候與次要證候特點,將其分為肝氣郁結、水濕內停、濕熱蘊結、脾腎陽虛、肝腎陰虛與瘀血阻絡6個證型。
1.3 調查內容
人口學資料包括性別、年齡等,一般臨床資料包括病程、病史、服用抗病毒藥情況等,SIRS指標包括心率、呼吸頻率、體溫、白細胞計數等,乙型肝炎肝硬化指標包括肝功能、HBV-DNA、PT、血常規等,并發癥包括上消化道出血、感染、肝性腦病、肝腎綜合征等,中醫辨證指標主要包括癥狀(精神、食欲、腹脹痛、大小便等)與體征(體形、面色皮膚、毛發、雙目、舌象、脈象、四肢、活動等)。
1.4 統計學方法
采用SPSS 17.0統計軟件進行統計分析,所有數據以均數±標準差(±s)表示,計量資料采用t檢驗,計數資料采用χ2檢驗,P<0.05,P<0.01為差異有統計學意義。
2 結果
2.1 2組患者病程、服藥和病毒復制情況比較
t檢驗與 χ2檢驗結果顯示,SIRS組患者病程(14.53±6.15年)顯著長于非SIRS組(9.97±4.69年)(P<0.05);SIRS組患者服用抗病毒藥者(31人占52.54%)顯著少于非SIRS組(44人占72.13%) (χ2=4.91,P<0.05);SIRS組患者HBV-DNA陽性率(57人 96.61%)顯著高于非 SIRS組(44人72.13%)(χ2=13.49,P<0.01),而2組間HBeAg陽性率比較差異無統計學意義(P>0.05)。
2.2 2組患者并發癥情況比較
表1顯示,SIRS組并發癥中自發性腹膜炎發生率最高,其他依次為肺部感染、上消化道出血、肝性腦病、肝腎綜合征及尿路感染。χ2檢驗結果顯示,SIRS組自發性腹膜炎、肺部感染、肝腎綜合征與肝性腦病發生率非常顯著的高于非 SIRS組(P<0.01),尿路感染發生率顯著高于非SIRS組(P<0.05)。
表2顯示,并發癥的總發生率方面,SIRS組非常顯著的高于非SIRS組(P<0.01)。SIRS組常幾種并發癥同時出現,非SIRS組并發癥均為單個出現。

表1 2組患者并發癥比較[例(%)]

表2 2組患者并發癥發生情況比較[例(%)]
2.3 2組患者Child-pugh分級情況比較
表3顯示,SIRS組Child-pugh分級以C級為主,其次為B級,未見A級。χ2檢驗結果顯示,SIRS組Child-pugh分級C級患者例數非常顯著的高于非SIRS組(P<0.01),而B級患者例數則顯著低于非SIRS組(P<0.05),A級患者例數非常顯著的低于非SIRS組(P<0.01)。
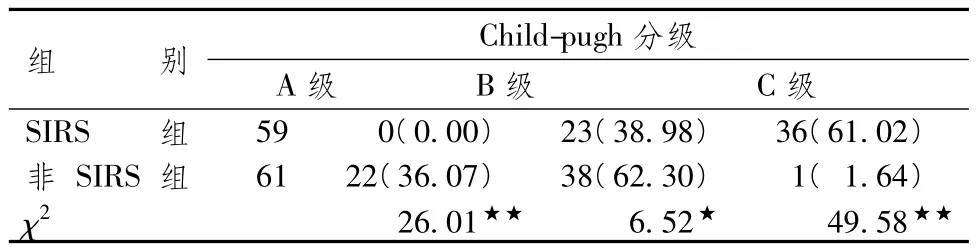
表3 2組患者Child-pugh分級情況比較[例(%)]
2.4 2組患者實驗室檢查結果比較
表4顯示,SIRS組AST、TBILI、DBILI、WBC均顯著高于非SIRS組(P<0.05),RBC顯著低于非SIRS組(P<0.05),PT顯著長于非SIRS組(P<0.05),ALB非常顯著的低于非SIRS組(P<0.01)。
2.5 2組患者中醫證型比較
表5顯示,SIRS組以瘀血阻絡證為主,其次為肝腎陰虛證和濕熱蘊結證,而脾腎陽虛證、肝氣郁結證及水濕內停證較少。χ2檢驗結果顯示,SIRS組肝腎陰虛證、瘀血阻絡證例數非常顯著的高于非SIRS組(P<0.01),而肝氣郁結證、水濕內停證例數則非常顯著的低于非SIRS組(P<0.01)。
3 討論
3.1 乙型肝炎肝硬化并發SIRS臨床特點分析
SIRS由感染和非感染引起,其中感染因素包括病毒、內毒素、外毒素、革蘭陽性細菌菌壁成分和真菌[7]。HBV是一種主要感染肝臟細胞的DNA病毒,臨床常出現肝損害急性發作與正常肝功能交替進行等模式[8],病程遷延不愈會導致肝硬化的出現。本研究結果提示,HBV-DNA與SIRS的發生可能密切相關,抗病毒藥的使用可減少SIRS的發生,而HBeAg可能不是判斷該病病情的有效指標。
表4 2組患者實驗室檢查比較(±s)

表4 2組患者實驗室檢查比較(±s)
注:與非SIRS組比較:★P<0.05,★★P<0.01
指 標 例數 ALT (IU/L) AST (IU/L) TBILI (umol/L) DBILI (umol/L) ALB (g/L) PT (S) RBC (×1012/L) PLT (×109/L) WBC (×109/L) SIRS 組 59 85.92±123.34 146.62±226.96★167.75±160.77★ 95.24±93.00★ 27.63±4.71★★ 30.22±18.98★ 2.75±0.59★ 47.35±22.77 5.73±5.61★非SIRS組 61 67.11±45.99 79.75±48.63 109.18±118.70 63.08±78.52 32.13±8.72 21.63±17.72 3.17±0.7754.93±38.46 3.88±4.51
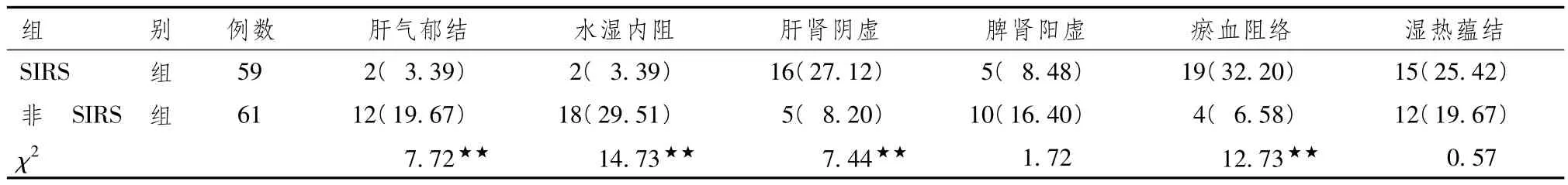
表5 2組患者中醫證型比較 [例(%)]
Child-pugh分級是國際上通用的反映肝臟儲備功能、肝功能狀況的分級標準[9]。本研究結果提示,乙型肝炎肝硬化并發 SIRS組和非 SIRS組Child-pugh分級顯著不同,說明隨著SIRS的發生,肝貯備功能受損進一步加重。
血清氨基轉移酶反映肝細胞損傷,膽紅素反映肝細胞合成、攝取及排泄的功能,白蛋白反映肝實質細胞儲備功能,血常規是評價肝硬化脾功能亢進的指標之一。本研究結果提示,SIRS會加重肝細胞損傷,影響膽紅素代謝及蛋白合成功能。同時還表明,SIRS可能會加重脾臟功能亢進,導致RBC和PLT更低,但其中WBC高于非SIRS組,原因可能在于SIRS組感染或應激反應刺激白細胞增加所致。
3.2 乙型肝炎肝硬化并發SIRS的中醫證型分析
本研究顯示,乙型肝炎肝硬化并發SIRS的中醫證型有其獨立的分布特點,這與SIRS診斷標準及中醫病因病機有關。SIRS以發熱為主要特點,大多數醫家將其歸為熱病范疇。劉清泉等[10]認為,SIRS的病因可以是外感,也可以是手術、創傷、產科等。外感熱毒之邪易耗氣傷陰,創傷、手術等也可致氣隨血脫,在氣陰兩虛的基礎上瘀血、痰濁內生,蘊結成毒或與外感熱毒互結,瘀毒、痰濁阻滯經絡,致營衛氣血津液輸布貫通失司,臟器功能紊亂。孔立等[11]認為,SIRS的病因為感染或創傷,基本病機是氣機逆亂。其易化火、生熱、產毒,導致血液妄行而傷血、動血、耗血。王蕾等[12]從絡病學說認識膿毒癥,提出“正虛毒損,絡脈閉阻”是膿毒癥(感染引起的全身炎癥反應)基本病機的觀點;指出機體正氣不足之時,外來毒邪與內生毒邪客于絡脈,使絡中毒熱、瘀血、痰濁內生,令多臟器功能受損,故SIRS常以熱象表現于外。本研究顯示的乙型肝炎肝硬化并發SIRS中醫證型以瘀血阻絡證為主亦支持其觀點。本研究同時發現,SIRS組并發癥較多,發生率較高。由此可見,乙型肝炎肝硬化并發SIRS以瘀血阻絡證為主的原因可能與其感染及出血的發生率較高有關。以上結果提示,乙型肝炎肝硬化并發SIRS中醫病因為“正虛毒損”,病機可能為邪熱入血,煎灼血津,血稠難流而成瘀,或氣隨血脫,氣虛推動無力成瘀。
綜上所述,乙型肝炎肝硬化并發SIRS在中醫辨證分型上具有獨立的分布特點,其與病程、抗病毒藥服用情況、HBV-DNA表達、并發癥、肝功能(AST、TBILI、DBILI及 ALB)、血常規(WBC,RBC)和Child-pugh分級具有一定的相關性。此外合理及時地使用抗病毒藥,可以減少肝硬化患者SIRS的發生,延緩肝硬化的進展,減輕病情,改善患者預后。
[1]應楹,張常晶,姚定康.肝硬化病因流行病學研究進展[J].人民軍醫,2001,44(10):594-595.
[2]Wong F,Bernardi M,Balk R,et al.Sepsis in cirrhosis:report on the 7th meeting of the International Ascites Club[J].Gut,2005,54(5):718-725.
[3]蔡晧東.慢性乙型肝炎防治指南[M].北京:中國醫藥科技出版社,2007.
[4]陸再英.內科學[M].北京:人民衛生出版社,2008.
[5]楊紹基.傳染病學[M].北京:人民衛生出版社,2008.
[6]危北海,張萬岱,陳治水,等.肝硬化中西醫結合診治方案[J].世界華人消化雜志,2004,12(11):2694-2696.
[7]Balk R A.Systemic inflammatory response syndrome(SIRS): Where did it come from and is it still relevant today[J].Virulence,2013,5(1):0-1.
[8]Jaroszewicz J,Serrano B C,Wursthorn K,et al.Hepatitis B surface antigen(HBsAg)levels in the natural history of hepatitis B virus(HBV)-infection:a European perspective[J].Journal of hepatology,2010,52(4):514-522.
[9]Boursier J,Cesbron E,Tropet A L,et al.Comparison and improvement of MELD and Child-Pugh score accuracies for the prediction of 6-month mortality in cirrhotic patients[J].Journal of clinical gastroenterology,2009,43(6):580-585.
[10]劉清泉,李雁,范蘭俊.多器官功能失常綜合征中醫病因病機及治法探討[J].北京中醫藥大學學報,2000,23(3):57-58.
[11]孔立,盧笑暉,江濤.全身炎癥反應綜合征的根本病機是氣機逆亂[J].中國中西醫結合急救雜志,2005,12(2):68-70.
[12]王蕾,劉清泉,姜良鐸.從絡脈學說論治膿毒癥[J].中國中醫急癥,2006,15(4):391-392.
Study of TCM Syndrome Types and Clinical Characteristics in Patients with Hepatitis Cirrhosis Complicated with SIRS
GONG Xiang-jing1,PENG Zhong-juan2△,LI Bo1,DAI Qi1
(1.The Affiliated Hospital of Jiangxi University of Traditional Chinese Medicine,Nanchang 330006,China; 2.The Second Affiliated Hospital to Nanchang University,Nanchang 330006,China)
Objective:To investigate the clinical characteristics and syndrome type of TCM in patients with hepatitis cirrhosis complicated with SIRS.Methods:120 patients with hepatitis B cirrhosis were divided into SIRS group(n=59) and non SIRS group(n=61).The TCM Syndrome Types were determine in the patients according to their clinical syndromes.The medication,viral replication,complications,laboratory examination,and Child-pugh classification were recorded and analyzed.Results:Compared with non SIRS group,SIRS group had significantly longer,antiviral drugs are significantly less,the positive rate of HBV-DNA was significantly higher;the complication rate in SIRS group was significantly higher than that of non SIRS;group SIRS Child-pugh classification mainly C level;SIRS group of AST,TBILI,DBILI,WBC were significantly higher than those in non SIRS group,ALB,RBC was significantly lower than that in non SIRS group,PT was significantly longer than that in non SIRS group;SIRS group with blood stasis syndrome,two groups of TCM syndrome type distribution have very significant difference.Conclusion:There were special syndrome type of traditional Chinese medicine and clinical features in patients with hepatitis cirrhosis complicated with SIRS.
Hepatitis B cirrhosis;Systemic inflammatory response syndrome;TCM syndrome; liver function
R512.6+2
A
1006-3250(2016)01-0104-03
2015-05-19
江西省衛生廳課題(2010A021)-乙型肝炎肝硬化并發SIRS中醫證型分布特點的臨床研究
龔向京(1959-),女,江西樟樹人,教授,主任醫師,碩士研究生導師,從事中西醫結合臨床與研究。
△通訊作者:彭中娟(1982-),女,四川達州人,講師,主治醫師,醫學碩士,從事中西醫結合臨床與研究,E-mail: pengzj2013@163.com。

