376株鮑曼不動桿菌感染的臨床分布與耐藥性分析
石佳琪 張翀 劉新 王嵐
[摘要] 目的 分析臨床分離的376株鮑曼不動桿菌的臨床分布及耐藥性,為臨床感染的診斷與治療提供依據。方法 2013年9月~2015年7月在沈陽醫學院附屬中心醫院患者送檢的各類標本中通過分離培養獲得鮑曼不動桿菌376株,采用紙片瓊脂擴散法對上述菌株進行藥物敏感試驗,對其臨床分布及藥敏結果進行回顧性分析。結果 376株鮑曼不動桿菌大多分離自痰液(83.2%),主要來自于ICU病房(54.0%);藥敏分析結果顯示,上述菌株對亞胺培南和美洛培南的敏感率分別達73.4%、64.4%,而對氨曲南的耐藥率達83.5%。 結論 鮑曼不動桿菌是醫院感染中重要的病原菌,其對抗菌藥物的耐藥率高,且常表現為多重耐藥,臨床要重視合理使用抗菌藥物,減少多重耐藥菌株的產生。
[關鍵詞] 鮑曼不動桿菌;臨床分布;耐藥性
[中圖分類號] R446.5 [文獻標識碼] A [文章編號] 1674-4721(2016)02(c)-0112-03
[Abstract] Objective To analyze clinical distribution and drug resistance of 376 strains of Acinetobacter baumannii isolated form clinic to provide evidence for diagnosis and treatment of clinical infection. Methods 376 strains of Acinetobacter baumannii isolated from various specimens delivered from Central Hospital Affiliated to Shenyang Medical College from September 2013 to July 2015.These strains were performed drug sensitivity test using agar-diffusion method.The clinical distribution and drug sensitivity results were analyzed retrospectively. Results The majority of these resistant strains were isolated from sputum (83.2%),and distributed in ICU (54.0%).The result of drug sensitivity analysis showed that the sensitivity rate of above-mentioned strains to imipenem and meropenem was 73.4% and 64.4% respectively,the resistance rate to aztreonam was 83.5%. Conclusion Acinetobacter baumannii is the major pathogenic bacteria in nosocomial infection,and its drug resistance rate is high to antimicrobials,and often displays multiple drug resistance,the rational use of antimicrobials should be valued to reduce multi drug resistant strains.
[Key words] Acinetobacter baumannii;Clinical distribution;Drug resistance
鮑曼不動桿菌(Acinetobacter baumannii,Ab)為革蘭氏陰性桿菌,該菌在醫院環境中分布廣泛且可以長期存活,為條件致病菌,主要引起呼吸道感染,也可引發敗血癥、泌尿系感染、繼發性腦膜炎等[1]。近年來,隨著臨床上廣譜抗菌藥物的廣泛應用及介入性操作的普及,出現了多重耐藥菌株(multidrug resistant Acinetobacter baumanii,MDR-Ab),已對多種抗菌藥物普遍耐藥[2],并有逐年上升趨勢,給臨床抗感染治療提出了嚴峻的挑戰。為了指導臨床及時有效合理地選用抗菌藥,本研究回顧性分析了沈陽醫學院附屬中心醫院分離的376株鮑曼不動桿菌的臨床分布及其耐藥性。
1 材料與方法
1.1 菌株來源
2013年9月~2015年7月沈陽醫學院附屬中心醫院住院患者的痰、血液、尿液、咽拭子等各種標本中分離出鮑曼不動桿菌共376株(去除重復菌株)。
1.2 主要試劑及儀器
1.2.1 試劑 培養基:血瓊脂平板,麥康凱培養基,M-H平板;革蘭染色液;藥敏試驗紙片:阿米卡星(AKN)、氨曲南(ATM)、頭孢他定(CAZ)、環丙沙星(CIP)、頭孢吡肟(FEP)、慶大霉素(GEN)、亞胺培南(IPM)、左氧氟沙星(LEV)、美洛培南(MEM)、哌拉西林(PIC)、妥布霉素(TOB)、頭孢哌酮/舒巴坦(SCF)。
1.2.2 儀器 ATB細菌鑒定儀(法國生物梅里埃);蘇州安泰生物安全柜(型號:BSC-1000ⅡB2,蘇州安泰空氣技術有限公司);電熱恒溫箱(申光DNP-9132,上海躍進醫用光學器械廠);德國Leica光學顯微鏡;游標卡尺(沈陽市第二量具廠)。
1.3 方法
1.3.1 菌株鑒定 按照《全國臨床檢驗操作規程》進行細菌的分離培養。結合革蘭染色鏡下形態及細菌在血平板、麥康凱平板上的菌落特征初步篩選376株Ab,采用法國生物梅里埃ATB細菌鑒定儀對初步篩選的菌株進行鑒定。
1.3.2 藥敏試驗 采用K-B紙片瓊脂擴散法。藥敏試驗結果參照CLSI(2012)進行判定[3]。耐藥(R)、中介(I)和敏感(S),中介結果歸入耐藥進行統計。質控菌株為大腸埃希菌ATCC25922和銅綠假單胞菌(Pseudomonas aeruginosa)ATCC27853。
2 結果
2.1 鮑曼不動桿菌臨床標本分布
在臨床送檢的各類標本中,鮑曼不動桿菌分離率最高的是痰標本(83.2%),其次分別為創面分泌物(7.7%)、咽拭子(4.3%)、血液(2.4%)、尿液(1.3%)。
2.2 鮑曼不動桿菌臨床科室分布
376株鮑曼不動桿菌廣泛分布于全院各病區中,各科室分布比例都不相同,其中以重癥醫學病區(ICU)的比例最高,共檢出203株,占54.0%;其次為呼吸內科,共檢出96株,占25.5%。鮑曼不動桿菌分布相對較少的科室如神經外科(41/10.9%)、神經內科(19/5.1%)、泌尿內科(9/2.4%)等。
2.3 鮑曼不動桿菌藥敏試驗結果
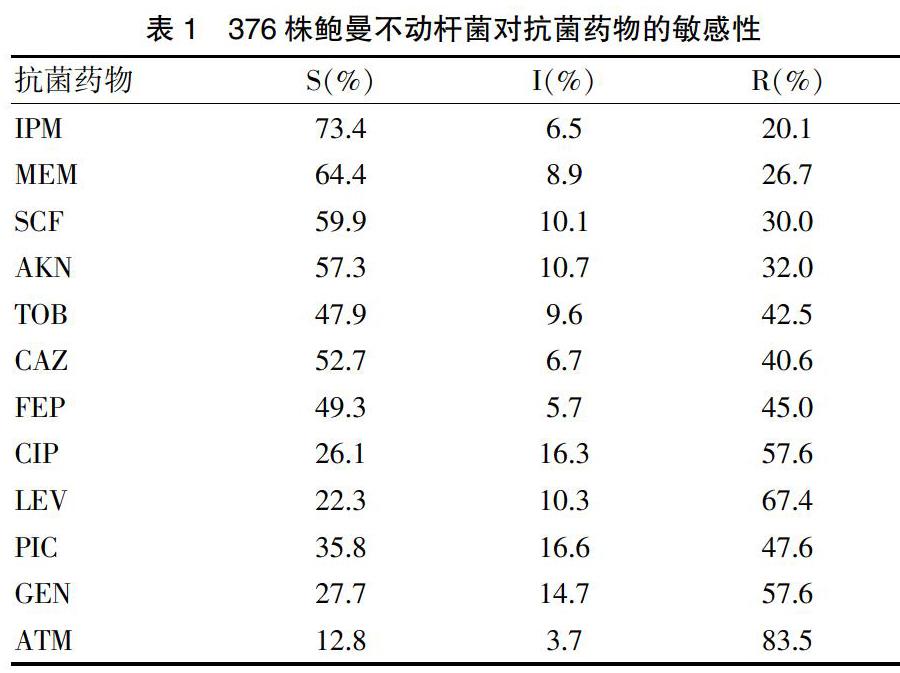
對分離出的376株鮑曼不動桿菌分別進行12種抗菌藥物的藥敏檢測,結果顯示其對亞胺培南和美洛培南的敏感率分別達73.4%、64.4%,而對氨曲南的耐藥率達83.5%(表1)。
3 討論
鮑曼不動桿菌是一種非發酵革蘭氏陰性桿菌,可以廣泛存在于自然界中。近來院內感染中鮑曼不動桿菌呈上升趨勢,已經成為醫院感染的主要致病菌之一,常從被感染患者的血、尿、膿液及呼吸道分泌物等標本中分離出,其檢出率在非發酵菌中僅次于銅綠假單胞菌。本研究結果顯示,鮑曼不動桿菌在痰液標本中檢出率最高(83.2%),與相關報道結果一致[4-5],說明其感染的部位主要是下呼吸道感染。原因可能為:鮑曼不動桿菌定植在呼吸道后引起的內源性感染及外界侵入呼吸道的細菌引起的外源性感染[6];鮑曼不動桿菌院內感染最常見的部位是肺部,是醫院獲得性肺炎(hospital-acquired pneumonia,HAP),尤其是呼吸機相關性肺炎(ventilator-associated pneumonia,VAP)重要的致病菌[7]。
從科室分布來看,主要以ICU(54%)及呼吸內科(25.5%)為主,可能是由于這些科室的患者多是老年人、危重疾病及機體抵抗力弱的患者,長期使用廣譜抗菌藥物并接受各種機械性操作[8],其危險因素還包括抗生素的使用、機械通氣、介導性導管滯留天數、住院天數、營養過度等[9]。
鮑曼不動桿菌感染的治療一直是臨床上很大的難題,因為其極易對各種消毒劑和抗菌藥物產生耐藥性,對重癥患者、ICU病房的患者等威脅很大。MDR-Ab、泛耐藥鮑曼不動桿菌(pan drug resistant Acinetobacter baumanii,PDR-Ab)、耐碳青霉烯類鮑曼不動桿菌(carbopenems resistant Acinetobacter baumanii,CRAb)等的廣泛傳播更是成了醫生和患者的噩夢,其耐藥機制復雜,可能涉及β-內酰胺酶產生、青霉素結合蛋白(penicillin-binding proteins,PBPs)改變、菌體結構和功能改變以及外膜蛋白通透性降低等原因,其中β-內酰胺酶的產生為鮑曼不動桿菌最主要的耐藥機制[10]。由于不動桿菌屬極易經質粒結合方式獲得耐藥性,容易將其耐藥性通過多種方式傳遞給其他細菌或接受其他細菌的耐藥基因,從而導致細菌耐藥進一步增高[11]。本研究結果顯示,鮑曼不動桿菌對頭孢類(頭孢他定、頭孢吡肟)、氨基糖苷類(阿米卡星、妥布霉素)、喹諾酮類(環丙沙星、左氧氟沙星)抗生素都呈現較高的耐藥性,與該類藥在臨床上大量使用治療該菌感染有關,耐藥機制主要包括:鮑曼不動桿菌可產生染色體介導的AmpC酶和質粒介導的超廣譜β-內酰胺酶[12];產生氨基糖苷類修飾酶[13];gyrA、praC基因突變和主動外排泵基因adeBmRNA的過度表達[14]。碳青霉烯類(亞胺培南、美羅培南)抗生素以其抗菌譜最廣,抗菌活性最強,對PBPS親和力較強,對革蘭氏陰性菌產生的β-內酰胺酶及AmpC等具有很好的穩定性等特點,被認為是治療MDR-Ab的首選藥物之一,但隨著臨床應用的增多,也呈現出增高趨勢。其耐藥機制主要為外膜蛋白表達減少、外膜通透性較低、OXA -23型碳青霉烯酶產生有關[15]。
綜上所述,該院鮑曼不動桿菌的感染率以及耐藥率不斷上升,多重耐藥菌株的檢出率不斷增加,應當引起臨床醫師及微生物界的高度重視。除了要加強無菌管理及合理使用抗生素外,臨床醫生應與微生物實驗室密切合作,減少鮑曼不動桿菌的傳播與流行,防止PDR-Ab醫院感染性肺炎的發生。
[參考文獻]
[1] 雷朝暉.鮑曼不動桿菌耐藥機制及治療對策的研究進展[J].內蒙古中醫藥,2012,31(8):101-102.
[2] 諸林俏,黃晨.鮑氏不動桿菌感染的臨床分布及耐藥性分析[J].中華醫院感染學雜志,2011,21(9):1900-1902.
[3] Clinical and Laboratory Standard Institute.Performance standards for antimicrobial susceptibility testing.Twenty-Second Informational Supplement[S].M100-S22,CLSI,2012.
[4] 孟峻,張軍力,王俊瑞,等.鮑曼不動桿菌感染的臨床分布及耐藥性分析[J].內蒙古醫科大學學報,2014,36(4):293-296.
[5] 何振輝,嚴儉敏,鐘瑞雪,等.鮑曼不動桿菌的臨床分布、耐藥表型分析及防治對策[J].中華疾病控制雜志,2014, 18(7):674-678.
[6] 龔燕飛,曾強,劉湘林,等.65株鮑曼不動桿菌耐藥性分析[J].實用預防醫學,2014,21(4):481-483.
[7] 羅斌,汪磊.2011~2013年鮑氏不動桿菌動態分布特征及耐藥性分析[J].新疆醫學,2015,45(8):1026-1029.
[8] 張櫻,陳亞崗,楊青.不動桿菌感染及耐藥機制的研究進展[J].國外醫學流行病學傳染病學分冊,2005,32(2): 109-112.
[9] 趙心懋,任琳,寧永忠,等.某醫院連續7年監測醫院感染鮑曼不動菌耐藥性變遷[J].中國消毒學雜志,2014,31(1):42-44.
[10] 周奉娟,楊細媚,萬祥輝. 80株鮑曼不動桿菌產生超廣譜β-內酰胺酶檢測及耐藥性分析[J].檢驗醫學與臨床,2012,9(9):1052-1054.
[11] 袁紅萍,周文俊,高衛亞,等.重癥監護病房鮑曼不動桿菌及銅綠假單胞菌的耐藥性監測[J].檢驗醫學,2014, 29(1):91-92.
[12] 李鑫,郭雷靜,張淑芹,等.我院2007~2010年鮑曼不動桿菌感染的耐藥性分析[J].中國藥房,2012,23(2):127-129.
[13] 李保強,孫躍嶺,翟如波,等.308株鮑曼不動桿菌感染分布及耐藥性分析[J].中國實驗診斷學,2012,16(5): 820-822.
[14] 王艷麗,黃茂,梅亞寧,等.鮑曼不動桿菌對喹諾酮類藥物的耐藥機制研究[J].中國感染與化療雜志,2008,8 (4):266-270.
[15] 溫國輝.從ICU繼發感染者不同標本中分離鮑曼不動桿菌耐藥性分析[J].國際檢驗醫學雜志,2015,36(14): 2049-2050,2053.
(收稿日期:2015-11-04 本文編輯:許俊琴)

